L Quel type de chirurgie pour quel malade ? DOSSIER THÉMATIQUE

La Lettre de l’Hépato-gastroentérologue • Vol. XIII - nos 4-5 - juillet-août-septembre-octobre 2010 | 137
DOSSIER THÉMATIQUE
Quel type de chirurgie
pour quel malade ?
Choosing the best procedure for each patient
Antonio Iannelli*, Anne-Sophie Schneck*, Rodolphe Anty*, Raffaella Dainese*, Jean Gugenheim*
* Centre hospitalier universitaire de
Nice, pôle digestif, Nice ; université
de Nice-Sophia-Antipolis, faculté de
médecine, Nice.
L
a chirurgie bariatrique, comme d’autres
disciplines chirurgicales, a évolué par vagues
successives (1). Malheureusement, le début de
la chirurgie bariatrique est une des pages sombres
dans l’histoire de la chirurgie, car le bypass intes-
tinal, malgré une perte de poids satisfaisante dans
le long terme, était associé à des complications
inacceptables comme l’insuffisance hépatique
aiguë, la cirrhose, l’insuffi sance rénale, les mala-
dies auto-immunes et les carences très sévères en
micronutriments. Grâce aux travaux d’E. Mason,
la chirurgie bariatrique a retrouvé sa place dans le
traitement de l’obésité morbide. E. Mason a intro-
duit d’abord le court-circuit gastrique en 1967 (2)
et ensuite la gastroplastie verticale calibrée dans les
années 1980 (3). Il avait aussi travaillé sur l’anneau
gastrique. La version moderne de l’anneau gastrique,
l’anneau gastrique ajustable, est aujourd’hui une
intervention largement réalisée dans le monde
entier. N. Scopinaro et al. ont modifié le court-
circuit gastrique en diversion biliopancréatique en
modifi ant la longueur de l’anse alimentaire et du
canal commun (4). D.S. Hess et al. ont introduit la
diversion biliopancréatique avec sleeve gastrectomy
verticale et switch duodénal (5). Plus récemment,
M. Gagner a introduit le concept de la stratégie en
deux temps pour les patients à haut risque de morbi-
mortalité périopératoire comme les supers obèses.
Dans un premier temps on réalise une gastrectomie
en manchon, puis, après une perte de poids initiale
signifi cative, cette intervention est suivie du court-
circuit gastrique ou du switch duodénal (6, 7). À partir
de cette stratégie, il a été démontré que la sleeve
gastrectomy permet d’obtenir dans environ 60 %
des cas une perte de poids comparable à celle du
court-circuit gastrique à moyen terme sans nécessiter
un deuxième temps (8). Un nouveau tournant dans
l’histoire de la chirurgie bariatrique est l’impact de
cette chirurgie sur le diabète de type 2, ce qui a donné
naissance à un nouveau concept de la chirurgie, la
chirurgie métabolique. Actuellement, la possibilité
d’étendre les indications du court-circuit gastrique
aux patients diabétiques non obèses donne matière
à discussion. D’autres procédures telles que le bypass
duodénojéjunal, la transposition iléale (la transloca-
tion d’un segment de l’iléon à proximité de l’angle
de Treitz) sont proposées afi n de traiter le diabète
de type 2 sans engendrer une perte de poids. L’appli-
cation des techniques laparoscopiques à la chirurgie
bariatrique, d’abord à l’anneau ajustable, et surtout
plus tard au court-circuit gastrique (9), et aux autres
procédures bariatriques telles que la gastrectomie en
manchon et le switch duodénal a permis de réaliser
la chirurgie bariatrique avec tous les avantages des
techniques mini-invasives. De plus, il a été démontré
que la chirurgie bariatrique pouvait être réalisée avec
une morbimortalité minime, à condition qu’elle soit
réalisée dans des centres d’excellence (10).
Le but de cette revue est d’analyser les facteurs
qui doivent guider le choix de la procédure la plus
adaptée à chaque candidat à la chirurgie bariatrique.
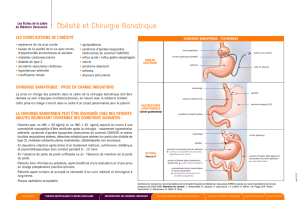
Les procédures bariatriques
(fi gure 1)
Classiquement les interventions bariatriques sont
divisées en procédures restrictives (limitation de l’ap-
port alimentaire), telles que l’anneau gastrique et la
gastrectomie en manchon ; procédures de malabsorp-
tion (réduction de l’absorption des aliments), telles
que la diversion biliopancréatique avec ou sans switch
duodénal ; et les procédures mixtes telles que le
court-circuit gastrique qui a une composante restric-
tive et une composante de malabsorption. Cette
classifi cation présente des limites car, par exemple,

138 | La Lettre de l’Hépato-gastroentérologue • Vol. XIII - nos 4-5 - juillet-août-septembre-octobre 2010
Points forts
Figure 1. Procédures bariatriques couramment pratiquées. A. Gastroplastie par anneau ; B. Gastrectomie longitu-
dinale ; C. Court-circuit gastrique ; D. Switch duodénal.
»Les procédures bariatriques sont divisées en procédures restrictives (gastroplastie par anneau,
sleeve
gastrectomy
), malabsorptives (diversion biliopancréatique) et mixtes (court-circuit gastrique).
»Le court-circuit gastrique est la procédure de référence. L’anneau gastroplastique donne les meilleurs
résultats chez les patients jeunes avec un IMC < 45. La diversion biliopancréatique est une intervention
réalisée dans des centres spécialisés pour les patients avec un IMC > 50. La
sleeve gastrectomy
est une
procédure récente dont on ne connaît pas encore les résultats à moyen et long terme.
»Ces critères généraux permettent d’orienter le choix de la procédure, mais les éléments suivants sont
également importants à prendre en compte : l’âge, le sexe, les comorbidités, les antécédents médicaux,
chirurgicaux et bariatriques, le comportement alimentaire, la compliance, le résultat attendu et le souhait
du patient, l’expérience du chirurgien et de l’équipe et le plateau technique.
Mots-clés
Chirurgie bariatrique
Anneau gastrique
Gastrectomie
en manchon
Court-circuit gastrique
Diversion
biliopancréatique
avec
switch
duodénal
Highlights
Bariatric procedures are clas-
sically divided into restric-
tive (gastric banding, sleeve
gastrectomy), malabsorptive
(biliopancreatic diversion with
or without duodenal switch)
and mixt (gastric bypass).
Gastric bypass is the the gold
standard of bariatric procedure
and is associated with excel-
lent results in terms of comor-
bidities resolution especially
for type 2 diabetes. Gastric
banding gives best results
in young patients with a
BMI < 45. Biliopancreatic diver-
sion is an uncommon proce-
dure that is performed only in
referral bariatric centres and
for patients with a BMI > 50.
Sleeve gastrectomy is a recent
procedure and only short term
results are available.
These general criteria are useful
for the choice of the bariatric
procedure but the following
should also be evaluated: age,
gender, comorbidities, medical,
surgical and bariatric history,
compliance, expected results
and patient’s goal, surgeon and
bariatric team experience.
Keywords
Bariatric surgery
Gastric banding
Sleeve gastrectomy
Gastric bypass
Biliopancreatic diversion
with duodenal switch
comme dans le cas d’un court-circuit gastrique, la
ghréline, hormone orexigène, est diminuée après une
gastrectomie en manchon, alors qu’elle est consi-
dérée comme une procédure restrictive. En outre,
la diversion biliopancréatique selon N. Scopinaro ou
avec switch duodénal a une composante restrictive.
En résumé, les interventions actuellement réalisées
en pratique clinique sont l’anneau gastrique, le court-
circuit gastrique sur anse en Y, la gastrectomie en
manchon et la diversion biliopancréatique avec
switch duodénal. Les autres procédures, telles que
la gastroplastie verticale calibrée, tendent à ne plus
être pratiquées.
Le court-circuit gastrique sur anse en Y est réalisé
par agrafage de l’estomac afi n de créer une poche
gastrique proximale de 30 cc (la taille d’une balle de
golf). Une anse en Y est anastomosée au niveau de
cette poche après avoir sectionné l’intestin grêle à
environ 50 cm de l’angle de Treitz, permettant ainsi
le passage des aliments au niveau de l’intestin grêle.
Cette anastomose proximale fait 1 cm de diamètre.
L’anse proximale ou biliopancréatique est anasto-
mosée à l’intestin grêle à 1,5 m en aval.
L’anneau gastrique ajustable, intervention large-
ment pratiquée, consiste à mettre en place un anneau
au-dessus du fundus gastrique proche de l’angle de
His afi n de créer une poche de 30 cc. Cet anneau
est relié à un boîtier à l’aide d’un cathéter qui est
implanté dans la paroi abdominale, ce qui permet
d’ajuster le diamètre de l’anneau lors du suivi (11).
La diversion biliopancréatique avec switch duodénal
consiste à exciser une grande partie de l’estomac
en réalisant une gastrectomie longitudinale ou
manchon et à diviser le duodénum à 4 cm du pylore
et le jéjunum, à 2,5 m de la jonction iléo-cæcale. Le
segment distal du jéjunum est anastomosé au niveau
du segment proximal du duodénum et le segment
proximal du jéjunum est anastomosé à l’intestin grêle
à 1 m de la jonction iléo-cæcale. L’anse commune
ne mesure donc que un mètre, une grande partie de
l’intestin grêle étant court-circuitée.
La gastrectomie en manchon réalisée seule consiste
en une réduction de plus de 80 % du volume
gastrique en excisant une partie de l’antre et du
corps de l’estomac et la totalité du fundus où se
situent les cellules sécrétant la ghréline.

La Lettre de l’Hépato-gastroentérologue • Vol. XIII - nos 4-5 - juillet-août-septembre-octobre 2010 | 139
DOSSIER THÉMATIQUE
Les différents éléments
à considérer pour le choix
d’une procédure bariatrique
Les éléments principaux qu’il faut prendre en consi-
dération pour le choix des procédures bariatriques
sont : l’indice de masse corporelle (IMC), l’âge, le
sexe, les comorbidités, les antécédents médicaux,
chirurgicaux et bariatriques, le comportement
alimentaire, la compliance, le résultat attendu et
le souhait du patient, l’expérience du chirurgien et
de l’équipe et le plateau technique.
L’indice de masse corporelle
L’IMC est le paramètre principal qui permet de
poser l’indication d’une chirurgie bariatrique. En
fonction de l’IMC, l’obésité se classe en obésité
morbide (IMC entre 40 et 50), super obésité (IMC
entre 50 et 60) et super super obésité (IMC supé-
rieur à 60). Les difficultés techniques, le taux de
complications postopératoires et de mortalité
augmentent avec l’IMC tandis que les résultats en
termes de perte de poids diminuent avec l’augmen-
tation de l’IMC. Les problèmes techniques posés
par les patients super obèses et super super obèses
sont liés à l’épaisseur de la paroi abdominale, le
volume du lobe gauche du foie et l’espace de travail
que l’on peut obtenir lors de la laparoscopie. Une
perte de poids préopératoire permet de diminuer
le volume et la consistance du foie et l’importance
de la graisse intrapéritonéale qui tous deux déter-
minent de la difficulté technique de la chirurgie
bariatrique. Cette perte de poids pré opératoire,
obtenue à l’aide d’un régime diététique adapté ou
la pose d’un ballon intragastrique, est un élément
essentiel de la stratégie thérapeutique pour tous les
candidats à la chirurgie bariatrique et, en particu-
lier, pour les patients qui présentent un IMC > 50
et/ ou une obésité de type androïde. En outre,
le nombre et la gravité des comorbidités liées à
l’obésité corrèlent avec l’augmentation de l’IMC.
Ce paramètre simple à calculer (poids en kg/ taille
en m²) permet d’encadrer rapidement le patient
candidat à la chirurgie bariatrique et d’orienter le
choix de la technique.
Les techniques restrictives, en particulier l’anneau
gastrique, s’adressent de préférence aux patients
avec un IMC inférieur à 45 (12) et les techniques
de malabsorption comme la diversion biliopan-
créatique avec switch duodénal aux patients avec
un IMC supérieur à 50 et quasi systématiquement
aux super super obèses (IMC > 60) ; le court-circuit
gastrique donne les meilleurs résultats en termes de
perte de poids pour les patients avec un IMC entre
40 et 50 (13).
L’âge
La chirurgie bariatrique est validée pour les patients
obèses morbides âgés de 18 à 60 ans. Cependant,
certains patients âgés de plus de 60 ans sont consi-
dérés pour une intervention bariatrique. Plusieurs
éléments doivent être pris en compte devant un
patient “âgé”. Les complications postopératoires
chez ces patients ont une mortalité postopératoire
plus élevée (14). Les résultats en termes de perte de
poids et de composition corporelle sont différents
de ceux des patients jeunes car l’activité physique,
complément essentiel à la chirurgie bariatrique,
est diminuée chez les patients âgés. Les comor-
bidités métaboliques telles que le diabète et l’hy-
pertension artérielle sont généralement présentes
depuis plus longtemps chez ces patients âgés et
s’améliorent donc moins bien que chez les sujets
jeunes (14).
L’objectif chez le patient âgé est d’obtenir une perte
de poids modérée avec le risque opératoire le plus
faible. L’anneau gastrique est un bon compromis
car c’est la procédure la plus simple, avec le taux
de complications postopératoires immédiates le
plus faible.
Chez le sujet très jeune, le choix de la technique doit
tenir compte de l’évolution de l’obésité dans le temps
et des effets secondaires de la chirurgie bariatrique à
très long terme. L’obésité morbide peut évoluer vers
la super obésité ou la super super obésité, et une
technique restrictive peut s’avérer ineffi cace. D’un
autre côté, les effets secondaires de la malabsorption
à très long terme sont peu connus. L’indication de la
chirurgie et le choix du type d’intervention restent
une décision diffi cile à prendre pour le chirurgien et
tous les intervenants.
Le sexe
La chirurgie bariatrique est techniquement plus
diffi cile chez l’homme en raison de la distribution
centrale de l’obésité, du volume hépatique et de
l’épaisseur de la paroi abdominale. En revanche,
ces mêmes diffi cultés sont rencontrées chez les
femmes qui présentent une distribution androïde
du tissu adipeux.

140 | La Lettre de l’Hépato-gastroentérologue • Vol. XIII - nos 4-5 - juillet-août-septembre-octobre 2010
DOSSIER THÉMATIQUE
Chirurgie de l’obésité Quel type de chirurgie pour quel malade ?
Les comorbidités
La chirurgie bariatrique permet d’obtenir le plus
souvent l’amélioration et/ou la rémission des
comorbidités liées à l’obésité (15). Le choix de la
technique doit tenir compte de son effi cacité sur
ces comorbidités. En particulier, le court-circuit
gastrique a montré son effi cacité dans le traitement
des complications métaboliques telles que le diabète
de type 2, l’hypertension artérielle, les dyslipidé-
mies et les stéatohépatites non alcooliques isolées
ou réunies dans le syndrome métabolique (13). Les
résultats de la gastrectomie en manchon à court
terme sur le diabète de type 2 semblent comparables
à ceux obtenus avec le court-circuit gastrique (13).
En revanche, les résultats de l’anneau gastrique sur
les comorbidités sont moins importants par rapport
aux autres techniques (16).
La présence d’un syndrome métabolique (13) doit
faire craindre une chirurgie plus diffi cile, car l’insu-
linorésistance est essentiellement liée à une distri-
bution centrale du tissu adipeux et elle s’associe à
une accumulation d’acides gras au niveau hépatique,
responsable d’un foie souvent augmenté de volume.
Le reflux gastro-œsophagien est fréquemment
rencontré chez les malades obèses. La procédure
de choix est le court-circuit gastrique car l’anse en Y
est un montage antirefl ux.
Les antécédents du malade
Les antécédents médicaux du patient bariatrique
peuvent influencer le choix de la technique à
plusieurs niveaux. Chez les patients à haut risque
de morbidité postopératoire (14), on doit privilégier
les techniques qui ont le taux de complications post-
opératoires le plus bas. Les antécédents de maladie
thromboembolique imposent une chirurgie de
courte durée, la pose éventuelle d’un fi ltre cave et
une anticoagulation qui peut augmenter le risque
hémorragique. Chez les malades qui nécessitent
un traitement au long cours, comme les maladies
inflammatoires chroniques de l’intestin ou les
patients transplantés, on choisit de préférence des
techniques qui respectent la continuité du tube
digestif, comme la gastrectomie en manchon ou
l’anneau gastrique.
Les antécédents chirurgicaux tels que la résection
d’une partie de l’intestin imposent une réfl exion
particulière sur les effets potentiels de la compo-
sante de malabsorption d’une opération comme
le court-circuit gastrique et encore plus le switch
duodénal. De plus, tout antécédent de laparotomie
complique la voie laparoscopique. Les antécédents
de chirurgie au niveau de l’étage sous-mésocolique
peuvent mener à choisir une opération comme
l’ anneau gastrique ou la gastrectomie en manchon
qui se déroulent à l’étage sus-mésocolique. Les anté-
cédents de chirurgie bariatrique représentent l’un
des problèmes les plus importants en chirurgie baria-
trique. Devant l’échec d’une opération restrictive
comme l’anneau gastrique, l’intervention de choix
est la conversion en court-circuit gastrique (17).
Cependant, la conversion en sleeve gastrectomy
peut aussi être proposée, car les résultats à court
terme sont comparables à ceux obtenus avec le
court-circuit gastrique (18). L’échec de la gastro-
plastie par anneau lié à un problème du matériel
prothétique tel que la fracture du cathéter ou la
perforation de l’anneau, justifi e, chez les patients
qui ont eu un bon résultat en termes de perte de
poids, une nouvelle gastroplastie par anneau (17).
En cas d’échec du court-circuit gastrique lié à une
malfaçon technique (poche gastrique trop large, anse
en Y courte), on peut réaliser un geste de révision
(réfection de la poche gastrique, rallongement de
l’anse en Y). La conversion en bypass distal (anse
alimentaire de un mètre) ou en switch duodénal sont
des procédures complexes, rarement pratiquées,
et uniquement dans des centres spécialisés (19).
Toutes les réinterventions bariatriques sont asso-
ciées à un taux de complications postopératoires
signifi cativement plus important que les procédures
premières (20).
Le comportement alimentaire,
la compliance, le résultat attendu
et le souhait du patient
Le comportement alimentaire est un détermi-
nant important des résultats de toute procédure
bariatrique. Les malades sweet eaters (“mangeurs
d’aliments sucrés”) ont, d’une manière générale,
une perte de poids inférieure aux autres malades
quelle que soit la technique utilisée. En particulier,
les techniques restrictives sont souvent suivies de
résultats décevants. Le court-circuit gastrique donne
des meilleurs résultats surtout chez les malades qui
développent un dumping syndrome (21). Le dumping
syndrome reste une complication du court-circuit
gastrique qui peut être grave dans les cas sévères.
Il vaut mieux éviter les techniques restrictives chez
les malades qui ont un comportement alimentaire
véritablement compulsif.

La Lettre de l’Hépato-gastroentérologue • Vol. XIII - nos 4-5 - juillet-août-septembre-octobre 2010 | 141
DOSSIER THÉMATIQUE
La compliance du malade est un autre élément
essentiel pour le choix d’une procédure bariatrique.
Les risques de carences sont beaucoup plus impor-
tants pour le court-circuit gastrique par rapport
aux techniques restrictives, mais ce sont les tech-
niques malabsorptives qui ont le plus haut risque
de carences en l’absence d’un suivi régulier. D’autre
part, le suivi strict et régulier du patient est la clé du
succès de toute procédure bariatrique et, en parti-
culier, de la gastroplastie par anneau.
Ces différentes interventions bariatriques sont asso-
ciées à une perte de poids plus ou moins impor-
tante : la gastroplastie par anneau est moins effi cace
que le court-circuit gastrique (entre 60 et 70 % de
l’excès pondéral). Les procédures de malabsorption
telles que le switch duodénal donnent les meilleurs
résultats en termes de perte de poids, jusqu’à 80 %
de l’excès pondéral (14). Le malade, informé des
résultats potentiels, des contraintes et du taux de
complications des différentes interventions, participe
au choix de la procédure.
L’expérience du chirurgien
et de l’équipe et le plateau technique
L’expérience du chirurgien joue un rôle majeur dans
le choix d’une procédure bariatrique. En pratique, le
chirurgien a tendance à utiliser la ou les procédures
dont il a le plus d’expérience. Cependant, le bagage
technique du chirurgien bariatrique doit comprendre
une expertise dans toutes les techniques bariatriques
pour que chaque malade puisse avoir la procédure
la plus adaptée à son profi l. Le concept de centre de
référence comprend la possibilité de réaliser tout type
de procédure bariatrique. En outre, le plateau tech-
nique infl uence également la possibilité de prendre
en charge certains patients particulièrement à risque
de complications postopératoires. Cela comprend un
équipement adapté (lits, scanner, table opératoire)
et une expertise spécialisée des différents interve-
nants tels que les anesthésistes-réanimateurs, les
radiologues interventionnels et les nutritionnistes.
Conclusion
Il n’existe pas de règle précise à ce jour qui permette
de choisir la procédure bariatrique la plus appropriée
pour chaque malade. L’anneau de gastroplastie est
indiqué chez les malades jeunes avec un IMC < 45,
non mangeurs d’aliments sucrés. Le court-circuit
gastrique donne les meilleurs résultats chez les
malades avec un IMC < 50, et il est particulièrement
effi cace sur les pathologies métaboliques associées
(diabète de type 2, dyslipidémie, hypertension arté-
rielle, stéatohépatite). Le switch duodénal est rare-
ment réalisé et uniquement chez des malades avec
un IMC > 50. La sleeve gastrectomy est indiquée dans
un premier temps dans une stratégie en deux temps
(super obèses, malades à haut risque) et lorsque la
continuité digestive doit être respectée. La sleeve
gastrectomy est pratiquée comme procédure unique
dans certains centres, même si les résultats à cinq
ans n’ont été décrits que dans quelques séries courtes
de malades. Ces indications générales doivent être
modulées en fonction de différents facteurs tels
que l’âge, le sexe, les comorbidités, les antécédents
médicaux, chirurgicaux et bariatriques, le comporte-
ment alimentaire, la compliance, le résultat attendu
et le souhait du patient, l’expérience du chirurgien
et de l’équipe et le plateau technique. ■
1. Buchwald H, Cowan, Cowan Jr GSM et al. Surgical
management of obesity. 2007. Philadelphia:Saunders/
Elsevier;3-9.
2. Mason EE, Ito C. Gastric bypass in obesity. Surg Clin North
Am 1967;47:1345-51.
3. Mason EE. Vertical banded gastroplasty for obesity. Arch
Surg 1982;117:701-6.
4. Scopinaro N, Papadia F, Camerini G et al. A comparison of
a personal series of biliopancreatic diversion and literature
data on gastric bypass help to explain the mechanisms of
resolution of type 2 diabetes by the two operations. Obes
Surg 2008;18:1035-8.
5. Hess DS, Hess DW, Oakley RS. The biliopancreatic diver-
sion with the duodenal switch: results beyond 10 years. Obes
Surg 2005;15:408-16.
6. Regan JP, Inabnet WB, Gagner M et al. Early experience
with two-stage laparoscopic Roux-en-Y gastric bypass as
an alternative in the super-super obese patient. Obes Surg
2003;13:861-4.
7. Iannelli A, Schneck AS, Dahman M et al. Two-step laparos-
copic duodenal switch for superobesity: a feasibility study.
Surg Endosc 2009;23:2385-9.
8. Iannelli A, Dainese R, Piche T et al. Laparoscopic sleeve
gastrectomy for morbid obesity. World J Gastroenterol
2008;14:821-7.
9. Wittgrove AC, Clark GW. Laparoscopic gastric bypass,
Roux-en-Y- 500 patients: technique and results, with
3-60 month follow-up. Obes Surg 2000;10:233-9.
10. Nguyen NT, Paya M, Stevens CM et al. The relationship
between hospital volume and outcome in bariatric surgery
at academic medical centers. Ann Surg 2004;240:586-93.
11. Buchwald H. International symposium on gastric banding.
Supplement to Surgery for Obesity and Related Diseases.
2008. Cambridge, MA:Elsevier;4:35;pp 71.
12. Chevallier JM, Paita M, Rodde-Dunet MH et al. Predic-
tive factors of outcome after gastric banding: a nationwide
survey on the role of center activity and patients’ behavior.
Ann Surg 2007;246:1034-9.
13. Iannelli A, Anty R, Piche T et al. Impact of laparoscopic
Roux-en-Y gastric bypass on metabolic syndrome, infl am-
mation, and insulin resistance in super versus morbidly obese
women. Obes Surg 2009;19:577-82.
14. Buchwald H, Avidor Y, Braunwald E et al. Bariatric
surgery: a systematic review and meta-analysis. JAMA 2004;
292:1724-37. [Erratum, JAMA 2005;293:1728.]
15. Christou NV, Sampalis JS, Liberman M et al. Surgery
decreases long-term mortality, morbidity, and health care
use in morbidly obese patients. Ann Surg 2004;240:416-23.
16. Tice JA, Karliner L, Walsh J et al. Gastric banding or
bypass? A systematic review comparing the two most
popular bariatric procedures. Am J Med 2008;121:885-93.
17. Weber M, Müller MK, Michel JM et al. Laparoscopic Roux-
en-Y gastric bypass, but not rebanding, should be proposed
as rescue procedure for patients with failed laparoscopic
gastric banding. Ann Surg 2003;238:827-33.
18. Iannelli A, Schneck AS, Ragot E et al. Laparoscopic
sleeve gastrectomy as revisional procedure for failed
gastric banding and vertical banded gastroplasty. Obes
Surg 2009;19:1216-20.
19. Parikh M, Pomp A, Gagner M. Laparoscopic conver-
sion of failed gastric bypass to duodenal switch: technical
considerations and preliminary outcomes. Surg Obes Relat
Dis 2007;3:611-8.
20. Hallowell PT, Stellato TA, Yao DA et al. Should bariatric
revisional surgery be avoided secondary to increased morbi-
dity and mortality? Am J Surg 2009;197:391-6.
21. Deitel M. The change in the dumping syndrome concept.
Obes Surg 2008; 18:1622-4.
Références bibliographiques
1
/
5
100%