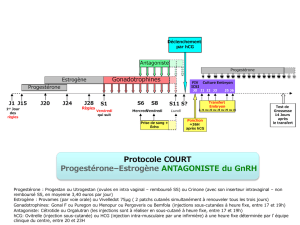
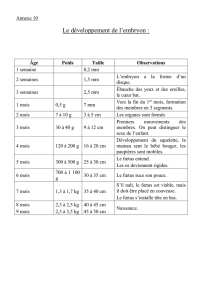
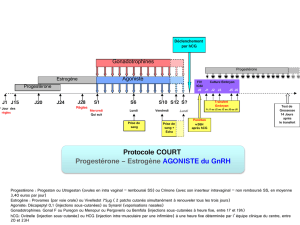
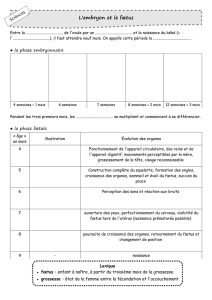
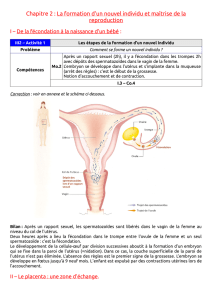
Physiologie des échanges materno-foetaux

Physiologie des échanges
materno-fœtaux
Pr Matecki

1. La barrière foeto-placentaire

•Origine du placenta : trophoblaste et
mésenchyme extra-embryonnaire (lame
choriale)
•Lieu des échanges : villosités/chambre
intervilleuse
•Pression dans la chambre intervilleuse
inférieure à la pression dans les vaisseaux
pour éviter une compression

Mécanismes de transfert
Transport libre
(diffusion)
Transport facilité
(canal)
Transport actif (ATP
dépendant)
Transport vésiculaire
Eau en fonction du
gradient de pression
osmotique et
oncotique
Sucre (+ hormone HCS
pour augmenter son
taux)
Acides aminés Ig
Vitamines
hydrosolubles
Déchets Transferrine Vitamines liposolubles
Electrolytes Electrolytes Lipides

Fonction respiratoire
Canal artériel
Canal veineux
d’Arentius : passage
veine ombilicale/VCI
Foramen ovale 70 % du
débit passe
par le canal
artériel, 30
% par le
foramen
ovale
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
1
/
29
100%