Anatomie de la thyroïde et des glandes surrénales

Hormonologie et Reproduction – Dr. Hitier
07/02/12 – L2
Groupe n°29 – Caro et Audrey
Anatomie de la thyroïde et des
glandes surrénales
I) Thyroïde
A) Définition
B) Vascularisation
1) Vascularisation artérielle
2) Vascularisation veineuse
C) Embryologie
D) Morphologie interne
E) Rapports
1) Rapport antérieur
2) Rapport postérieur
II) Glandes surrénales
A) Définition
B) Morphologie externe
C) Morphologie interne
D) Rapports et vascularisation
CHU Caen 1/12

Hormonologie et Reproduction – Dr. Hitier
07/02/12 – L2
Groupe n°29 – Caro et Audrey
I) Thyroïde
A) Définition
La thyroïde est une glande endocrine vitale située au niveau du cou. Elle secrète les
hormones thyroïdiennes.
La thyroïde est située à la partie inférieure du cou, elle est unique et inter-median, elle a une
forme de H.
Thyroïde vient du grec thuroeidês qui veut dire bouclier. On trouve une analogie de ce nom
avec le cartilage thyroïde qui lui aussi a une forme de bouclier, mais qui est situé à distance de la
glande thyroïde. Ce nom commun entre le cartilage et la glande vient de l'analogie de forme et non
de position.
En effet, le cartilage le plus proche de la glande thyroïde est en fait le cartilage cricoïde qui
est sous le cartilage thyroïde.
Sous le cartilage thyroïde, on trouve aussi la trachée qui forme un rapport anatomique étroit
avec la glande thyroïde.
cf Schéma 1 et 2 : vue antérieure
La thyroïde est constituée de 2 lobes réunis par un isthme.
Le lobe droit a une forme pyramidale, avec un sommet et une base, il se prolonge par un
isthme. A la partie gauche de cette isthme, nait un lobe pyramidale : la pyramide de lalouette qui est
le vestige du tractus thyréo-glosse qui est à l'origine de la thyroïde
Le lobe gauche est lui aussi composé d'un sommet et d'une base
La thyroïde fait 6cm de large, 6 à 8cm de haut et pèse 20-30g. Elle est plus volumineuse
chez la femme pour des raisons endocrinologique. Les pathologies thyroïdiennes sont aussi plus
fréquentes chez la femme.
B) Vascularisation
1) Vascularisation artérielle
On a des artères venant de la crosse de l'aorte :
- à droite, on a le tronc artériel brachio-céphalique qui se divise en artère subclavière droite
et en artère carotide commune droite. La carotide commune se divise elle même ensuite en carotide
interne et externe.
- à gauche, les artères carotide commune gauche et subclavière gauche naissent de façon
indépendante.
La vascularisation de la thyroïde se fait de façon symétrique à droite et à gauche.
On a 2 pédicules artériels :
- Un pédicule supérieur constitué de l'artère thyroïdienne supérieure qui est une
branche de la carotide externe et qui vascularise le sommet des lobes thyroïdiens.
CHU Caen 2/12

Hormonologie et Reproduction – Dr. Hitier
07/02/12 – L2
Groupe n°29 – Caro et Audrey
- Un pédicule inférieur constitué de l'artère thyroïdienne inférieure, qui nait du
tronc thyro-cervico-scapulaire qui nait lui même de l'artère subclavière, ce tronc donne aussi 2
artères cervicales et 1 artère scapulaire. L'artère thyroïdienne inférieure passe en arrière de la
carotide commune et va venir vasculariser la thyroïde en l'abordant au niveau de sa partie plutôt
médiane.
On a aussi de façon inconstante une artère thyroïdienne moyenne (= Artère thyroïdienne
ima = Artère ramaer) qui nait directement de la crosse de l'aorte et qui vascularise l'isthme ou les
lobes thyroïdiens. On la retrouve dans 10% des cas.
2) Vascularisation veineuse
La vascularisation veineuse n'est pas symétrique à la vascularisation l'artérielle.
La vascularisation veineuse se draine dans la veine jugulaire interne pour ce qui est du pôle
supérieur. On a des veines thyroïdiennes supérieures qui vont rejoindre la veine faciale et linguale
pour venir former le tronc thyro-laryngo-facial (TLF) qui se jette dans la veine jugulaire interne.
A la partie moyenne de la glande, on a des veines thyroïdiennes moyennes qui se jettent
directement dans la veine jugulaire interne qui elle même rejoint la veine subclavière pour former le
tronc veineux innominé.
Le tronc veineux innominé va aussi recevoir le 3éme contingent veineux venant de la
thyroïde : les veines thyroïdiennes inférieures qui cheminent dans la lame tyro-pericardique.
/!\ Bien faire attention à la différence entre la vascularisation artérielle et veineuse :
Artère à la partie moyenne de la thyroïde = artère thyroïdienne inférieure
Veine à la partie moyenne de la thyroïde = veine thyroïdienne moyenne
C) Embryologie
Cf Schéma embryon à 7 semaines
On a, au niveau cervical, 5 arcs bronchiaux qui forment les branchies chez le poisson, mais
qui régressent chez l'Homme.
On a aussi l'intestin primitif avec une ébauche de la langue qui est de l'endoderme et qui
s'abouche pour former l'ébauche de la cavité buccale : le stomodeum.
L'ébauche de la thyroïde nait de la partie proximale de l'intestin primitif, au niveau de la
base de la langue qui est le foramen caecum qui forme la limite entre la langue mobile et immobile
au niveau du V lingual. L'ébauche de la thyroïde se fait sous la forme d'un bourgeon qui descend
vers le bas formant le tractus thyréo-glosse qui se forme en avant du tractus trachéo-bronchique (qui
nait lui même de l'endoderme de l'intestin primitif)
A la 10éme semaine, on a la mise en place et le développement, en avant du tractus trachéo-
bronchique, des 2 lobes de part et d'autre de ce tractus. Cette formation embryologique explique le
rapport étroit entre la trachée et la glande thyroïde, et cela explique aussi que quand on déglutit, la
CHU Caen 3/12

Hormonologie et Reproduction – Dr. Hitier
07/02/12 – L2
Groupe n°29 – Caro et Audrey
thyroïde va monter avec la trachée, ce qui est un élément important à l'examen clinique pour faire la
différence entre un ganglion qui lui n'est pas adhérent à la trachée et donc ne bouge pas à la
déglutition et la glande thyroïde.
La thyroïde va ensuite être rejointe par des cellules : les cellules de la glande parathyroïde
qui naissent du 3éme et 4éme arc branchial. Le 3éme arc branchial donne la glande parathyroïde
inférieure, et le 4éme arc branchial donne la glande parathyroïde supérieure. La glande parathyroïde
est située à la face postérieure de la thyroïde, elle sert dans le métabolisme du calcium en secrétant
la PTH.
Le 5éme arc brachial donne les cellules C = cellules claires qui vont venir coloniser et
intégrer la thyroïde. Ces cellules interviennent dans le métabolisme du calcium en sécrétant la
calcitonine.
• Pathologies de la thyroïde :
- la thyroïde peut ne pas migrer et rester sur le trajet du bourgeon thyréo-glosse, elle
peut être anormalement haute, au niveau de l'os hyoïde ou sous l'os hyoïde.
- la thyroïde peut être bien placée mais il peut persister des noyaux de l'ébauche de la
thyroïde qui reste sur le trajet thyréo-glosse, formant alors des kystes qui peuvent grossir et qu'on
doit retirer chirurgicalement.
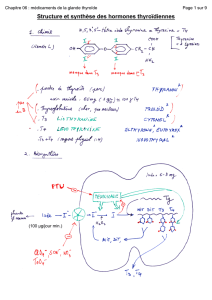
D) Morphologie interne
cf schéma
On a une organisation en follicules avec des petites vésicules formées de thyréocytes qui
sont les principales cellules constitutives de la thyroïde.
Au centre, on a une substance gélatineuse : la substance colloïde qui contient une protéine :
la thyroglobuline.
Les thyréocytes vont capter dans la vascularisation artérielle un acide aminé : la tyrosine qui
est ensuite secrété dans la substance colloïde. On va avoir une condensation de 2 unités de tyrosine
pour former la thyronine. Les thyréocytes vont aussi capter de l'iode, qu'ils secrètent aussi au sein
de la substance colloïde.
On va alors avoir une iodiation de la thyronine au sein de la thryoglobuline soit avec 3 ions
iode qui vont se fixer dessus pour obtenir l'hormone T3 (triiodothyronine) soit avec 4 ions iode pour
former l'hormone T4 (tétraiodothyronine).
La T3 et la T4 vont être resecrétées dans la circulation sanguine et vont agir sur les organes
périphériques. Ce sont des hormones vitales, elles stimulent le métabolisme.
En cas d'hypothyroïdie, on a un ralentissement du métabolisme qui peut aboutir au coma et
un ralentissement du rythme cardiaque.
En cas d'hyperthyroïdie, on a une hyperactivité et une nervosité.
Les cellules C, à proximité des thyréocytes, secrètent la calcitonine qui est une hormone
sensible au taux de calcium dans la sang. Elle va faire tomber le taux de calcium en agissant sur le
métabolisme osseux en inhibant l'action des ostéoblastes.
CHU Caen 4/12

Hormonologie et Reproduction – Dr. Hitier
07/02/12 – L2
Groupe n°29 – Caro et Audrey
E) Rapports
1) Rapp ort antérieur
Cf schéma vue antérieure
On a un squelette cartilagineux formé par le cartilage thyroïde en forme de bouclier qui
s'articule avec le cartilage cricoïde avec la membrane crico-thyroïdienne. Le cartilage cricoïde a une
forme d'anneaux et qui se prolonge par la trachée. La trachée est formée d'anneaux cartilagineux
incomplets séparés par un membrane fibreuse : les ligaments inter-annulaire de la trachée. La
trachée nait au niveau cervical, se prolonge au niveau thoracique, et passe derrière le sternum.
Au dessus du cartilage thyroïde, on a un os qui a une forme de fer à cheval : l'os hyoïde (Cet
os est important quand on fait de la médecine légale, car il se fracture quand on se pend. Si on
trouve un pendu sans os hyoïde fracturé → il faut soupçonner un meutre!).
L'isthme de la thyroïde est en avant de la trachée, un peu en dessous du cartilage thyroïde.
On a toujours le lobe pyramidale qui se prolonge vers le haut qui est le résidus du tractus thyréo-
glosse.
Rapport antérieur : qui est un rapport musculaire et forme la voie d'abord chirurgicale de
la glande thyroïde (Quand on commencera au bloc, on va souvent nous demander de citer et de
situer les muscles de cette voie d'abord)
• Muscle le plus au contact : Muscle sterno-thryroïdien qui s'insère sur le sternum et sur le
cartilage thyroïde. C'est un muscle légèrement orienté de dehors vers le dedans et vers le bas, il
rejoint la ligne médiane.
• Plus en superficie : Muscle sterno-hyoïdien qui est tendu entre le sternum et l'os hyoïde et
également fixé sur la clavicule. Il va de la ligne médiane sur l'os hyoïde jusqu'au manubrium
sternale. Il est un peu divergent, il s'insère également au niveau de la clavicule. Il est un peu plus
latéral (surtout en bas) que le muscle sterno-thyroïdien sous-jacent.
→ Ces 2 muscles sont symétriques, on retrouve les même à droite et à gauche.
• Un peu plus latéralement : Muscle omo-hyoïdien qui s'insère sur l'os hyoïde et sur
l'omoplate (=scapula), c'est un muscle fin et digastrique : avec une partie musculaire supérieure, un
tendon intermédiaire et une autre partie musculaire inférieure.
• Le plus superficiel = Muscle sterno-cleido-mastoïdien qui est le muscle le plus
volumineux et le plus puissant du cou. Il est innervé par le nerf accessoire XI. Il possède 3
insertions : - 2 insertions inférieures : sur le sternum et sur la clavicule
- 1 insertion supérieure : sur la mastoïde en haut (= relief osseux de l'os temporal)
=> pas d'éléments vasculo-nerveux très important au niveau antérieur, c''est la principale voie
d'abord car il suffit d'écarter les muscles pour arriver sur la glande thyroïde.
2) Rapport postérieur
Cf Schéma vue postérieure
Le rapport postérieur est très important car c'est là où il y a les éléments dangereux de la
chirurgie thyroïdienne. Surtout avec le rapport du nerf récurrent.
CHU Caen 5/12
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%