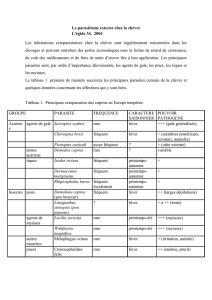
UE8- Ectoparasites, Ectoparasitoses De l’agent infectieux à l’hôte Dr. Masson

UE8- Ectoparasites, Ectoparasitoses
De l’agent infectieux à l’hôte Dr. Masson
Date : 06/04/2016 Plage horaire : 16h-18h
Promo : DFGSM2 2016/2017 Enseignant : Dr. Masson
Ronéistes : LE NABAT Géraldine.
I. Entomologie médicale
II. Sarcoptes (Sarcoptes scarbiei) : Gale
1. Description
2. Diagnostic
A. Diagnostic Clinique
a. La gale commune
b. La gale profuse
c. La gale en croûtes
B. Diagnostic de certitude : Biologie
3. Traitement
III. Acariens des cils (Demodex folliculorum, Demodex brevis)
IV. Poux (Pediculus capitis, Pediculus corporis, Phthirus pubis) : Pédiculose
1. Poux
A. Description
B. Les différents types de poux
a. Poux de tête (Pediculus capitis)
b. Poux de corps (Pediculus corporis)
c. Poux du pubis ou morpion (Phthirus pubis)
C. Transmission
D. Cycle parasitaire
2. Pédiculoses
A. Symptômes
B. Particularités
a. Typhus épidémique
b. Fièvre des tranchées
c. Fièvre récurrente cosmopolite
C. Diagnostic biologique
D. Traitement
V. Puces
1. Description
2. Espèces
A. Pulex Irritans
a. Généralités
b. Cycles parasitaire
c. Clinique
d. Maladies véhiculés
B. Puce chique : Tunga Penetrans
1

VI. Punaises des lits
VII. Tiques
1. Description
2. Espèces
A. Les ixodidés : Tiques dures
B. Les Argarides : Tiques molles
3. Maladies Véhiculés
A. Borréliose de Lyme
a. Clinique
b. Conduite à tenir
B. Autre pathologies liées aux tiques
VIII. Larves de diptère : (Dermatobia Hominis, Cordylobia, anthropophago) : Myiases,
Hypodermoses
1. Myiases
A. Définition
B. Modes d'apparition
C. Clinique et traitement
2. Hypodermoses
A. Définition
B. Clinique
IX. Sangsues
Items ECN en rapport
N°43 Trouble du sommeil de l’enfant et de l’adulte (gale) vous vous grattez toute la nuit
N°87 Infections cutanéo-muqueuses bactériennes et mycosiques (Diagnostic différentiel)
N°79 Ectoparasitoses cutanées : gale et pédiculose (+ puces, punaises et tiques)
N°91 Infections nosocomiales (gale dans centres de personnes âgées avec contamination du personnel aussi)
N°102 Pathologie infectieuse chez les migrants
N°107 Voyage en pays tropical : conseils avant le départ, pathologies du retour
N°288 Troubles des phanères
N°329 Prurit !
Les ectoparasites sont toutes les petites bêtes qui nous montent dessus, soit qui boivent notre sang, soit qui res-
tent sur notre peau. On a l’impression que ce n’est pas grave mais ça peut l’être en fait, et pas qu’un peu. Ce
sont des vecteurs de maladies potentiellement très graves.
2

I. Entomologie médicale
Nos ectoparasites sont souvent des vecteurs mais il y a aussi toute une partie d'entomologie médico légale très
importante pour les diagnostics et pour permettre aux forces de l'ordre d'avoir une idée de l'heure du décès...
On parlera ici des insectes, acariens en situation de pathogènes, sur des patients encore vivants.
Les ectoparasites les plus fréquents sont des arthropodes.
Il existe deux classes d'arthropodes :
•Les insectes (avec un corps en 3 parties : tête, thorax, abdomen, 6 pattes)
•Les acariens (tête, corps globuleux, le corps est une grosse boule, non segmenté, pas de thorax et d'ab-
domen, 8 pattes, ça ressemble à une araignée)
Leurs caractéristiques communes sont une cuticule chitineuse (un exosquelette), une évolution par mues :
oeufs=>larve=>nymphe. (Un ou plusieurs stades larvaires, un ou plusieurs stades nymphaux, certains se déve-
loppent comme les papillons avec une chrysalide : la pupe chez la puce).
Ça provoque des prurits, c’est gênant mais ça peut être un élément diagnostic : si ça commence au niveau des
doigts, des poignets, on pense à la gale, si ça commence aux cheveux bien sûr il faut penser aux poux. Ce sont
aussi des vecteurs de maladies qui peuvent être très graves pour les poux du corps: certains typhus par
exemple, la tularémie, des maladies bactériennes qui peuvent être excessivement graves, tout ça parce qu’on a
été infesté par un parasite.
Il y a deux types de comportements : A RETENIR
• Les ectoparasites hématophages (poux, puces, punaises, tiques) : ectoparasite en tant que vecteur avec
des maladies liées. Ils vont manger du sang et ne vont pas pouvoir vivre sans sang.
• Les ectoparasites non hématophages (sarcopte : la gale, reste dans l'épiderme et consomme de la kéra-
tine, puce chique = agent de la tungose, larves des myiases).
II. Sarcoptes scarbiei var. hominis = le sarcopte : Gale
1. Description
Acarien non hématophage ! (Royaume Animalia, Phylum Arthropoda, !
Classe Arachnida, Ordre Acarina, Famille Sarcoptidae).
La pathologie = scabiose = la gale. Le nom de la bête = sarcoptes scabieri.
Sur l'image ci-contre on ne voit pas de thorax et d'abdomen mais bien un corps globuleux avec une tête des-
sus et 4 paires de pattes. C'est un acarien. On la voit en vue ventrale
Il y en a chez d'autres animaux, chez le porc par exemple. Sarcoptes scabieri = la variété ho-
minis. On demande au labo une recherche de sarcopte. C'est une pathologie assez fréquente
(4-5 demandes / semaine à St Benoît). Ne sont pas toutes positives car prélèvement assez
difficile.
A la limite de la visibilité à l’oeil nu, assez gros en microscopie On voit la tête avec deux pe-
tites excroissances qui s’appellent les chevicères
On ne rencontre généralement que des femelles et là on voit qu'elle a un œuf dans l'abdomen.
Les œufs figurent sur l'image de droite. Dans l’œuf, on voit une structure qui n’est pas
l’adulte. Ce qui est quand même le principe de l’œuf en général.
3

C’est une larve, qui n’a que 4 pattes. Vous avez des œufs qui sont vides, la larve est partie et d'autres qui sont pleins. Le mâle n’a au-
cune importance au labo. Lui il est sur la peau, et une fois qu’ils ont copulé, fiouuuu (petit sifflement genre il dégage), mais il ne reste
pas dans la peau.
Sarcoptes scabei variété hominis est strictement adapté à l'homme. On ne le rencontrera pas chez le cochon et chez
nous on ne va pas retrouver le sarcopte du cochon. (Il prend l'exemple du cochon car c'est celui le plus fréquemment vu au labo.)
La femelle (350- 400µm) vit dans l'épiderme, y creuse des galeries et pond quelques œufs tous les jours.
Elle fait ses petites crottes aussi, c’est ça qui est à l’origine du prurit. La femelle progresse dans l'épiderme,
se nourrit de kératine, de cellules mortes et est assez mobile. On trouve rarement le mâle mais il existe.
Dans la forme classique = la forme commune, on a 10 ou 15 femelles sur l'ensemble du corps.
Contamination :
Le sarcope n'a pas de pattes postérieures puissantes. Il ne saute pas et reste sur la peau, il faut donc un
contact direct de peau à peau par contacts cutanés prolongés ou plutôt le partage d'un lit par exemple ou d'un
canapé = contamination indirecte qui est quand même la plus fréquente.
Le meilleur moyen d’être sûr qu’on ne va pas se recondamner à partir d’une femelle qui vous attend sur un re-
bord de salle de bain ou autre, c’est de quitter les lieux pendant quelques jours (survie courte en dehors de
l’hôte). Ça ne sert à rien de mettre du Baygon partout. On peut, ça rassure, mais ça ne sert à rien
Peut être considéré comme une IST (comme le morpion qu'on verra par la suite.)
La plupart du temps contamination suite à : voyage, séjour dans auberge de jeunesse, dans environnement pré-
caires. Va ramener ça à la maison et contaminer les frères et sœurs et les parents
Dans collectivités : il y a des formes spécifiques qu'on va décrire et qui peuvent toucher l'ensemble d'une mai-
son de retraite, le personnel aussi. C'est une maladie nosocomiale, l’hygiéniste est prévenu, déclenchement
d'un processus de désinfection. -> Epidémies familiales ou collectivités (=communautaire).
Cycle parasitaire :
La femelle pond quelques œufs par jour dans
les galeries.
Le maître symptôme de la gale = prurit.
On se gratte surtout le soir et énormément.
Ca provoque des troubles du sommeil, ça
gratte tellement que les gens ne pensent
qu’à ça, ils ont des lésions de grattage.
Ce qui gratte ce sont les déjections.
Le trajet inflammatoire de la femelle gratte aussi mais ce sont surtout les déjections, là où elle est déjà pas-
sée. !
Incubation :
4

10 - 20 jours, lors d'un voyage les symptômes n'arrivent pas tout de suite mais au bout de qqs semaines. Le
symptôme = prurit. Les patients ne consultent pas au début, ils se grattent surtout le soir. Il peut y avoir une
errance diagnostique qui peut durer assez longtemps, le médecin pourra penser à une autre cause de prurit...
Le patient a le temps de contaminer toute la famille.
C'est sur la diapo mais le prof n'en parle pas:
La femelle pond quelques œufs par jour (150µm). Eclosion des œufs en 2 à 4 jours
-> Larve hexapode puis nymphe octopode Incubation larvaire : 10 à 20 jours -> adultes, durée de vie des adultes : 2 mois Survie en
dehors de l’hôte : courte (2 jours), sauf hygrométrie et température favorables (jusqu’à 4 jours) Les œufs peuvent survivre jusqu’à 10
jours
Au niveau diagnostique on trouve très peu de mâles. Le prof pense que le mâle n'a pas de galerie mais serait plutôt sur la peau.
La gale = scabiose :
Fréquence : 300 millions de cas / an, ubiquitaire. Touche tous les milieux socio-économiques
La gale c'est extrêmement fréquent, c'est une maladie honteuse, les gens n'en parlent pas, pensent que c'est la
maladie des pauvres, des gens qui ne se lavent pas, c'est toujours connoté mais c'est faux. Elle touche tous les
milieux socio-économiques, peut toucher n'importe quel foyer. Ce n'est absolument pas lié à l'hygiène. C'est
l'histoire de la rencontre entre un parasite et un hôte et après il ne vous lâche pas, ça ne guérit pas spontané-
ment. Mais sa transmission est favorisée par la promiscuité.
!
Infection nosocomiale dramatique en maison de retraite surtout que chez la personne âgée il y a des formes
plus graves, peut durer des mois et des mois + personnels qui vont ramener ça chez eux.
(maisons de retraite : prévalence 6,6%, longs séjours : 14%)
Cliniquement, une phrase à retenir : Prurit intense à recrudescence nocturne : les gens ne dorment plus tel-
lement ils se grattent avec des lésion de grattage
5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%