UE5-Braunberger-Vascularisation du coeur

1/14
UE5 – Braunberger
Vascularisation du cœur
I. Artères coronaires
Les artères coronaires font partie de la pathologie quotidienne du chirurgien cardiaque et du
cardiologue.
Le cœur est vascularisé par deux artères coronaires qui sont les premières branches de l’aorte
ascendante. Elles entourent le cœur en parcourant les sillons cardiaques.
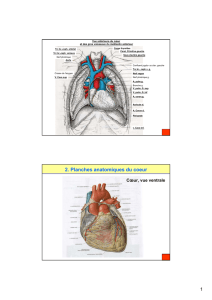
Scanner, coupe de l’aorte au niveau des sigmoïdes
aortiques (cusps aortiques)
LM = tronc commun de la coronaire gauche (donne
l’artère circonflexe, l’artère ventriculaire antérieure)
RV = coronaire droite
Les artères coronaires sont recouvertes par le péricarde viscéral.

2/14
Elles ont un trajet sinueux qui permet de s’adapter aux mouvements du cœur pendant la systole
et la diastole.
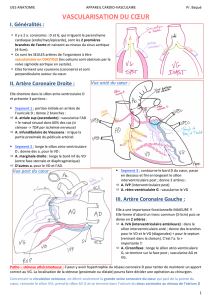
1. Artère coronaire droite
Elle naît de la partie ventro-latérale droite du sinus aortique, au-dessus de la partie moyenne de la
valvule semi-lunaire (coronaire) droite.
Elle est le siège d’une petite dilatation à son origine et fait un diamètre en moyenne de 4mm à
son origine.
Rappel sur la valve aortique : il y a trois cusps (ou valvules) semi-lunaires. La valvule coronaire
droite, la valvule coronaire gauche et la valvule non coronaire.
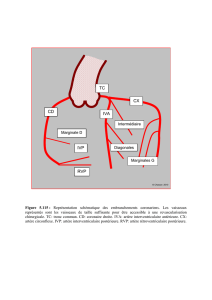
A. Artère coronaire droite : 4 segments
Segment 1 : à l’origine de la naissance aortique au
niveau du sinus de Valsalva coronaire droit jusqu’au
sillon coronaire droit. Sur la face ventrale de l’atrium
droit, elle passe entre le tronc pulmonaire à gauche et
l’auricule droit à droite. Elle est recouverte par
l’auricule droit, et elle pénètre dans le sillon coronaire
droit décrivant le premier coude.
Segment 2 : vertical, contourne le cœur en parcourant le
sillon coronaire droit jusqu’au bord droit du cœur où
elle décrit son deuxième coude.
=> Elle est recouverte de graisse, et elle est en rapport
avec la petite veine du cœur et avec les veines
cardiaques antérieures du ventricule droit.
Segment 3 : chemine dans le sillon coronaire droit entre
le bord droit du cœur et la croix des sillons où elle
décrit son troisième coude.
Segment 4 : dans le sillon interventriculaire postérieur,
est représenté par l’interventriculaire postérieur. Elle
est recouverte à ce niveau par la veine moyenne du
cœur et se termine dans le sillon interventriculaire
postérieur.

3/14
B. Artère coronaire droite : collatérales
Elle va donner dans sa partie proximale, des rameaux vasculaires à l’aorte et à l’artère
pulmonaire, dont le rameau infundibulaire droit.
Collatérales ascendantes ou atriales :
- l’artère atriale droite antérieure (qui vascularise le nœud sinusal dans 2/3 des cas).
=> En cas d’infarctus, il peut y avoir une ischémie d’un des foyers automatiques de
contraction du cœur, donnant lieu à des blocs auriculo-ventriculaire (BAV) ou des
paralysies sinusales. Le pronostic est différent en cas d’infarctus coronaire gauche ou
d’infarctus coronaire droit. Un infarctus coronaire gauche entraine une ischémie des
branches distales du réseau de Purkinje ou des branches gauches de division du faisceau
de His, traduisant souvent des infarctus extrêmement étendus. Dans un infarctus de la
coronaire droite, on va avoir un infarctus limité, mais avec une ischémie du nœud sinusal
ou du nœud auriculo-ventriculaire.
- les artères marginales droites (ou marginales du bord droit) et atriales droites postérieures
(plus inconstantes).
Collatérales descendantes ou ventriculaires :
- 3 à 4 artères ventriculaires droites antérieures (ou marginales du bord droit).
- artère marginale droite qui va vasculariser l’apex du cœur
- 2 ou 3 artères ventriculaires postérieures qui parcourent la face diaphragmatique du
ventricule droit.
La dominance des artères coronaires va influer sur le nombre de divisions des branches des
coronaires (droite et gauche). Les artères coronaires droites dominées, très petites, vont donner
des collatérales jusqu’à l’interventriculaire postérieure. A contrario, les artères coronaires droites
dominantes vont donner l’interventriculaire postérieure, et éventuellement des artères rétro-
ventriculaires gauches qui vont vasculariser la face inférieure du ventricule gauche.
L’artère rétro-ventriculaire gauche continue la direction de la coronaire droite dans le sillon
coronaire gauche (elle a donc dépassé l’interventriculaire postérieure), et donc ce sont les artères
qui vont naître après et qui vont vasculariser la face inférieure du ventricule gauche. Elle dépend
de la dominance droite/gauche.
Après naissance du tronc rétro-ventriculaire, l’artère coronaire droite devient l’interventriculaire
postérieure.
A retenir :
Artères très importantes de la coronaire droite :
- l’interventriculaire postérieure (qui passe dans le sillon interventriculaire postérieur)
- les artères marginales du bord droit (ou marginales droites)
- l’artère atriale droite antérieure (qui vascularise le nœud sinusal).

4/14
C. Interventriculaire postérieure (IVP)
L’IVP :
- parcourt le sillon interventriculaire postérieur
- est recouverte de graisse
- se termine à une distance variable de l’incisure cardiaque.
En général, il existe des anastomoses entre la terminaison de l’interventriculaire antérieure et la
terminaison de l’interventriculaire postérieure.
En fonction de la dominance de l’interventriculaire antérieure par rapport à l’interventriculaire
postérieure, elle va faire toute la face inférieure du cœur jusqu’à l’apex, voire parfois même le
dépasser en venant sur la partie antérieure, ou faire juste une petite partie, et à ce moment-là c’est
l’interventriculaire antérieure qui va dépasser l’apex.
L’IVP donne :
- branches ventriculaires postérieures D et G, fines
- rameaux septaux postérieurs (1/3 inférieur du septum), la première artère septale
postérieure vascularise le nœud atrio-ventriculaire.
TERRITOIRES DE VASCULARISATION DE L’IVP (IMPORTANT +++)
L’interventriculaire postérieure va vasculariser le 1/3 inférieur du septum interventriculaire
(l’interventriculaire antérieure va vasculariser les 2/3 antérieurs).
La première artère septale est très importante parce qu’elle va vasculariser le nœud atrio-
ventriculaire.
Question élève : S’il existe une anastomose entre les deux interventriculaires, il y a alors un
phénomène de suppléance permettant de limiter la gravité de l’infarctus ?
Réponse : L’anastomose entre IVA et IVP n’est pas toujours présente, d’autant moins chez les
jeunes. Donc les infarctus des sujets jeunes sont beaucoup plus graves que les infarctus des sujets
âgés. C’est dû au fait que les collatérales se développent d’autant plus qu’il y a de
rétrécissements. Si les rétrécissements évoluent lentement, cela permet le développement des
collatérales, et sur les infarctus aigus comme celui du jeune sportif, il n’y a pas de collatéralité.
Si la collatéralité existe, elle existe sur une partie infime de la vascularisation, ce qui ne va pas
suffire à maintenir le cœur vascularisé.
Dominance coronaire
gauche
Dominance coronaire
droite
IVA
IVP
IVP
IVA

5/14
Question élève : C’est pour ça que l’on préfère utiliser le terme de ‘’terminale’’ pour qualifier la
vascularisation coronaire ?
Réponse : Oui, mais ça reste inexact en raison de la présence de collatérales.
Trois exemples de coronaires droites :
- Une coronaire droite dominée (donne
des branches pour la face inférieure
mais pas l’IVP car coronaire gauche
dominante)
- Une coronaire droite équilibrée
(donne IVP)
- Une coronaire droite dominante
(donne IVP + branches rétro-
ventriculaires gauches)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%