Réadaptation à l’effort en ville du patient Insuffisant Cardiaque dans

Réadaptation à l’effort en ville du patient Insuffisant Cardiaque dans
le réseau Cardiosaintonge
Jean-Pierre Perrin MK, Marc Lauribe MS, Renée Lauribe PRC
Cardiosaintonge 78 cours Lemercier 17100 Saintes
Résumé :
Le réseau Cardiosaintonge propose aux patients Insuffisants Cardiaques, inclus en stade
NYHA supérieur à II, un parcours personnalisé de santé coordonné qui inclut un suivi
régulier médical et paramédical assuré par une équipe soignante pluridisciplinaire choisie
par le patient associant des praticiens hospitaliers et/ou libéraux: cardiologue, médecin
traitant, masseur-kinésithérapeute, infirmier, diététicien, psychologue et éventuellement tout
autre professionnel de santé pour une prise en charge plus complexe (Insuffisance Rénale,
Diabète, Insuffisance Respiratoire…)
Ce parcours de soins est complété par des séances d’Education Thérapeutique et des
ateliers pratiques.
Au cours de ce programme personnalisé de soins, son médecin ou son cardiologue prescrit
au patient une démarche de 20 à 30 séances de réadaptation à l’effort par an, en précisant
le niveau de capacité physique, et le niveau d’effort maximal conseillé, ainsi que la fréquence
cardiaque maximum à ne pas dépasser.
Le Kinésithérapeute intervient alors suivant l’état de santé du patient, soit au domicile soit au
cabinet, à raison d’une à deux séances par semaine. Les exercices sont adaptés,
personnalisés, progressifs, et segmentaires, avec charges et travail constant ou alterné.
Durant les séances de réadaptation, le professionnel surveillera les signes d’alerte de fatigue
et de l’Insuffisance Cardiaque. Il adaptera les exercices en prenant en compte les différents
antécédents chirurgicaux, ou d’autres pathologies.
Chaque séance tentera de lutter contre l’amyotrophie, améliorer l’équilibre, développer les
qualités ventilatoires de la respiration, apprendre à connaitre les seuils de fatigualité tout en
encourageant et en rassurant le patient.
Le patient pourra accéder à plus d’autonomie, pourra participer à l’éducation thérapeutique,
aux ateliers de marche, et à des activités physiques en dehors de celles proposées.
Le professionnel utilise les protocoles et les documents de traçabilité de surveillance des
séances de réadaptation établis par le réseau Cardiosaintonge, avec un but d’améliorer l’état
de santé, la mobilité, l’assouplissement et ainsi prendre confiance en soi.
Ces documents, présents dans le dossier médical du patient, sont consultables par
l’ensemble de son équipe médicale. Ils permettent de suivre la coordination de la totalité du
programme, pendant 2 ans et d’adapter les phases de réadaptation à l’effort au progrès ou à
l’évolution de la santé du patient.
La kinésithérapie est donc une partie essentielle du parcours personnalisé de soins.
L’ensemble du programme de santé du patient est évalué régulièrement en conférence
pluridisciplinaire au cours desquelles tous les professionnels de l’équipe médicale
coordonnent et adaptent leurs démarche de soins.
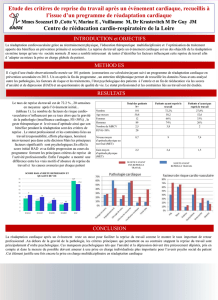
Les résultats du programme pluridisciplinaire de Cardiosaintonge sont également évalués
annuellement et montrent que les patients du réseau sont hospitalisés moins fréquemment
et moins longtemps que les patients hors réseau. Ainsi 87.6% des patients du réseau n’ont
pas été hospitalisés en 2012 et pour les 12.4% hospitalisés, cela a été pour 9.8jours en
moyenne par an et par patient. Par comparaison, au niveau national la durée moyenne
d’hospitalisation pour Insuffisance Cardiaque est de 13 jours (1), la DREES (2) annonçait en
2008 un taux d’hospitalisation en France pour Insuffisance Cardiaque 18.8% et ce taux est
évalué à 17.3% par INVS (3) en 2013.
(1) Perel C & All Bulletin Epidémiologique Hebdomadaire N°47 6 112012 p466-470
(2) DREES direction de la recherche des études de l’évaluation et des statistiques IC 2008
(3) INVS institut de veille sanitaire maladies cardiovasculaires IC 27 05 2013

La réadaptation à l’effort chez les patients porteurs d’une hypertension artérielle pulmonaire :
une prise en charge acceptable et bénéfique.
C Rocca, M Noirclerc, E Borrel, C Pison, H Bouvaist
Réadaptation Cardiaque. CHU Grenoble
Population : série rétrospective de 14 patients, porteurs d’une hypertension artérielle
pulmonaire (HTAP),10 femmes et 4 hommes,admis en réadaptation cardiaque, adressés par le
centre de compétence grenoblois du CHU de Grenoble,de 2010 à 2013. Malades âgés de
57±18 ans. L’HTAPest confirmée par cathétérisme, avec pression pulmonaire moyenne : 47 ±
6 mmHg,index cardiaque 2,2 ± 0,4 l/min/kg, résistance artériolaire pulmonaire : 9,8 ± 3,8
UWood. Seul, 1 patient n’a pas eu de cathétérisme (Syndrome d’Eisenmenger). Les étiologies
de l’HTAP sont en majorité postemboliques avec 6 patients dont trois ont été opérés, on
retrouve 4 HTAP idiopathiques, 1 syndrome d’Eisenmenger, 2 maladies veinoocclusives et 1
HTAP disproportionnée sur cardiopathie gauche. Les classes fonctionnelles de la NYHAvont
de I à IV, en moyenne à 2.5 ± 0,9. Cinq patients sur les 14 requièrent de l’oxygène au repos.
Sur le plan thérapeutique, 3 patients ne reçoivent pas de traitement spécifique, 3 patients sont
traités par monothérapie, 5 par bithérapie et 4 par trithérapie, dont 1 sousépoprosténol.
Méthode : après l’examen d’entrée et le cadrage de la dose d’oxygène nécessaire au repos et
à l’effort, les patients sont admis, soit en hospitalisation (4 patients), soit en ambulatoire (10
patients).Les exercices proposés démarrent par du travail segmentaire, au banc de poulies,
auquel s’ajoutentdes séances de gymnastique avec étirement, renforcement musculairedoux,
travail des muscles respiratoires et relaxation. Les entraînements sur tapis roulantou
cycloergomètre sont ajoutéslorsque c’est possible (12 patients sur les 14), en débutant à faible
charge (2km/h, pente 1 % ou10 watts) durant 10 minutes, puis progression en temps eten
puissance. Durant les séances, l’échelle de Borg est utilisée ainsi qu’un contrôle
hémodynamiqueavec la fréquence cardiaquesouhaitée< 120/minute, la mesure de pression
artérielle modulant les efforts, et une saturation en oxygèneminimale de 85%.
Résultats :
Très peu d’incidents sont survenusen cours de réentraînement :on dénombre trois épisodessur
les 266 séances : étourdissement non syncopal après une série de travail segmentaire,
désaturation à 80 % lors d’un TM6 et désaturation à 80 % en cours d’entrainement.
La réadaptation à l’effort a comporté 21±5 séances (16 à 32).Les patients ont réalisé une
distance moyenne de 6 minutes (DM6) de 358 ± 167 mètres avant la réadaptation, avec une
répartition montrant que 4 réalisent moins de 300m, 8 marchentde 300 à 450m et 2
parviennent à marcher plus de 450m. La DM6 a augmenté chez tous les patients, en moyenne
de 86 ± 59 mètres. Chez 11 patients le gain en DM6 a dépassé 50 m. Au total, la DM6
progresse de 358 ± 167m à 444 ± 161m, p =0,001.
Conclusion : Cette étude rétrospective portant sur les 14 premiers patients, porteurs d’HTAP,
adressés en réadaptation cardiaque, permet d’aller dans le sens des recommandations, avec un
gain fonctionnel avéré, sans effets indésirables rédhibitoires.

Amélioration des capacités aérobies et réduction de l’hyperactivité orthosympathique
après programme d’électromyostimulation à domicile dans l’insuffisance cardiaque
avancée - Etude EMSICA.
Labrunee M MD1,2, Guiraud T PhD 1,3, Senard JM MD,PhD1, Despas F PharmD,PhD 1,
Pathak A MD,PhD1
1 Institut National de la Sante et de la Recherche Médicale, UMR-1048, Institut des Maladies
Métaboliques et Cardiovasculaires, Toulouse, France
2 Unité de réadaptation cardiovasculaire, 31 059 CHU Toulouse, France
3 Clinique de Saint-Orens, SSR cardiovasculaire et pulmonaire, Saint-Orens-de-Gameville, France
Introduction :
Dans l’insuffisance cardiaque avancée (ICA) la déficience musculaire périphérique est
souvent prépondérante et est responsable en grande partie de la limitation à l’exercice
physique des patients 1. Par ailleurs, l’alitement induit par les épisodes de décompensation
aggrave l’amyotrophie et rend difficile la réalisation de programmes habituels de
réentraînement à l’effort. L’Electromyostimulation (EMS) des membres inférieurs a prouvé
son efficacité dans cette indication mais rarement à domicile contre placebo dans l’ICA 2.
Objectifs :
Tester la faisabilité et l’efficacité d’un programme d’EMS à domicile dans l’ICA
Méthode :
26 patients (age : 57,5± 9 ans, FEVG : 28,7 ± 8 %, NYHA 3 : 25, NHYA 4 : 1) ont été
randomisé soit dans le groupe traité (EMS 1h par jour pendant 6 semaines), soit le groupe
placebo (Stimulation électrique cutanée n’entraînant pas de contraction musculaire). Les
patients ont été évalués avant et à l’issue du programme de stimulation.
Résultats :
A l’issue du programme, on note une amélioration significative des capacités aérobies dans le
groupe traité par rapport au groupe placebo (Pic de VO2 :11,7±0,7 à 13,6± 0,7 ml/kg/min Vs
10±0,7 à 10,9±1,2ml/kg/min; Test de marche sur 6’ :326 à 446 m Vs 262 à 291 m) par rapport
au groupe placebo. L’activité orthosympathique mesurée par la MSNA (Muscle Sympathetic
Nerve Activity) est réduite significativement dans le groupe traité (67,0± 7 à 60,2± 8
bursts/min, p < 0,05) alors qu’elle reste inchangée dans le groupe placebo (70,2 ± 13 à 73,8 ±
16 bursts/min, p > 0,05).
Conclusion :
Cette étude confirme l’efficacité de l’EMS des membres inférieurs réalisée à domicile dans
l’insuffisance cardiaque avancée. Celle-ci passe notamment par une diminution de
l’hyperactivité orthosympathique.

Suivi à 1 an de patientes atteintes d’un cancer du sein après 21 séances de prise en charge
(réentrainement physique , soutien psychologique ,sophrologique et diététique)
Objet :Appréhender, un an après le passage dans un centre de réhabilitation, du maintien de
la pratique d’une activité physique (AP),de l’utilisation des méthodes de contrôle du bien
être psychologique, des conseils diététiques et du rôle apporté par ces 21 séances dans leur
vie quotidienne
Méthode : Prise en charge de patientes atteintes d’un cancer du sein à travers 21 séances (3
par semaine) associant réhabilitation physique (gymnastique variée, cardiotraining) ,
approche psychologique et spohrologique en groupe et ou individuelle (sommeil, anxiété
,image corporelle..et correction des troubles nutritionnels ) .Un questionnaire est adressé à
un an pour apprécier le suivi.
Résultats :66 patientes d’une moyenne d’âge de 53.7 ans ,après traitement
chimiothérapique , souvent pendant la radiothérapie (68%) .29 % retraitées et 71% activités
professionnelles . 1 an plus tard : 89% ont maintenu une activité physique régulière
en salle de sports ou association sportive à raison de 3h30 par semaine et d’un niveau
d’intensité d’effort e chiffré à 2 et 3 (échelle0 à 5) , 11 % n’ont pas poursuivi pour les
raisons suivantes: coût de AP (71%), motivation (25%), temps (25%) , fatigue (11%) et
difficulté géographique (10%). Cependant 97% des patientes continuent à appliquer les
conseils donnés concernant les principes de lutte contre la sédentarité , 89% utilisent des
techniques de sophrologie , et de lutte contre le stress pour79%.Les conseils diététiques
sont pour 67% des patientes un souci quotidien.
A travers les réponses à un choix d’items, le rôle de la réhabilitation nous apparait pertinent
pour : « incorporer naturellement une activité physique quotidienne dans sa
vie(74%) » , « améliorer la résistance au stress et la qualité de vie (75%) », « apporter une
prise de conscience de ses capacités physiques (69.3%) », « améliorer la qualité de sommeil(
53%) », et pour 45% «avoir un meilleur équilibre alimentaire » ;
Conclusions : L’association d’un bon état psychique et physique reste le meilleur garant pour
assurer une meilleur qualité de vie chez des patientes touchées par un cancer du sein et le
maintien d’une activité physique à long terme. Ce questionnaire valide le travail déjà réalisé
sur 21 séances et nous aidera à l’optimiser pour les années à venir.

Réadaptation vasculaire dirigée et test de Strandness:
Protocoles-Evaluation-Résultats
DRs :Nicole Dubois Pacque-Mélanie Cassol-Otilia Buiciuc-Anne lise Gugenheim-Hélène
Flahaut
IDE: Valérie Petit et l'équipe du service de réadaptation cardiaque -Brigitte Scribe service de
médecine
Kiné: Anne-France Saint Cast -Régis Barbet-Christophe Parcheminier-Catherine
Parcheminier
APA: Rémi Karolewski-François-Xavier Cadoret
Service de READAPTATION CARDIAQUE et VASCULAIRE
la question posée était d'évaluer l'efficacité de la réadaptation vasculaire dirigée par un critère
objectif, quantifiable, reproductible , en complément de l'amélioration de périmètre de marche,
de l'évaluation de l'éducation thérapeutique et de la qualité de vie.
Les protocoles personnalisés de réadaptation ont été effectués sur la cartographie aprés
echo doppler d'effort et de la pratique de l'épreuve de Strandness d'entrée retenant le chiffrage
du DMM ( distance maximale de mache) ,siège de la douleur, pourcentage de chute de l'index
de pression aprés effort et vitesses de récupération de l'IPS initial dans le temps ( 5'-10' -15').
Techniques employées: BGM-drainage manuel-kinésithérapie distale et
respiratoire,gymnastique distale et respiratoire, marche sur tapis et extérieur, balnéothérapie,
vélo à bras, velo, marche nordique..;
Evaluation à la sortie: Epreuve de Strandness: retenant les mêmes critères d'analyse
Les ateliers d'éducation thérapeutique sont suivis conjointement , sélectionnés en
fonction des objectifs du patient lors de la construction de son chemin clinique .
population acceuillie: patients de 44 à 78 ans
76% d'homme
1/3 entrés pour AOMI
1/3 post chirurgice cardiaque,IDM, SCA
1/3 post opératoire chirurgie vasculaire
Résultats:
-modification des onde doppler en interosseuses(intermétatarsiennes dorsale:IO)
-IPS non modifié en IO
-diminution du pourcentage de chute des IPS aprés effort
-diminution du temps de récupération des IPS initiaux
-Amélioration du DMM
Conclusion:
-L'amélioration du DMM est insuffisante à elle seule pour évaluer l'efficacité:DMM à 500m
mais chute de l'IPS....lésion iliaque évolutive
-pourcentage de chute de l'IPS et la diminution du temps de récupération sont des paramètres
trés significatifs
-la chute de l'IPS au repos aprés réadaptation, la non amélioration du pourcentage de chute de
l'IPS malgré un DMM libéral ou amélioré signifie la présence de sténose évolutive-la
détérioration hémodynamique de pontage
-le test de Strandness permet de faire le diagnostic différentiel de lésion artérielle
hémodynamique,et/ou canal lombaire ou pathologie orthopédique, et d'établir la conduite à
tenir
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%