P2-UE10-Pelluard-ED-Tissus-sanguin

UE 10: TISSU SANGUIN
PELLUARD
Date : 06/02/17 Plage horaire: 8h30-10h30
Promo: DFGSM2 2016/17 Enseignant : Dr. Pelluard
ronéistes : DROUET Priyanka & IBRAHIM Ilmah
ED 1: SANG , HÉMATOPOIÈSE , LYMPHOPOIÈSE
PRIMAIRE
I-Les cellules du sang
A)Frottis sanguin
B)Cellules sanguines
II-La moelle hématopoïétique
A)Myélogramme
B)BOM= Biopsie Ostéo-Médullaire
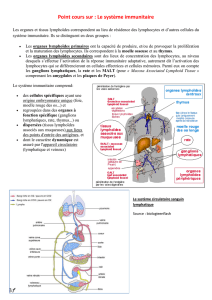
III-Oragnes lymphoides primaires
A)Organes lymphoides primaires
B) Lymphopoièse B primaires( moelle osseuse)
C) Thymus
D)Lymphopoiese T primaire ( Thymus)
E)Observation Lames
NB: pour ceux qui comprennent pas, quand je mets #QCM c’est que ça peut tomber à l’examen.
Thème du cours :
Frottis sanguin
Myélogramme
Moelle hématopoïétique
Thymus
Remarque : Frottis sanguin et myélogramme il y aura forcément des QCMs là dessus au examens,
car c’est vraiment la base. Concernant la lymphopoiese primaire , elle mettra quelques QCMs
dessus mais des QCMs simple , elle dit de retenir uniquement l’essentiel et pas tous les détails dont
va parler.
Introduction : LE SANG
Il y a 5 à 6L de sang chez l’adulte.
Dans notre sang qui circule en périphérie , on a normalement que des cellules sanguines
MATURES, à la différence de la moelle hématopoïétique où sont fabriquées toutes ces cellules et
donc dans les organes qui vont fabriquer le sang , on va retrouver les éléments matures et des
éléments immatures.
Dans le sang , ces ¢ sanguines elles sont en suspension dans un milieu liquide le : plasma (55%).
Ce plasma contient:
-Eau (essentiellement)
-sels inorganiques
sur 128

-protéines ( albumine , globulines , fibrinogène) ( on reverra quand on fera l’hémostase car y’a une
partie des protéines dans le plasma qui vont participer au phénomène de coagulation comme par
ex. le fibrinogène).
Dans les cellules sanguines (45%), on aura 3 grandes lignées:
-la lignée des rouges : les érythrocytes(GR)
-la lignée des blancs : les leucocytes (GB)
-les plaquettes = thrombocytes
I-les cellules du sang
A)Frottis sanguin
!
Pour étudier le sang, on fera une prise de sang mais /!\ en sang VEINEUX.
Pour étudier cellules , donc faire un examen CYTOlogique , on devra étaler sur une lame puis fixer
(/!\ on fixe systématiquement avant de faire coloration) puis coloration cytologique Giemsa
( /!\ c’est HES qu’on utilise car ceci cette coloration c’est pour les Tissus)
On voit les 2 tubes avec du sang :
-le tube foncé : sang veineux désoxygéné
-le tube + clair : sang artériel ( c’est quand on fait un gaz du sang en général on pique dans l’artère
radiale )
/!\ #piègeQCM: on ne prélève PAS en artériel , mais on PEUT faire un frottis à partir du sang en
artériel car il y a les mêmes éléments c’est juste que c’est beaucoup plus invasif pour le patient
parce que du coup faut bien trouver l’artère, après faut comprimer un peu plus longtemps … bref
c’est plus compliquer que de piquer au pli du coude dans une veine.
Donc on peut faire un frottis sur du sang artériel ou veineux mais dans la pratique on fait sur une
goutte de sang , d’une ponction veineux
sur 228

!
Le frottis est facile à réaliser.
B)Les cellules sanguines
!
Ceci est un dessin , cela sert à nous montrer les différentes cellules MATURES que l’on peut
trouver sur un frottis sanguin.
Sur un vrai frottis sanguin, on aura la représentation de la formule sanguine normale. On verra
essentiellement un champ hématies, quelques(qqs) polynucléaires neutrophiles( PNN) et ;qqs
lymphocytes mais on arrivera pas à voir les PNE, PNB, le monocyte sur le même champ.
!
Elle ne demande pas de retenir les tailles des cellules mais elle se sert de l’hématies pour décrire les
autres cellules.
-Les hématies sont des disques biconcaves ce qui explique que lorsqu’on met de la coloration le
centre apparaît beaucoup plus clair, ce qui est valable lorsque l’hématie est face à vous, si on la voit
de biais on ne va pas forcement voir ce centre clair. Les hématies sont donc ces éléments arrondis
qui mesurent 7µm, en théorie, ce qui fait office de référentiel pour reconnaître les autres cellules :
sur 328

est-ce que c’est plus gros qu’une hématie ? est-ce que c’est plus petit qu’une hématie ? combien
d’hématies on peut rentrer dans cette cellule ?
-Les plaquettes sont plus petites que les hématies.
!
-Les lymphocytes : 1 noyau homogène (qui fait environ 1,5 fois l’hématie) /!\ pas polylobé+ peu
cytoplasme autour . Les grands lymphocytes ont un peu plus de cytoplasme autour comme on peut le
constater sur les images suivantes.
!
-Les PN ont a l’impression de voir plusieurs noyau en faite c’est 1 seul noyau qui est plurilobé (tous
les lobes sont rattachés les uns avec les autres.)
-> le PNN : on peut avoir jusqu’à 5 lobes visibles( polylobé) + cytoplasme saumon-beige
->le PNB : pleins de grains à l’intérieur ,très basophiles et très bleu foncé
->le PNE : bilobé + son cytoplasme contient pleins petits grains rouge-éosinophiles
!
-Les monocytes , on le reconnait car il est très gros càd 2 à 3 fois hématies donc la cellule la +
grande.
Son noyau : aspect réniforme ( forme de rein en général quand il est bien de profil mais parfois il on
ne voit pas bien l’aspect rein et donc du coup se fier à la taille de la ¢ )
Son cytoplasme: on peut remarquer comme des « bulles de savon » = vacuoles, c’est le seul à avoir
ces espèces de vacuoles à l’intérieur.
sur 428

!
Si on regarde sur de vraies images et non sur un dessin on observe bien :
- des hématies
- des plaquettes qui sont bien plus petites que l’hématie!
- le lymphocyte avec son noyau très rond et peu ou quasiment pas de cytoplasme autour!
- le neutrophile qui paraît plurilobé avec un cytoplasme rose saumon!
- l’éosinophile avec ses granulations éosinophiles !
- le basophile avec ses granulations basophiles"
- le monocyte qui est plus grand, avec si on regarde bien le noyau réniforme et les vacuoles
NB : Pour voir toutes ces cellules et les différencier, il faut vraiment un grossissement très
important sinon on ne voit pas les granulations.
II-La moelle osseuse hématopoiétique
Dans la moelle hématopoiétique on a des cellules matures et immatures ( contrairement au frottis
sanguin où on a QUE des cellules matures).
La moelle osseuse hématopoïétique on en retrouve dans ( os spongieux):
-os plats ( crâne , côtes ,sternum , bassin)
-vertèbres
-extrémités proximales des fémurs
Ce qui va surtout nous intéressé c’est le sternum et le bassin car à aucun moment on ne fera de prélèvement
dans le crâne de notre patient donc retenir surtout :
-sternum : on ne retrouve pas en général du tissu adipeux trop épais, et on ne peut que faire un prélèvement
avec une aiguille dans la moelle des cellules hématopoïétiques, à partir duquel on réalisera un frottis
médullaire.
-et bassin :il sera possible ici de réaliser une réelle biopsie, de réaliser une carotte d’os mais aussi un frottis
médullaire).
sur 528
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%