P2-UE10-Renard-Produits sanguins labiles-05.05.17

UE 10 – Tissu sanguin
Hervé RENARD
Date : 05/05/17 Horaire : 14h - 16h
Promo : 2016/2017 Enseignant : H. RENARD
Ronéistes : Audrey Payet & Caroline Chane-Laï
Produits Sanguins et Sécurité
Transfusionnelle
Introduction : Exercice sur les groupes sanguins
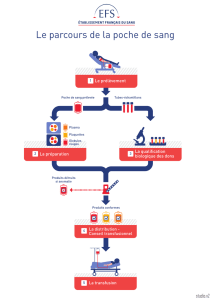
I. Généralités
1. Comment obtient-on les produits sanguins labiles
A. Prélèvement ST (Sang Total)
B. Prélèvement par aphérèse
2. Produits de bases, qualifiés et transformés
II. Le CGR : concentré des globules rouges
1. Généralités
2. Qualification
A.Phénotypé
B. Compatibilisé
C. CMV-
3. Transformation
A. Irradié
B. Déplasmatisé
C. Unité pédiatrique
D. Cryoconservé
III. Le CP : concentré plaquettaire
IV. Le PFC : plasma frais congelé
1

Intro - groupes sanguins ( nouveau )
Exemple 1 : Une jeune femme est AB ; D+ C- E+ c+ e+ ; K- : Quelle(s) poche(s) peut-on lui donner ?
-La poche : B ; D- C- E- c+ e+ ; K-
-La poche : O ; D- C+ E- c+ e+ ; K-
La première question qu'il faut se poser c'est : est-ce que dans le système ABO on est compatible ? Il faut
faire très attention car si le patient est incompatible, il meurt. Cette jeune femme peut tout recevoir elle est
AB. Donc on peut lui donner du B ou du O. Cependant, ce qui est également important ici, c'est qu'on trans-
fuse une femme, qui de plus, est jeune.
RAPPEL : Dans les phénotypes importants de RH-K, comme c'est une femme jeune, pour éviter qu'elle soit
pénalisée dans ses futures grossesses, il va falloir respecter le phénotype RH-K et quand on respecte ce phé-
notype, cela veut dire simplement qu'on peut donner un Ag négatif, alors que la patiente est positive. Ce
qu'il ne faut surtout pas donner, c'est un Ag positif de la poche, alors que la patiente ne l’a pas. Par
exemple, elle serait du D- et vous donnez du D+, c'est pas bon. Mais comme elle est D+, vous pouvez don-
ner du D-. On peut lui donner un Ag -, car cela ne va pas lui faire faire un AC vu qu'elle est négatif.
Donc la première poche : le B ça va, vu que la patiente est AB, le D- à donner à du D+ aucun problème, du
C- à donner à du C- c'est la même chose donc c'est bon. Le E- donné à du E+, c'est bon. Le c+ e+ ; K- à
donner à du c+ e+ ; K- c'est bon aussi. La première poche est compatible : en ABO et en Rh-K. On peut
donc donner la première poche.
La deuxième poche, le O c'est bon. La plupart des gens disent qu'il vaut mieux donner du O- mais c'est pas
vrai. Là, la poche est C+ alors que la patiente est C- et ça c'est pas bon.
Donc la seule poche compatible ici est la première poche : B ; D- C- E- c+ e+ ; K-
NB : le prof a dit que c'est ce genre de question qu'il posera vu que c'est important d'avoir ce genre de gym-
nastique.
Il faut résonner en terme de patients. Quelque soit le patient le système ABO doit être compatible, et après
en fonction du patient on va résonner pour le phénotype Rh-K.
Exemple 2 : Un jeune surfeur a un accident et on doit le transfuser. Il est O ; D+ C+ E- c- e+ ; K- .
Quelle(s) poche(s) peut-on lui donner ? Ou aucune ?
-La poche : A ; D+ C+ E- c- e+ ; K-
-La poche : O ; D+ C+ E+ c+ e+ ; K+
Tout d'abord, ce n'est pas une bonne réponse de dire qu'on ne lui transfuse rien car en général un jeune sur-
feur accidenté, il a besoin de sang et même, de beaucoup de sang. De plus, le première poche, il est évident
qu'il ne faut pas la lui transfuser car c'est du A et le patient est O : si on lui donne du A il va mourir à cause
de la transfusion=> c'est INTERDIT.
Ensuite, on regarde le seconde poche : celle-ci est O, donc on peut lui donner. Après on regarde le phéno-
type de la seconde poche : le patient est D+ C+ et on lui donne du D+ C+ donc c'est bon. Par contre, il est
E- et on lui donne du E+ : est-ce que c'est vraiment important ? Eh bien non, parce que déjà il va avoir be-
soin de beaucoup de poche de sang et qu'on aura pas forcément toutes les poches Rh-K compatibles avec
lui. Par ailleurs, il n'a aucune indication à avoir du Rh-K compatible parce que c'est un jeune et un garçon
donc y'a pas de soucis pour lui. Après on espère qu'il n'aura qu'un accident. Mais même si après cette trans-
fusion il nous fait un AC, par ex là il peut nous faire un AC anti-E et peut être aussi un AC anti-c ou encore
un anti-K ; Eh ben si jamais, par malheur pour lui il devra encore être transfusé par la suite, à ce moment
là il fera partie des prioritaires à qui donner du sang compatible. On fera donc attention.
2

Question élève 2017 : Et si il ne fait pas d'AC ce jeune surfeur, qu'est-ce qu'on fait ? Ben dans ces cas là, il
sera comme toute le monde. Mais s'il en fait, on est obligé de lui donner K- si il est K+ : ça devient une obli-
gation.
RAPPEL : les deux obligations importantes pour avoir une poche avec le phénotype Rh-K compatible sont :
la femme jeune, et quelqu'un qui a un AC : qui l'a fait il y a très longtemps ou qui est en train de le faire.
Il faudra toujours respecter l'AC qu'une personne a développé.
En effet, même si vous ne trouvez plus l'AC et que vous savez qu'il l'avait fait il y a 20 ans ; si on transfuse
une poche incompatible, l'AC va revenir tout de suite, il va exploser et les hématies que vous avez transfu-
sées seront détruites au lieu de rester un à deux mois. C'est donc un accident transfusionnel retardé. Donc on
dit la fameuse phrase : un AC un jour, un AC toujours. Il est important alors d'avoir sa carte de groupe, parce
que si quelqu'un a fait un AC il faut le savoir. Parce que là on est obligé dans tous les centres de donner une
poche Rh-K compatible.
NB : une transfusion que vous réalisez reste au moins 1 mois dans le sang circulant voire plus, car la durée
de vie d'un GR jeune est de 110-120 jours.
Question 2017 : Est-ce que le délais de détection des AC, c'est rapide ou pas ?
Alors rapide c'est une demi-heure. Une technicienne super forte, rapide, elle prend 30 min. Une, un peu
moins rapide, elle prend une heure. De plus c'est une demi-heure lorsqu'il y a rien : RAI négative. Mais
lorsque une technicienne arrive et dit aïe aïe docteur la RAI est positive, là ça va être encore plus long parce
qu'elle va devoir identifier l'AC. La première fois, on fait un test rapide, on dépiste: on dit AC positif ou AC
négatif. Mais une fois qu'elle a dit qu'il y a un AC, il faut qu'elle le cherche. Et là ça devient très compliqué
de trouver l'AC : parce que je vous rappelle qu'il y a plus de 400 Ag sur un GR. Il faut donc chercher l'AC :
la technicienne a plein de panel et il faut qu'elle compare. Du coup pour identifier un AC il faut parfois plus
d'une heure, voire plus de 3h, voire parfois il y a des centres de transfusion / des techniciennes qui voient des
RAI qu'ils n'arrivent pas à interpréter. Et si même le responsable n' arrive pas, il faut envoyer le prélèvement
au centre national de référence des groupes sanguins. Tout ça peut devenir compliqué. Donc si quelqu'un fait
un gave accident comme une attaque de requin, on va transfuser mais ils savent pas trop ce qu'il va se passer.
C'est la loi bénéfice-risque.
C'est pour ça que le prof dit qu'il faut transfuser en urgence seulement si c'est une urgence vitale et immé-
diate, si ça ne l'est pas on attend. Mais bon après tout le monde ne fait pas d'AC, tout le monde n'a pas été
transfusé dans sa vie. Après les femmes c'est un peu plus compliqué parce qu’elles ont peut être déjà fait un
AC dû à des grossesses.
Exemple 3 : Un vieux monsieur est A ; D+ C + E- c- e+ ; K-. Que peut-on lui transfuser ?
-La poche : O ; D+ C+ E- c- e+ ; K- :
-La poche : A ; D+ C+ E- c+ e+ ; K- :
Alors ici, il y a une petite subtilité. (cette question est un peu vicieuse) C'est compliqué de donner une ré-
ponse. Le prof, lui, il transfuserait la deuxième. Parce que déjà c'est un vieux monsieur, le phénotype Rh-K
n'est donc pas important : même si c+ ça va pas avec c-, c'est pas grave vu que c'est un vieux monsieur
donc même s’il fait un AC, le temps qu'il soit retransfusé, c'est pas très grave. Par contre, du O, l'EFS en a
très peu, donc par soucis d'économie, il demande à ses techniciennes qu'on transfuse à ce vieux monsieur du
A ; parce que du A+, ils en ont pas mal, du O+ dans ce groupe là E- c- c'est rare. ( on n’a pas à le savoir)
Nous on peut répondre les deux poches. Par contre lui, il répond que c'est la deuxième parce que c'est pas
rare et même fréquent. Même si l'idéal pour ce vieux monsieur ça aurait été la première. Mais c'est par sou-
cis de stock, parce que s’il utilise la poche rare pour le vieux monsieur et que derrière une jeune femme ar-
rive avec le phénotype de la première poche, il aura fait une erreur de gestion de stock.
Il voulait démontrer ici, le problème de gestion de stock.
3

Exemple 4 : Un vieux monsieur a une RAI +. Il est : A ; D+ C+ E- c- e+ ; K-. Quelle(s) poche(s) lui
transfuse-t-on ? Le RAI est un AC anti-S.
-La poche : O; D+ C+ E- c- e+ K- :
-La poche : A; D+ C+ E- c+ e+ K- :
On lui donne la première poche. Si on regarde le système ABO, les deux poches seraient possibles mais là
pour le coup, comme c'est une personne avec une RAI +, même si c'est un anti-S, on doit faire deux choses :
on doit lui donner en priorité le phénotype Rh-K compatible car les AC il risque d'en faire d'autre derrière.
Donc pour ce monsieur, on lui réserve une poche avec un bon phénotype Rh-K.
Mais, il faut également une autre condition particulière car ce monsieur a fait un anti-S, donc on doit trou-
ver une poche avec un ABO compatible, un phénotype compatible et comme ce monsieur a fait un AC anti-S
qui est un groupe sanguin ( on est chacun d'entre nous S+ ou S-), il doit être S-, donc on est obligé de trou-
ver une poche S-. Tout ça devient compliqué. Il manque donc un examen sur la poche, il faut qu'elle soit S-
avec le Rh-K compatible.
Question 2017 : Pourquoi doit-on donner du Rh-K compatible alors que ce monsieur a fait des AC anti-S ?
ça peut se discuter. C'est encore dans les indications. Mais dans les indications : toute personne qui a une
RAI + devient prioritaire dans l'indication du phénotype. On est en train de changer parce que vous avez rai-
son : un anti-S ça n’a rien à voir avec le Rh-K. Mais ce qu'il faut comprendre, c'est que quand quelqu'un va
commencer à faire des AC, il va devenir une usine à fabriquer des AC. Donc c'est évident que lui, si je lui
donne la deuxième poche, il va faire très rapidement un anti-c. Et là si il me fait un anti-S et un anti-c, je
n'aurais plus droit à l'erreur du tout. Mais par contre, si aujourd'hui je respecte son phénotype Rh-K, si un
autre jour, il revient, comme je ne lui ai pas fait faire un anti-c, j'aurais une autre chance. C'est pour se don-
ner une chance plus tard que l'on fait attention, si on a une poche Rh-K compatible. C'est pour ça que je rap-
pelle que dans les indications pour donner du Rh-K compatible : c'est la jeune femme et puis quelqu'un qui a
une RAI +, n'importe laquelle, même si c'est une RAI + dans un autre système que Rh-K.
( NB : Il faut se rappeler deux choses importantes : surtout ne pas se planter pour les systèmes ABO, parce
que le prof peut nous piéger la dessus. Le ABO c'est la première des priorités, il faut qu'il soit compatible.
Ensuite, faut regarder à qui on a affaire : une femme : mais il peut s'amuser en disant une femme hystérecto-
misé : donc ce n'est plus une jeune femme, ça devient une vieille femme : car le but pour une jeune femme
c'est de ne pas faire d'AC Rh-K pour qu'elle puisse tomber enceinte. Si elle a plus d'utérus , ça devient une
vieille femme, elle peut pas faire de grossesse. Donc attention à ça. Mais ça ne va pas être trop vicieux)
Question 2017 : si un parent est + et un parent est - : le bébé il est quoi ? Par exemple un B+ et un B- : déjà,
tout ce qui est génétique, il faut pas s'en occuper : car si vous dîtes la bonne réponse mais qu'au final le bébé
c'est l'inverse : c'est compliqué. C'est compliqué, et il ne posera pas de question dessus.
Pour lui l'enfant peut être B+ et B-. Après bien sûr il y a une histoire d'allèle dominant : le D est dominant
sur rien, parce que en face être D-, ça veut dire qu'il y a rien, pas de protéine. Donc d'un coté, il ya un gène
qui code pour une protéine D, et de l'autre il n'y a pas d'allèle donc pas de protéine. Quelqu'un de D-, sou-
vent sur ces deux chromosomes il y a aucun allèle qui code pour la protéine D.
Dans l'anthropologie de l'histoire humaine, très très rapidement, il y a eu un accident génétique dans l'his-
toire humaine : il y a eu une délétion du gène D, et quand il s'est trouvé à l'état homozygote ça a fait ces fa-
meux D - : parce que pour être D- , il faut avoir les deux délétions. Le chromosome de la maman avec un dé-
létion du D et le chromosome de la maman avec une délétion du D. Là on est -. Par contre si quelqu'un à un
chromosome avec D et l'autre avec rien, vous êtes D +. Mais on sait pas si, la personne et DD ou D rien .
C'est comme quelqu'un qui est A et O et quelqu'un qui AA. Il sera de toute façon A. Il n'y a que la génétique
des enfants qui nous dira : si quelqu'un est A et O et qu'il a des enfants O, c'est qu'effectivement il était A et
O. Alors que si quelqu'un est A, et qu'il a que des enfants A, on peut peut être se dire qu'il était AA. Donc
l'accident génétique qui est arrivé il y a très très très longtemps, il ya peut être 200 000 ans qui a fait la délé-
tion de l'Ag D, il n'est pas arrivé sur l'Allèle C E, c'est bien plus tard, et puis c'est arrivé rarement, parce que
4

on a des gens qui sont Rh nuls : ils ont rien : ils sont D- E- C- c- e- et tous les autres Ag du rhésus, il y en 56,
eh ben c'est gens là ils ont rien, ils sont intransfusables : ils sont transfusables que par d'autre personne rares
dans le monde qui sont aussi Rh-0 qu'on va congeler pour pouvoir donner ce sang au patient car ils ont des
AC qui vont attaquer tout mais ça c'est très très rare. Donc en règle général, la délétion qui a enlever l'allèle
D qui est très fréquente, encore plus fréquente en Europe que dans d'autres pays, et du coup je vous raconte
pour la petite histoire : les humains quand ils ont fait cette délétion là, lorsqu'ils ont fait la migration, ben on
sait pas pourquoi, mais ils sont pas parti en chine. Sont arrivés en Chine d'autres humains D+, et du coup en
Chine vous avez pas de D-, il n'y a pas un chinois qui est D-. D'ailleurs, du coup quand le prof était au samu
et qu'il voyait des chinois qui venaient de faire un accident il savait qu'ils étaient D+. Du coup en chine être
D-, c'est un sang rare, presqu'à congeler. Donc c'était une question amusante à ne pas répondre. Ex : à priori
si deux personnes sont D-, elles ne peuvent pas donner un D+ vu qu'il y a pas d'allèle.
I. Généralités
On peut séparer les produits sanguins en deux grandes catégories :
-Produits sanguins labiles, conservables très peu de temps : jusqu'à un an (exemple : les plaquettes :
conservation 5 jours, le plasma, lui, se conserve un an ( il faudrait peut-être revoir la terminologie
selon le prof ) )
-Produits sanguins stables, pouvant se conserver plusieurs années = médicaments dérivés du sang.
Ce sont les protéines contenues dans le plasma. (exemple : albumine, gammaglobulines,
antihistaminiques, anti-hépatite B, anti-rage, facteurs de la coagulation, facteurs anti-
hémophiliques : facteurs VIII et IX, anti-tétaniques, albumine, fibrinogène…). Ils se vendent très
cher sur le marché, surtout européen, notamment l'albumine( très important lorsqu'on est grand
brûlé)
Note du prof : les produits sanguins stables étant des médicaments, ils peuvent venir de partout : libre
échange mondial des médicaments. Cependant selon lui, c'est très limite comme pratique. En effet, ce sont
des personnes en général qui vendent leur sang pour réaliser ces médicaments. Or parfois, ces personnes
mentent sur les risques qu'elles ont pris avant de donner leur sang (rapport non protégé, drogue..) , pour
pouvoir être payées. Ce qui est très limite pour nous, par exemple futurs receveurs. Par ailleurs, les
personnes qui vendent leur sang, parfois le vendent deux fois par semaine, ce qui n'est pas bon pour eux :
ils vont en mourir.
Ce cours se concentre sur les produits sanguins labiles (CGR = Concentré de GR, CP = Concentré
Plaquettaire, PFC = Plasma Frais Congelé).
de gche à droite : GR, plaquette, GB.
Les indications de transfusion de GB sont rares mais ça peut arriver.
En effet les GB constituent un produit très dangereux : très grand risque que les GB attaquent le malade, à
éviter au maximum.
(depuis que le prof est à la Réunion : 2 transfusions de GB en 3 ans ; en métropole il n’en a jamais fait)
Indication: multirésistance aux ATB, aux antifongiques devant des septicémies ne pouvant être maîtrisées,
mortelles → on transfuse.
5
 6
6
 7
7
 8
8
1
/
8
100%