Lire l`article complet

Immunologie et psychiatrie
Act. Méd. Int. - Psychiatrie (15), n° 206, janvier 1998
3570
Indices humoraux
du système immu-
nitaire dans les
pathologies
psychiatriques :
hypothèses et
perspectives
E. Tanneau*, S. Avraméas**
L’influence du cerveau et
de l’esprit sur la patholo-
gie est une notion très
ancienne dans l’histoire de
la médecine puisque la
“psychosomatique” était
déjà connue d’Hippocrate.
Cependant, les travaux de
Métalnikov
(15)
sur le “rôle
du système nerveux et des
facteurs psychiques dans
l’immunité”, pourtant pas-
teurien célèbre, n’eurent
pas le succès escompté.
Introduction
Les études ont été poursuivies et le pre-
mier laboratoire de “psycho-immunolo-
gie” fut créé en 1965 associant
l’Université de Stanford au “Palo Alto
Veteran Administration Hospital”. Les
résultats furent suffisamment consé-
quents pour qu’un ouvrage leur soit
entièrement consacré dès 1981, remanié
lors d’une seconde édition en 1991 (1).
Des chercheurs de toutes disciplines
contribuèrent à la naissance d’une disci-
pline nouvelle, à l’intersection de spé-
cialités jusque-là cloisonnées, la neuro-
immunomodulation.
Le système immunitaire n’apparaît plus
seulement comme un système autonome
chargé de la défense de l’organisme
contre les agents pathogènes. Il s’intègre
dans un vaste ensemble constitué égale-
ment du système nerveux et du système
endocrinien, les trois systèmes étant en
interaction constante. Dès lors, toute
perturbation physiologique ou non
retentira sur les autres systèmes.
La clinique nous fournit un certain
nombre d’exemples éloquents de ces
imbrications. Le déclenchement des
poussées herpétiques lors d’épisodes
stressants est classique. La participation
des facteurs émotionnels à la genèse des
crises d’asthme ou l’aggravation de l’ec-
zéma atopique est bien connue des aller-
gologues... et des patients. La maladie
de Basedow, affection auto-immune,
serait sensible au stress, l’un des facteurs
potentiellement responsable du déclen-
chement et de poussées de la maladie ;
elle s’accompagne régulièrement d’une
irritabilité, d’une labilité émotionnelle,
d’une dysphorie anxieuse, voire d’un
authentique syndrome mélancolique.
Les troubles psychiatriques font partie
intégrante des critères diagnostiques du
lupus érythémateux disséminé. Une
physiopathologie auto-immune est for-
tement suspectée dans certaines affec-
tions neurologiques. Au niveau périphé-
rique, l’altération de la jonction neuro-
musculaire de la myasthénie serait due à
des anticorps dirigés contre le récepteur
nicotinique post-synatique, tandis que la
démyélinisation de la polyradiculonévri-
te de Guillain-Barré impliquerait égale-
ment des anticorps circulants. Au niveau
central, des mécanismes cellulaires et
humoraux anormaux, contre des déter-
minants antigéniques de la myéline
interviendraient dans la sclérose en
plaques. Des traitements par interféron
peuvent s’accompagner de réels
tableaux dépressifs tandis qu’une chi-
miothérapie par l’interleukine-2 peut se
compliquer de symptômes positifs ou
négatifs évocateurs de troubles schizo-
phréniformes tels que hallucinations,
délire, troubles comportementaux. On
pourrait évoquer plus banalement l’effet
des corticoïdes sur l’humeur.
Rappels immunologiques
Rappelons brièvement l’organisation du
système immunitaire et de la régulation de
la réponse immune. On distingue 2 types
d’immunité : l’immunité induite et l’im-
munité naturelle.
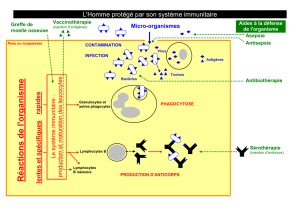
Comme le montre la figure 1, dans l’im-
munité induite, un antigène active des cel-
lules présentatrices de l’antigène (CP AG
ou pour simplifier des macrophages).
Celles-ci stimulent alors des lymphocytes
T Helper (Th) par l’intermédiaire d’un
médiateur soluble du nom générique de
cytokine : l’interleukine-1 (IL-1). D’autres
cytokines sont sécrétées par les lympho-
cytes T Helper activés : l’interleukine-2
(IL-2), l’interféron γ, ... Ils agissent en
synergie pour activer à leur tour les lym-
phocytes B qui sécrètent alors des anti-
corps. Notons que seuls les lymphocytes
activés possèdent des récepteurs d’IL-2,
dont on retrouve une forme soluble dans le
sérum. La réaction immunitaire s’atténue
grâce à des lymphocytes suppressor (Ts)
et à des interactions anticorps-anticorps au
sein d’un réseau idiotypique.
* SHU, Hôpital Sainte-Anne, Paris.
** Professeur, Institut Pasteur, unité d’immu-
no-cytochimie, Paris.
JANV 98 MEP 27/04/04 14:07 Page 3570

3571
Au niveau humoral, on décrit une immu-
nité naturelle, innée, physiologique,
indépendante de toute stimulation anti-
génique extérieure. Elle repose sur des
anticorps dirigés contre des antigènes du
soi. On les appelle ainsi auto-anticorps
naturels. Ils existent chez tout individu
normal. Un exemple simple est celui des
antigènes de groupes sanguins. Ces anti-
corps naturels participent largement au
réseau idiotypique et à l’homéostasie du
système immunitaire.
Indices humoraux dans la patholo-
gie mentale
L’essence de la neuro-immunomodula-
tion étant d’expliciter les interactions
entre système nerveux central et systè-
me immunitaire, c’est tout naturelle-
ment qu’elle a participé à ce mouvement
de recherche en psychiatrie. Ainsi, le
terme “immuno-psychiatrie” a été créé
pour noter que des mécanismes de l’im-
munité sont impliqués dans la pathogé-
nie de certaines maladies mentales.
Les observations suivantes ont contri-
bué au développement de l’immuno-
psychiatrie :
– modulation de l’apprentissage et de
la mémoire au moyen d’anticorps anti-
cerveau chez l’animal ;
– effets in vivo des “anticorps anti-cer-
veau” sur l’activité bio-électrique des
structures cérébrales et sur le compor-
tement.
Nous donnerons quelques exemples
d’interactions entre immunité humorale
et pathologie mentale, en renvoyant aux
autres articles pour des développements
plus spécifiques. Nous insisterons sur la
schizophrénie, pathologie dans laquelle
les travaux ont été les plus éloquents et
pour laquelle des hypothèses auto-
immunes sont avancées.
Les interactions entre système nerveux
et système immunitaire sont par défini-
tion bidirectionnelles. Si des neuro-
transmetteurs sont capables de transfé-
rer des informations à des neurones ou
à d’autres types cellulaires comme les
lymphocytes, ces derniers doivent pou-
voir également informer les neurones et
les cellules associées. Les voies sont
moins bien connues, mais les cytokines
pourraient moduler les circuits neuro-
naux du système nerveux central.
L’interleukine-1 (IL-1) est un candidat
potentiel pour ce rôle d’“immuno-
transmetteur”.
R. Dantzer a étudié les effets comporte-
mentaux des interleukines. Il a présen-
té une synthèse des changements qui
accompagnent la fièvre et qu’il nomme
“maladie comportementale” (3). Celle-
ci comprend des symptômes aussi peu
spécifiques que malaise généralisé,
diminution des interactions sociales,
diminution de l’activité, de la consom-
mation de nourriture et d’eau, dispari-
tion du comportement de toilettage,
allongement de la phase lente de som-
meil. Il montre alors que des injections
systémiques ou intracérébrales d’IL-1
induisent des modifications identiques
chez les animaux sains.
Les études sur le stress chez l’homme
ont envisagé davantage les perturba-
tions cellulaires engendrées que les
modifications humorales. Pourtant,
certains indices humoraux peuvent se
trouver altérés. Dorian a montré chez
des étudiants une diminution réversible
de la réactivité mitogénique et de la
production d’anticorps in vitro au
moment du passage des examens (4).
Les troubles de l’humeur peuvent
s’accompagner d’anomalies immuno-
logiques. Le concept de neuro-immu-
nomodulation prend là toute sa valeur
si l’on songe aux modifications neuro-
hormonales observées chez les patients
déprimés (axe hypothalamo-hypophy-
so-thyroïdien et axe hypothalamo-
CP AG
Th
Ts
B
anticorps
inf-γ, IL-2, ...
récepteur de l'IL-2
interactions du réseau idiotypique
récepteur de l'IL-2
soluble
suppression
contrôle rétroactif négatif antigène
récepteur de l'IL-2
“help”
stimulation
IL-1
Figure 1 : Régulation de la réponse immunitaire (d’après A. Berneman, Institut Pasteur).
JANV 98 MEP 27/04/04 14:07 Page 3571

Act. Méd. Int. - Psychiatrie (15), n° 206, janvier 1998
3572
hypophyso-surrénalien). Ces modifica-
tions immunologiques observées pour-
raient permettre une meilleure connais-
sance des mécanismes physiopatholo-
giques des troubles de l’humeur.
Les anomalies de l’immunité humorale
retrouvées consistent en la présence
d’auto-anticorps à une fréquence anor-
malement élevée : facteur rhumatoïde,
anticorps antinucléaires, anticorps anti-
thyroide, anticorps antihistone, anti-
corps antisomatostatine. Mais ces
résultats n’ont pas toujours été confir-
més et restent contradictoires.
La maladie d’Alzheimer se caractérise
d’un point de vue histologique par la pré-
sence de nœuds neuro-fibrillaires intra-
neuronaux, de plaques séniles et de la pré-
sence anormale dans le cerveau de sub-
stance amyloïde, dont on sait l’association
avec des troubles du système immunitaire.
Il existe, de plus, des IgG et des facteurs
du complément au sein des plaques
séniles (26). Il semble donc que des pro-
cessus immunologiques intracérébraux
complexes existent dans cette maladie et
donc que l’étiopathogénie puisse faire
intervenir le système immunitaire.
Jankovic a mis en évidence des auto-
anticorps dirigés contre 2 antigènes
cérébraux (protéine S-100 et neurone
specific enolase) (12). Ces anticorps
étant retrouvés dans d’autres patholo-
gies psychiatriques, les résultats sont à
considérer avec réserve.
La schizophrénie a été particulière-
ment étudiée.
Les premiers paramètres mesurés étaient
les taux des différentes immunoglobu-
lines IgG, IgM, IgA. L’hétérogénéité des
groupes de patients et le manque de
contrôle des facteurs non spécifiques
peuvent expliquer, au moins en partie,
des résultats contradictoires.
Les travaux se sont orientés vers la
recherche d’auto-anticorps non spéci-
fiques d’organes (anticorps antinu-
cléaires, anti-DNA, antihistone, anti-
centromère). Si des différences appa-
raissent entre patients schizophrènes et
groupes témoins, l’objection d’une par-
ticipation des traitements neurolep-
tiques n’est pas levée.
D’autres auteurs ont décrit des auto-
anticorps spécifiques d’organes :
– contre la thyroïde, l’estomac, le
muscle lisse ;
– antithymique ;
– contre la thyroïde et les
lymphocytes ;
– antiplaquettes ;
– contre la sérotonine.
Toutes ces études se sont révélées peu
concluantes.
Plus intéressantes sont les études
recherchant des anticorps anti-cerveau
d’autant que les travaux de Heath et
Krupp leur donnent une importance
historique (7, 8). À partir de 1957, ces
auteurs publièrent une série de travaux
sur une fraction protéique isolée du
sérum de schizophrènes qu’ils nommè-
rent “taraxéine”.
L’administration de celle-ci à des singes
induisait un comportement catatonique
transitoire et des anomalies électroencé-
phalographiques de la région septale.
L’injection à des volontaires sains pro-
voquait des troubles schizophréni-
formes débutant 2 à 10 minutes après
l’injection, réversibles en 2 heures au
maximum. Utilisant une technique
d’immunofluorescence indirecte, ils
suggérèrent que la “taraxéine” était un
anticorps qui réagissait contre la région
septale et le noyau caudé, qu’elle se
fixait in vivo sur le noyau de certaines
cellules cérébrales et qu’elle était res-
ponsable des troubles. Plus récemment,
Heath revient partiellement sur ses
conclusions en discutant sa technique et
en évoquant le rôle des neuroleptiques
(9). Néanmoins, en utilisant cette fois
l’immunoélectrophorèse croisée, il
trouve que les sérums de 96 % des schi-
zophrènes non traités contiennent des
IgG spécifiques de la région septale (de
singe), contre 0 % des sujets contrôles
et 6 % des schizophrènes traités. Ces
conclusions sont contestées.
Un autre auteur retrouve une prévalence
d’anticorps anti-cerveau plus élevée
chez les patients étudiés (70 %) compa-
rés aux témoins (12 %) (10). Les anti-
corps réactifs sont dirigés contre des
structures péri-nucléaires de neurones
de plusieurs régions cérébrales. Les
régions incriminées sont principalement
les suivantes : cortex frontal, amygdale,
gyrus cingulaire, septum, régions impli-
quées dans la pathogénie de la schizo-
phrénie. Il suggère ainsi qu’une liaison
non spécifique peut être exclue puisque
des régions non impliquées ne révèlent
pas de tels phénomènes.
Les études de ces dernières années se sont
intéressées particulièrement aux cyto-
kines visant à démontrer une participation
auto-immune dans la schizophrénie.
L’interleukine-2 a été la plus étudiée. En
effet, la production d’IL-2 a été décrite
comme diminuée dans un certain nombre
de pathologies associées à des processus
auto-immuns tels que lupus érythémateux
disséminé, polyarthrite rhumatoïde, syn-
drome de Sjögren, diabète insulino-
dépendant, sclérose en plaque. On a ainsi
supposé qu’une production basse d’IL-2
est une caractéristique importante dans la
physiopathologie de l’auto-immunité. La
production d’IL-2 était effectivement
diminuée, au moins chez un certain
nombre de patients schizophrènes. Si ces
mécanismes de production concernent
l’immunité cellulaire, des indices humo-
raux peuvent être modifiés, pas tant les
taux sériques d’IL-2 qui sont normaux
mais les taux sériques du récepteur
soluble d’IL-2. Les travaux concernant
l’IL-2 sont partis de l’hypothèse suivante :
s’il existe une participation auto-immune,
chez au moins un sous-groupe de schizo-
phrènes, alors des anomalies similaires à
d’autres pathologies auto-immunes doi-
vent être retrouvées. Or les lymphocytes T
activés produisent non seulement de l’IL-
2 mais aussi des récepteurs de l’IL-2 (IL-
Immunologie et psychiatrie
JANV 98 MEP 27/04/04 14:07 Page 3572

3573
2R). En plus de sa forme membranaire, il
existe une forme soluble du récepteur
d’IL-2 (IL-2Rs). Cette forme soluble peut
être détectée dans le sérum après activa-
tion de cellules T in vivo. Elle a été détec-
tée à des faibles taux dans le sérum de
sujets sains. Par contre, une augmentation
de sa concentration sérique a été retrouvée
chez des patients présentant des patholo-
gies auto-immunes, suggérant un proces-
sus auto-immun actif.
L’équipe de Rapaport a publié divers
travaux concernant le récepteur soluble
d’IL-2 :
– augmentation chez 30 schizophrènes
traités comparés à 13 sujets contrôles
avec rôle potentiel des neuroleptiques
(16) ;
– absence d’effet à 24 et à 48 heures
d’une administration d’halopéridol en
aigu sur le taux d’IL-2Rs de 28 sujets
sains (17) ;
– étude de jumeaux répartis en 3
groupes (jumeaux discordants,
jumeaux concordants sains, jumeaux
concordants malades) : tendance à des
taux d’IL-2Rs plus élevés chez les
jumeaux malades par rapport aux
jumeaux sains dans le groupe discor-
dant et chez les jumeaux concordants
malades par rapport aux jumeaux sains
concordants (18) ;
– augmentation du taux d’IL-2Rs dans
un groupe de 12 schizophrènes non
traités comparativement à un groupe
contrôle, récusant ainsi le rôle potentiel
des neuroleptiques (19) ;
– augmentation du taux d’IL-2Rs chez
des patients traités et présentant des dys-
kinésies tardives par rapport à des schizo-
phrènes traités sans dyskinésie, suggérant
une liaison entre les 2 phénomènes (19).
Le, ou plutôt les interférons (IF) ont
également été mesurés dans la schizo-
phrénie. En effet, plusieurs auteurs ont
postulé le rôle possible d’un agent viral
dans la schizophrénie et par ailleurs
d’un processus auto-immun. Or les IF
ont été montrés associés à certaines
maladies induites par les virus ou à cer-
taines maladies auto-immunes.
Il existe 2 types d’IF :
– le type I, “interféron viral”, compre-
nant 3 sous-types α, β et ω;
– le type II, “interféron immunolo-
gique” ou interféron γ.
Aujourd’hui, les IF sont considérés
comme des cytokines multifonction-
nelles. Si leur activité antivirale puis-
sante leur fait jouer un rôle détermi-
nant dans la première ligne de défense
contre l’invasion virale, c’est tantôt en
synergie, tantôt en antagonisme avec
d’autres cytokines qu’ils interviennent
dans le contrôle de la réplication cel-
lulaire et exercent leurs nombreuses
actions sur le système immunitaire.
Si la recherche de modifications des taux
sériques d’IF n’apporte pas de résultats
concluants, on retrouve par contre cer-
taines anomalies dans la production d’IF
après stimulation antigénique. Inglot
retrouve une plus faible production d’IF α
mais pas d’IF γ et remarque qu’une analy-
se globale peut masquer des patterns indi-
viduels différents (11). Elle retrouve en
fait 2 populations de schizophrènes : des
hauts répondeurs et des bas répondeurs.
Plus intéressant, elle constate que les
hauts répondeurs ont des signes de schi-
zophrénie de type positif (délire, halluci-
nation, bizarrerie et trouble de la pensée),
tandis que les faibles répondeurs ont plu-
tôt des symptômes négatifs prévalents
(retrait social, émoussement affectif,
trouble de l’attention, avolition, apathie).
De plus, elle relate la présence dans le
plasma des schizophrènes de facteurs sus-
ceptibles de transférer une hypersensibili-
té aux inducteurs d’IF chez les sujets
sains. Par exemple, dans les leucocytes
cultivés en présence de plasma de schizo-
phrènes, on retrouve 71 % de hauts répon-
deurs après stimulation par le virus NDV
contre 26 % en présence de plasma de
sujets normaux.
Une deuxième interleukine a été étudiée
dans la schizophrénie : l’interleukine-6
(IL-6). Des anomalies de l’IL-6 ont été
trouvées chez des patients présentant des
pathologies auto-immunes et chez des
souris présentant une encéphalite expéri-
mentale, suggérant son implication dans
les troubles de l’auto-immunité.
Ainsi, comme pour l’IL-2, on s’est inté-
ressé aux anomalies potentielles de l’IL-
6 dans la schizophrénie.
Les premiers travaux datent de 1991.
Deux auteurs, Ganguli et Shintani retrou-
vent une augmentation d’IL-6 dans le
sérum des patients par rapport à des sujets
contrôles (6, 22) mais des études plus
récentes ne retrouvent pas ces résultats.
Modèles explicatifs
Nous avons vu que certains indices
humoraux du système immunitaire
étaient modifiés dans plusieurs patho-
logies mentales. En ce qui concerne la
schizophrénie, certaines hypothèses
étiopathogéniques ont été proposées.
Elles font intervenir le système immu-
nitaire et plus particulièrement une
composante auto-immune. Nous pré-
sentons certains de ces modèles.
Le modèle de l’interféron a (IF-a)
Waltrip propose un modèle faisant
intervenir l’IF-α (27) : une régulation
défectueuse de l’IF-α conduirait à des
effets excessifs responsables des symp-
tômes de la schizophrénie.
Cet interféron serait induit dans le cer-
veau par la réactivation de virus qui
sont communément présents dans le
système nerveux central.
La schizophrénie se développerait en
conséquence d’une stimulation de la
production in situ, dans le système ner-
veux central, d’IF-αchez des sujets
vulnérables ayant une anomalie de la
production ou de la sensibilité à l’IF-α.
Cet excès d’IF-αconduirait aux mani-
festations de la maladie.
Ce modèle prend en compte les hypo-
JANV 98 MEP 27/04/04 14:07 Page 3573

Act. Méd. Int. - Psychiatrie (15), n° 206, janvier 1998
3574
thèses virales de la schizophrénie. Le
manque de preuves de l’implication d’un
type de virus particulier fait suspecter un
processus plus complexe. La stimulation
exagérée de l’IF-αin situ en réponse à
un des nombreux virus qui infectent de
façon latente le système nerveux central
entraîne des effets sur le cerveau.
L’auteur fait référence aux études des
taux d’IF chez les schizophrènes en pré-
cisant que son modèle ne prédit pas que
des taux d’IF soient détectables dans le
liquide céphalorachidien ou le sang des
patients puisque la production d’IF-αest
un phénomène local et rapidement atté-
nué eu égard à sa courte demi-vie.
Cette théorie fait appel également aux
activités biologiques de l’IF-αoutre son
induction d’un état antiviral. L’auteur cite
en effet les activités neurophysiologiques
et les activités agoniste-opiacé ou
ACTH-like et rappelle leurs interactions
avec le système dopaminergique.
Les mécanismes précités sont à l’origine
des symptômes positifs de schizophrénie.
La théorie de l’IF-αintègre également
les modèles neuro-développementaux de
la schizophrénie. L’inhibition de la proli-
fération et de la différenciation cellulaire
par l’IF-αprocure un dénominateur
commun à tous ces modèles. Outre cet
aspect, la toxicité directe de l’IF-αest
mise en cause dans l’apparition des
signes négatifs de schizophrénie.
Le modèle des macrophages-
lymphocytes T
Plusieurs publications de Smith lui ont
permis d’étayer sa théorie de la schizo-
phrénie (23, 24, 25).
Il fait l’hypothèse qu’une production
excessive d’IL-2 et d’IL-2R serait à
l’origine de la schizophrénie. Selon lui,
la source principale d’IL-2 et d’IL-2R
se situerait dans le tractus gastro-intes-
tinal. En effet, il a été montré chez
l’animal que les lymphocytes du tractus
gastro-intestinal se différencient des
lymphocytes du sang par une réponse
proliférative à l’IL-2 six fois plus
importante, par un pourcentage de
récepteur à l’IL-2 dix-sept fois plus
élevé et par une production d’IL-2
quatre-vingt-dix fois supérieure. Par
ailleurs, les lymphocytes T du tractus
gastro-intestinal ont des récepteurs
d’IL-2, même s’ils ne sont pas activés,
tandis que seuls les lymphocytes acti-
vés en possèdent dans le sang. Ainsi, les
lymphocytes T du tractus gastro-intesti-
nal constituent la source principale d’IL-
2 et d’IL-2R de l’organisme.
L’auteur propose donc que la schizo-
phrénie soit causée par une production
excessive d’IL-2 et d’IL-2R par les
lymphocytes T du tractus gastro-
intestinal. L’alimentation et les micro-
organismes joueraient un rôle majeur en
déclenchant cette production de cyto-
kines et de récepteurs chez des sujets
sensibles, que cette sensibilité soit géné-
tique ou développementale.
Dans cette théorie, les macrophages
seraient incapables de supprimer conve-
nablement la sécrétion d’IL-2 et d’IL-2R.
Pendant la phase prodromique de la mala-
die, les lymphocytes seraient toujours
sous le contrôle des macrophages. Le pas-
sage de la phase prodromique à la phase
active de la schizophrénie correspondrait
à l’échec du contrôle des macrophages,
résultant en une sécrétion explosive d’IL-
2 et d’IL-2R et des symptômes.
Par ailleurs, l’auteur explique de la
même façon l’efficacité des neurolep-
tiques sur la phase active de la maladie,
puisqu’ils peuvent bloquer la produc-
tion d’IL-2 et leur inefficacité sur la
phase résiduelle, puisqu’ils n’ont aucu-
ne action sur la sécrétion des macro-
phages.
Le modèle des auto-anticorps antiré-
cepteurs dopaminergiques
Knight propose un modèle auto-immun
au sens le plus classique du terme (13). Il
s’inspire de la maladie de Basedow dans
laquelle des auto-anticorps stimulent la
thyroïde et causent l’hyperthyroïdie. Il
postule que des auto-anticorps interagis-
sent et stimulent les récepteurs dopami-
nergiques de certaines voies neuronales
et causent les signes positifs de schizo-
phrénie. Une autre alternative serait que
les signes positifs soient causés par des
anticorps qui bloqueraient les auto-récep-
teurs présynaptiques et conduiraient ainsi
à un relargage de dopamine dans des
synapses particulières.
Dans ce modèle, les symptômes chro-
niques sont expliqués par une variante
d’anticorps stimulant les récepteurs
dopaminergiques qui auraient une plus
haute affinité pour les auto-récepteurs
présynaptiques que postsynaptiques et
qui éteindraient la sécrétion de dopami-
ne de certaines voies dopaminergiques.
Seules certaines voies dopaminer-
giques seraient touchées. Comme pour
la thyroïde, les auto-anticorps seraient
capables de distinguer entre les récep-
teurs de la même hormone ou du même
agoniste mais situés en des sites anato-
miques distincts.
Le modèle des anticorps antipla-
quettes
Rapportant des taux élevés d’anticorps
anti-plaquettes chez des schizophrènes
par rapport à un groupe témoin,
Shinitzky fait l’hypothèse de leur partici-
pation étiopathogénique (21).
En effet, les anticorps des schizophrènes
réagissent avec des antigènes du système
nerveux central du rat alors que les anti-
corps des sujets sains n’ont pas la même
capacité. L’on connaît par ailleurs la
parenté entre les plaquettes et certains
tissus cérébraux.
Il suppose que les plaquettes des schi-
zophrènes initieraient une réaction
auto-immune et que la production des
anticorps produirait une agrégation pla-
quettaire responsable d’un relargage
Immunologie et psychiatrie
JANV 98 MEP 27/04/04 14:07 Page 3574
 6
6
 7
7
1
/
7
100%