la fluorographie numérique - CHI Poissy/Saint-Germain-en-Laye

10, rue du Champ Gaillard – 78300 POISSY
01.39.27.47.33 – Fax 01.39.27.48.81 - ifmem.stgermain@ifmem-chi-poissy-st-germain.fr
LA
FLUOROGRAPHIE
NUMÉRIQUE
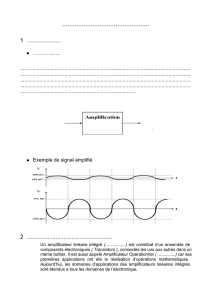
Amplificateur de luminance (= amplificateur de brillance = ADL = « ampli »)
+ capteur CCD
+ convertisseur analogique/numérique
Novembre 2016
Anne BASSALI Marie-José WATREMEZ
Cadre de Santé Formatrice Cadre de Santé Formatrice
IFMEM Poissy IFMEM Poissy

2
LA FLUOROGRAPHIE NUMÉRIQUE
A. INTRODUCTION
La fluorographie numérique correspond à la numérisation de l'image analogique
obtenue grâce à un amplificateur de luminance (amplificateur de brillance) et un
capteur CCD (« Couple Charge Device » ; capteur à couplage de charge).
Cette technique doit être utilisée principalement pour les examens
dynamiques (jusqu’à 25 images/seconde possible) :
- vasculaires : cœur, encéphale, … ;
- digestifs : œsophage, estomac, grêle, colon ;
- orstéoarticulaires : articulations (arthrographie) ;
- gynécologiques : utérus (hystérographie) ;
- urinaires : voies urinaires (urographie).
Il est possible dans certains cas de l’utiliser pour des examens statiques ostéo-
articulaires sans préparation, mais uniquement pour les « gros os » (épaule, rachis,
bassin et hanche) si une bonne résolution spatiale n’est pas nécessaire.
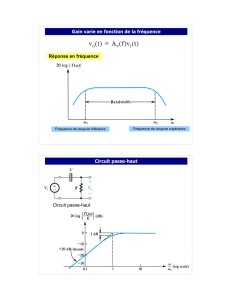
Où se trouve
l’amplificateur ?
Où se trouve
l’amplificateur ?

3
B. CHAÎNE TECHNOLOGIQUE
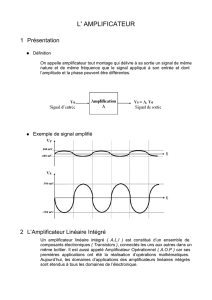
1. Générateur
2. Tube
3. Filtre
4. Diaphragme
5. Faisceau incident (faisceau X primaire)
6. Patient
7. Faisceau émergent (image radiante X)
8. Table + potter (grille antidiffusante)
9. Amplificateur de luminance
10. Capteur CCD (capteur à couplage de charge)
11. C.A.N. (convertisseur analogique / numérique)
12. Calculateur
13. Stockage
14. Réseau
15. Reprographe
16. Console de traitement
17. Écran de visualisation
13
14 15
16
11 12 17
10
9
6
8
7
3
2
5
1
4
13
14 15
16
11 12 17
10
9
6
8
7
3
2
5
1
4

4
C. L'AMPLIFICATEUR DE LUMINANCE
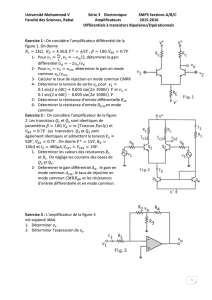
1. Image radiante X
2. Écran primaire (écran luminescent + photocathode)
3. Lentille électronique de focalisation (-) et d’agrandissement (+)
4. Vide (10-4 à 10-5 mmHg)
5. Enceinte en verre
6. Faisceau électronique accéléré et focalisé
7. Écran secondaire (anode)
8. Image radiante secondaire lumineuse
-
-
H T
10 à 30 kV
1
2
-
+
3
4
5
6
7
8
Représentation
graphique en
coupe
+
+
3

5
1. LE PRINCIPE
C'est la transformation de l'image radiante X en une image lumineuse très intense.
2. L'ÉCRAN PRIMAIRE
Il transforme l'image radiante X en image radiante électronique.
Il est constitué :
- d’un écran luminescent à l’iodure de césium CsI (=scintillateur) qui transforme
les photons X en photons de fluorescence (lumineux) par effet photoélectrique
(réarrangement électronique des atomes ionisés). On obtient alors l’image radiante
primaire lumineuse (virtuelle) ;
- d’une photocathode qui absorbe les photons lumineux et libère des électrons.
On obtient alors l’image radiante électronique.
3. ENTRE L'ÉCRAN PRIMAIRE ET L’ÉCRAN SECONDAIRE
On obtient donc, à la sortie de l’écran primaire, un nuage électronique. Ce nuage
électronique est :
- accéléré par une différence de potentiel appliquée aux bornes de
l’amplificateur de luminance (10 à 30 kV),
- focalisé en un point (grâce à une lentille électronique portée à un potentiel
négatif) pour diverger ensuite sur l'écran secondaire.
L’accélération des électrons permet d’augmenter leur énergie (énergie cinétique).
La focalisation permet :
- d'éviter la dispersion électronique ;
- de positionner le nuage électronique sur une surface plus petite.
L'accélération et la focalisation contribuent ainsi à l'amplification du signal.
L'image radiante électronique obtenue après l'accélération est :
- plus petite,
- inversée droite-gauche,
- mais possède une intensité électronique par unité de surface plus élevée.
4. L'ÉCRAN SECONDAIRE (ANODE)
Il transforme l'image radiante électronique en une image radiante secondaire
lumineuse par le biais d'ionisations et d'excitations (fluorescence créée par
réarrangement électronique).
L'image radiante secondaire lumineuse est visible mais :
- inversée droite-gauche / haut-bas ;
- plus petite (2,5 cm) et plus intense que l'image radiante primaire lumineuse
- en contraste positif (corticale osseuse noire, air blanc).
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%