Le segment antérieur

Le segment antérieur
Anne Faucher, MD, FRCSC
Université de Sherbrooke
Août 2002
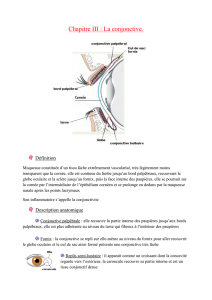
La conjonctive
Conjonctive: fonctions
Membrane protectrice
Permet mouvements libres de l’œil
Réservoir pour larmes
Sécrète mucine
Contient tissu immun et système anti-
bactérien

Conjonctive: anatomie
S’étend du limbe à la
jonction muco-
cutanée:
Palpébrale
Cul-de-sac
Bulbaire
Conjonctive: anatomie
3 cul-de-sac:
Maintenus par fibres
provenant des MEO
1 pli nasal:
Fibres vont au pls
semi-lunaire et
caroncule
Pli semi-lunaire
Repli en croissant de
la conjonctive nasale
Comme un fornix
tourné à l’envers
Peut contenir:
Cartilage
Graisse
Mélanocytes

Caroncule
Masse de tissu mou
couleur chair
Aspect médian fente
palpébrale
15 à 20 poils avec
glandes sébacées
Acini de glandes
lacrymales, lobules de
graisse, fibres de
muscle lisse et cartilage
possibles
Jonction muco-cutanée
Transition abrupte
entre:
Épithélium
pavimenteux stratifié
kératinisé de la peau
et
Épithélium non-
kératinisé de la
conjonctive
Ligne de lipides
Conjonctive palpébrale
Fermement
adhérente au tarse
‘Groove sub-tarse’
Cryptes de Henle
Glandes lacrymales
accessoires:
Krause: fornix
Wolfring: au-dessus
et dans tarse

Conjonctive bulbaire
Plus lisse
Moins adhérente
Palissades de Vogt
Au limbe
Crêtes irradiant de la cornée: réseau de
crêtes épithéliales et de condensations
stromales
Peuvent retenir petits CE
Conjonctive: histologie
2 grandes composantes:
Épithélium:
Contient cellules à gobelet
Substancia propria

Épithélium conjonctival
Épithélium
cylindrique, stratifié,
non-kératinisé
2 à 5 cellules a/n
palpébral
6 à 9 a/n bulbaire
Glycocalyx sur apex
Épithélium conjonctival
MB mince a/n bulbaire
Autres cellules possibles dans espace
supra-basal:
Lymphocytes
Mélanocytes
Cellules Langerhans
Cellules à gobelet
Glandes
unicellulaires
Secrètent mucine
Origine inconnue
Seules ou en
groupes
‘Tight junctions’
avec cellules
épithéliales
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%