Formation - embryologie

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr H COPIN - Pancréas endocrine et SNED
1
Pancréas endocrine et SNED
1 Le pancréas endocrine
- Composant endocrine du pancréas : ilots de Langerhans répartis entre les
différents acini du pancréas exocrine.
1.1 Formation - embryologie
1.1.1 Formation des ilots
- Les ilots de Langerhans naissent de la prolifération cellulaire des extrémités des
tubes pancréatiques (comme les acini exocrines pancréatiques)
- Suite à la prolifération, ces éléments se libèrent des tubes et perdent leur
connexion avec le système d’excrétion du pancréas pour donner les ilots.
1.1.2 Origine du pancréas
- Nait de 2 ébauches (bourgeons) issues du tube digestif primitif (intestin ant) : une
ventrale, une dorsale.
- Pancréas : Origine entoblastique / Éléments conjonctivo vasculaires autour :
mésoblastique (MIE)
1.1.3 Renouvellement
- À partir d’extrémités indifférenciées, le processus de prolifération peut se continuer
toute la vie.
- Nombre des ilots de Langerhans varie en fonction de l’âge : en fonction de
conditions physiologiques et pathologiques.
1.2 Description histologique
1.2.1 Généralités
- Le nombre des ilots de Langerhans est d’un million = 1 à 2% de la masse
pancréatique.
- Ces ilots ne sont pas repartis de façon homogène dans tout le pancréas : plus
nombreux dans le corps et la queue.
1.2.2 Aspect
- Sur les préparations avec colorations de routines (hématéine éosine) : petites
plages arrondies plus claires que les acini pancréatiques disposées sans ordre
particulier, en ordre et nombre variable entre les lobules pancréatiques
- Chaque ilot est un amas cellulaire d’une 100aine de µ de Ø correspondant à qq
milliers de cellules très richement vascularisés (caractéristique même de tous les
tissus endocrines) par un abondant réseau de capillaires fenêtrés
- + Présence d’une innervation ortho-sympathique et para-sympathique riche

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr H COPIN - Pancréas endocrine et SNED
2
- Des corps cellulaires neuronaux y sont parfois visibles
- Le tout : sous tendu à la charpente conjonctive soutenue par des fibroblastes et des
fibres de réticulines : forment une très fine capsule conjonctive à l’extérieur qui
sépare ces ilots des séreux.
1.2.3 Types cellulaires
- 4 types de cellules endocrines observables (repérables par techniques IHC et ME
mais non différenciable aux colorations de routine)
o Cellules
(A) : glucagon
Position : En périphérie de l’ilot +++
Granulations :
Diamètre de 300nm
Cœur dense, avec un halo clair de densité moyenne autour
Représentent 20% des cellules retrouvées dans l’ilot
o Cellules
(B) : insuline
Position : En région centrale de l’ilot
Granulation :
Diamètre de 200nm
En région centrale : cristal très dense de forme rectangulaire
ou polygonal caractéristique
Représentent 70-75% des cellules des ilots = majoritaires +++
o Cellules D : somatostatine et F : polypeptide pancréatique :
Position variable et proportion variable en fonction de la localisation
de l’ilot
Granulations ressemblent à celles des A
Peu nombreuses
1.3 Histo-physiologie
- Les hormones des îlots Langerhans régulent le taux sanguin de glucose (produit de
la digestion des glucides)
1.3.1 Lors d’un repas
- Les sucres sont absorbés par la muqueuse intestinale élévation de la glycémie.
- Stimulation des cellules B qui libèrent de l’insuline dans la circulation sanguine.
- Va se fixer sur les récepteurs membranaires de nombreuses cellules
- Cette interaction provoque une augmentation et un changement de conformation de
la glucose perméase (protéine membranaire) Permet le passage du glucose en
quantité dans les baisse de la glycémie
1.3.2 À l’état de jeune
- Le taux sanguin de glucose Glycémie stimulation des cellules A qui
libèrent alors du glucagon
- Agit sur les hépatiques Glycogénolyse

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr H COPIN - Pancréas endocrine et SNED
3
- Glycogène libère le glucose dans le sang : élévation de la glycémie
- Cellules D : Inhibent la libération de glucagon lorsque la glycémie est élevée (pour
ne pas trop la glycémie)
1.3.3 Application : Le diabète (sucré)
- Diabète de type 1 : insulino-dépendant.
o Dans cette forme de la maladie : dysfonctionnement des cellules B des ilots
de Langerhans ne libèrent pas l’insuline à bon escient laissent trop
augmenter la glycémie dépassé un certains taux le glucose est éliminé
dans les urines.
- Ces diabètes peuvent être déclenchés par des processus immunologique contre les
cellules B suite à une infection du système immunitaire (sur un terrain génétique de
prédisposition)
LyT effecteurs (cytotoxiques) qui détruisent les cellules B des
ilots insuline de moins en moins produite.
o Conséquences : sans insuline, certains acides produits par l’organisme ne
sont plus métabolisés suffisamment rapidement provoque une
acidocétose pouvant être à l’origine de coma diabétique.
- Traitement : régime (surveillance des apports en glucides) + injections quotidiennes
d’insuline sont la base du TT
o Permet de retarder les complications (athérosclérose : expliquent les
nécroses possible des extrémités + atteintes dégénérative rétiniennes dont
la vascularisation fragile est particulièrement atteinte dans le diabète pouvant
conduire à une cécité partiel)
- NB : certains tubes pancréatiques non différenciés peuvent être à l’origine de la
régénération d’ilots de Langerhans thérapie par cellules souches +++
2 SNED : exemple des cellules endocrines du tube digestif
2.1 Origine embryologique des cellules endocrine du SNED
- Le SNED englobe les cellules endocrines du système APUD (Amines Precussor
Uptake Decaboxilation)
- Pour certaines cellules de ce système l’origine des crêtes neurales et prouvée.
Pour d’autre (comme celles du tube digestif) : moins net.
2.2 Description
- Forme :
o Ovoïdes : retrouvées entre les cellules épithéliales et la membrane basale
o Triangulaire : entre les cellules épithéliales et la lumière
- Les entéro-chromaffines ou cellules du système endocrinien diffus (SED) sont
éparpillées parmi les épithéliales et des des glandes gastriques et intestinales
- Leur capacité à réduire les sels d’argent est à l’origine de leur appellation cellules
argentaffines

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr H COPIN - Pancréas endocrine et SNED
4
- Produit de sécrétion :
o Soit s’accumule dans la région apicale de la cellule : cellule triangulaire
Produit libéré dans la lumière par système de paracrinie (action sur
les cellules voisines)
o Soit s’accumule contre la membrane basale : cellule ovoïde
Produit de sécrétion libéré par voie endocrine au niveau des
vaisseaux sanguins au niveau du conjonctif séparant les éléments
glandulaires et les vaisseaux.
- Les cellules A :
o Sécrètent glucagon
o Situées dans le 1/3 sup de l’estomac.
o Donc sécrétion de glucagon également régulée par l’état de remplissage /
vacuité de l’estomac : produit lorsque l’estomac est vide
- Les cellules EC :
o Sécrètent de la sérotonine
o Présentes tout le long de la muqueuse gastrique
- Les cellules G :
o Sécrètent de la gastrine
o Abondantes +++ au niveau de l’antre gastrique (partie distale de l’estomac)
o ++ Nombreuses dans le duodénum
o + Plus rares dans le jéjunum
o - Absentes de l’iléon
- Les cellules D :
o Sécrètent de la somatostatine
o Largement réparties dans l’estomac excepté dans la partie moyenne
o ++ Présentes dans duodénum et jéjunum
o + Rares dans l’iléon
o - Absentes de la partie moyenne de l’estomac
o Régulent l’activité des cellules A et G
- Les cellules S :
o Produisent la sécrétine
o Présentes dans le duodénum, jéjunum, rare dans iléon
- Les cellules I :
o Produisent cholécystokinine (Pancréozimine) (action sur vésicule biliaire)
o Présentes dans le duodénum, jéjunum, rare dans iléon
- Les cellules ECI :
o Sécrètent la motiline (agit sur les CML, impliquées dans le transit intestinal)
o Présentes dans le duodénum, jéjunum, rare dans iléon
- Les cellules L :
o Sécrètent entéro-glucagon
o Sont présentes tout au long de l’intestin grêle et du côlon

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr H COPIN - Pancréas endocrine et SNED
5
2.3 Histo-physiologie
- Cellules endocrines de l’estomac : Commandent l’activité sécrétrice de sa
muqueuse (acide chlorhydrique et pepsine)
- Estomac vide
o pH est relativement bas dans l’estomac vide (Sécrétion d’acide
chlorhydrique non diluée par les aliments ingérés)
o Cellules D sécrètent somatostatine qui a un effet paracrine inhibiteur sur la
libération de gastrine par les
G.
- Lors du remplissage de l’estomac
o pH augmente (grâce aux aliments : HCl dilué) les cellules D sont
inactivées : ne libèrent plus de somatostatine
o Levée du blocage de la gastrine libération de gastrine par les G
augmente la motilité gastrique (malaxer les aliments transformé en chyle
qui passera dans le duodénum)
o + Production ++ d’acide chlorhydrique : pH diminue à nouveau : zone
optimale d’activation de la pepsine produite par les cellules principales des
glandes fundiques
- Lorsque l’estomac est vidangé
o Acide sécrété par les glandes bordantes fait re-diminuer le pH
o Activité des cellules D reprend cellules G à nouveau inhibées (ne
sécrètent pas de gastrine)…
- Les cellules endocrines de l’épithélium intestinal
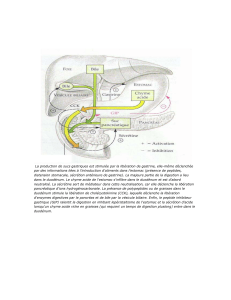
o Provoquent la libération de la bile dans le duodénum.
o Les cellules I entéro-endocrines stimulées par l’arrivée de lipides dans la
lumière intestinale, libèrent la cholécystokinine, appelée aussi la
pancréozymine (CCK ou CCK-PZ).
o La CCK induit la contraction des cellules musculaires lisses de la paroi de la
vésicule biliaire.
o + Action sur les sécrétions pancréatiques
1
/
5
100%