appareil ventilo-respiratoire

Appareil ventilo-respiratoire
Page 1 sur 6
APPAREIL VENTILO-RESPIRATOIRE
I°- INTRODUCTION
II°- RÔLE DE LA RESPIRATION
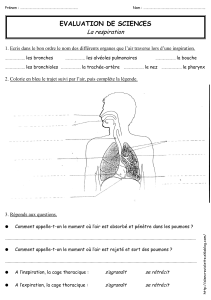
III°- ANATOMIE DE L'APPAREIL RESPIRATOIRE
3..- LES ORGANES DE TRANSPORT DES GAZ
3.1.1.- LES VOIES AERIENNES SUPERIEURES
3.1.2.- LES VOIES AERIENNES INFERIEURES
3.2.- LES ORGANES D’ECHANGES
3.3.- L’ECHANGE GAZEUX
IV°- PRINCIPES DE FONCTIONNEMENT DE LA RESPIRATION
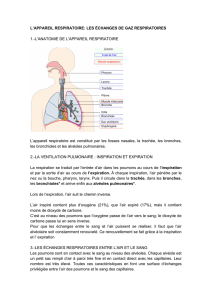
4.1..- LA MECANIQUE VENTILATOIRE (L’INSPIRATION ET L’EXPIRATION)
V°- LES VOLUMES PULMONAIRES ET NOTION D’ESPACE MORT
VI°- LES CENTRES NERVEUX QUI ASSURENT
LA REGULATION DE LA RESPIRATION
6.1- LES CHEMORECEPTEURS – LES MECANORECEPTEURS
VII- ADAPTATION DE LA RESPIRATION EN PLONGEE AVEC BOUTEILLE
7.1.- AUGMENTATION DU TRAVAIL RESPIRATOIRE
7.1.1.- EN PLONGEE, LA PRESSION PROVOQUE…
7.1.2.- MODIFICATION DU CYCLE RESPIRATOIRE

Appareil ventilo-respiratoire
Page 2 sur 6
APPAREIL VENTILO-RESPIRATOIRE
I°- INTRODUCTION
La respiration permet l'apport de l'oxygène aux cellules et l'élimination du gaz carbonique produit par
les métabolismes de celle-ci.
La ventilation permet le transport des gaz extérieurs jusqu'au lieu d'échange (la membrane alvéolaire) et
l'évacuation vers l'extérieur des gaz éliminés.
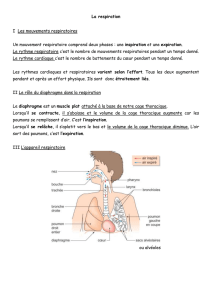
II°- RÔLE DE LA RESPIRATION
Faire passer dans le sang les gaz de l'air contenus dans les poumons (inspiration)
Rejeter le CO2, produit par l'activité cellulaire (résultat de la combustion de l'O2), le N2 ainsi
qu'une partie de l’O2 qui ne sont pas consommés par l'organisme, vers l'extérieur du corps
(expiration).
• L'échange gazeux entre les alvéoles pulmonaires et le sang s'appelle l'hématose.
• La respiration est non volontaire, c'est la teneur en CO2 qui est responsable du déclenchement de la
respiration, lorsque cette information arrive au bulbe rachidien, celui-ci commande les muscles du
diaphragme.
• Lorsque les muscles sont contractés, le diaphragme comprime les poumons, c'est l'expiration.
Quand ils se relâchent c'est l'inspiration, l'air arrive dans les poumons par dépression.
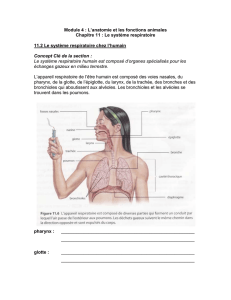
III°- ANATOMIE DE L'APPAREIL RESPIRATOIRE
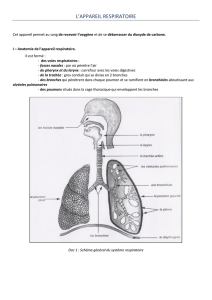
3.1- LES ORGANES DE TRANSPORT DES GAZ
3.1.1.- LES VOIES AERIENNES SUPERIEURES
Les fosses nasales qui ont un rôle de transport, un rôle de
réchauffement et de désinfection de l'air.
La bouche sert d'assistance des fosses nasales en cas d'obs-
truction ou de saturation de celles-ci.
Le larynx, carrefour entre les voies aériennes et les voies di-
gestives.
La trachée est le tuyau élastique qui permet, lors de
l’inspiration, d'amener l'air dans les bronches. Elle naît dans
le cou et fait suite au larynx. Elle se prolonge ensuite dans le
thorax (dans le médiastin), et se divise au niveau de la cin-
quième vertèbre thoracique en deux bronches souches gauche et
droite. Permet de faire sortir l'air riche en CO2 lors de
l’expiration.
3.1.2.- LES VOIES AERIENNES INFERIEURES
Les bronches sont des tubes creux qui se ramifient et
qui permettent de distribuer l'air aux deux poumons.
Cet air rentre dans l'organisme lors de l'inspiration
par le nez ou la bouche, passe par le larynx puis par
la trachée qui descend à l'intérieur du thorax.
La trachée se divise en deux bronches principales,
une pour chaque poumon. Les bronches se divisent
ensuite environ 25 fois pour amener l'air jusqu'aux
alvéoles pulmonaires.
Les bronchioles, (1 mm de diamètre), sont le prolon-
gement de la bronche et permettent l'accès de l'air
aux alvéoles.

Appareil ventilo-respiratoire
Page 3 sur 6
3.2.- LES ORGANES D’ECHANGES
Les alvéoles, au nombre de 700 millions, elles re-
présentent une surface de 100 à 150 m2.
Elles ont la forme d'une cavité sphérique de 0,1 à
0,3 mm de diamètre et sont entourées d'un filet
dense de capillaires (artériels et veineux).
La paroi de chacune des alvéoles est formée
d’épithélium plat de 0,4 micromètre d’épaisseur.
Leur paroi interne est recouverte d'une fine couche
de surfactant.
Le surfactant!: Son rôle principal est
de réduire la tension superficielle
air/liquide créée par la fine couche de
liquide se trouvant à la surface des
alvéoles pulmonaires. La réduction
facilite l'expansion des alvéoles à
l'inspiration et les maintient ouvertes
pendant l’expiration. Le surfactant
joue un rôle dans la perméabilité al-
véolaire (effet anti-œdémateux) et
dans les mécanismes de défenses
contre les micro-organismes.
3.3.- L’ECHANGE GAZEUX
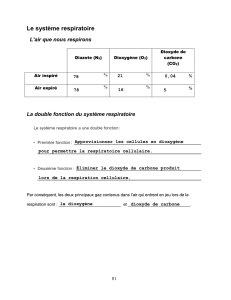
Étape pulmonaire!: L’air inspiré (21% O2, 79%N2,
0,03% CO2) arrive dans les alvéoles pulmonaires.
L'air expiré contient 16 % d'O2, 79 % de N2 et 4 % de
CO2. Les échanges se réalisent au niveau des alvéoles.
L'O2 est à une Pp plus importante dans les alvéoles
que dans le sang, il diffuse des alvéoles au sang en se
dissolvant successivement dans le surfactant, la bar-
rière alvéolaire, le plasma et les globules rouges.
Le CO2 du sang a une tension > à la Pp de CO2 dans
les alvéoles vers le sang!; il va se dissoudre successi-
vement dans la barrière alvéolaire et le surfactant.
Le N2 est transporté dans le corps de manière passive.
Étape sanguine!: L'hémoglobine qui a une affinité
très importante pour l'oxygène va le fixer rapidement.
Il va se saturer à 97 % pour les Pp normales d'oxygène.
Le CO2 est transporté dans le sang essentiellement de
manière dissoute.
Étape tissulaire!:Le sang oxygéné et débarrassé du
CO2 va rejoindre la circulation générale, via le cœur, et
arriver au niveau des capillaires. De nouveaux échan-
ges gazeux vont se produire, d'abord entre le sang et le
milieu interstitiels, puis entre le milieu interstitiel et
les cellules.!Ces échanges se font dans le sens du com-
partiment où la Pp est la plus élevée vers celui où elle
est plus faible.
Les cellules vont s'enrichir en O2 et libérer du CO2 Le
sang va s'appauvrir en O2, alors que sa concentration
en CO2 va augmenter.
Au niveau des cellules, l’O2 va intervenir dans
des réactions biochimiques du métabolisme
(respiration cellulaire). La "respiration cellu-
laire" va participer à la synthèse de molécules "
réservoirs énergétiques" comme les molécules
d'A.T.P. Elles seront accompagnées d'une pro-
duction de CO2, qui suivra le chemin inverse :
Cellules =>! milieu interstitiel => sang =>
poumons d'où il sera évacué lors des expirations.
Mode de transport du CO2…
87% sous forme de bicarbonate par le plasma
8% combinés à l’hémoglobine
5% dissous dans le plasma

Appareil ventilo-respiratoire
Page 4 sur 6
IV°- PRINCIPES DE FONCTIONNEMENT DE LA RESPIRATION
4.1..- LA MECANIQUE VENTILATOIRE (L’INSPIRATION ET L’EXPIRATION)
L'inspiration, les muscles respiratoires augmentent
le volume de la cage thoracique et créent une dépres-
sion dans la cage thoracique. L'air extérieur, aspiré
par la dépression s’engouffre dans les voies respira-
toires.
L'expiration!: assurée par l'élasticité de la cage thora-
cique la ramène à son volume initial. À la fin de
l'expiration, il existe une pause de repos respiratoire.
Ce cycle respiratoire simple est valable au repos, la
ventilation n'utilise pratiquement que le dia-
phragme et mobilise un volume faible (0,5 l).
L'utilisation volontaire des muscles expiratoires
permet une recompression de la cage thoracique,
allant au-delà de sa position de neutralité élastique,
c'est la mobilisation du VRE (1,5 l).
Les mécanismes ventilatoires sont commandés de manière semi-volontaire par le bulbe rachidien. Ils
sont dépendants des taux sanguins de gaz carbonique et d'oxygène et du pH sanguin.
V°- LES VOLUMES PULMONAIRES ET NOTION D’ESPACE MORT
Au repos, un adulte inspire et expire environ 0,5 l d’air, appelé Volume courant (VC).
La fréquence du cycle ventilatoire est d’environ 15 à 20 mouvements par min., soit un débit de 7,5 à 10
l/min.
En adoptant une ventilation forcée, nous pouvons mobiliser 2 litres de volume de réserve inspiratoire
(VRI) et 1,5 litre de volume de réserve expiratoire (VRE).
La somme de ces deux volumes détermine la capacité vitale (VC), 3,5 l pour la femme et 4,5 l pour
l’homme).
À l’effort, le débit peut dépasser les 100 l/min.
Nous ne pouvons vider totalement nos poumons. C’est le volume résiduel (VR), environ 1,2 litre.
Ces volumes de réserve inspiratoire et expiratoire sont très sollicités en plongée. Ils permettent de maîtri-
ser et d’adapter notre ventilation.
L’espace mort anatomique représente le volume d’air qui ne participe pas aux échanges gazeux, car si-
tués en dehors des alvéoles (nez, bouche, pharynx, trachée, bronches, bronchioles). Cela représente un
volume de 150 ml (0,150 l).
Lors d’une inspiration de 500 m l d’air (0,5 l), seulement 0,350 ml (0,350 l) participent aux échanges
alvéolaires.
Ce sont les 150 ml de l’espace mort qui parviennent d’abord aux alvéoles, avant d’être complétés par de
l’air frais, ce qui limite l’efficacité du renouvellement d’air.
L’espace mort
Les volumes pulmonaires

Appareil ventilo-respiratoire
Page 5 sur 6
VI°- LES CENTRES NERVEUX QUI ASSURENT
LA REGULATION DE LA RESPIRATION
6.1- LES CHEMORECEPTEURS – LES MECANORECEPTEURS
Lors d’une augmentation du taux de CO2
dans le sang artériel, des récepteurs, sensibles
à la modification du PH sanguin, réagissent
aussitôt et provoquent alors un mécanisme de
régulation, en augmentant la fréquence et
l’amplitude ventilatoires, et ce, jusqu’à ce que
le PH du sang revienne à la normale.
Ce sont…
Les chémorécepteurs centraux (chémorécep-
teurs du bulbe rachidien).
Les chémorécepteurs périphériques (chémoré-
cepteurs de l’aorte et des carotides)
Les mécanorécepteurs des poumons et des
muscles respiratoires qui,sollicités par les
chémorécepteurs, vont augmenter l’amplitude
de la ventilation.
CHEMORECEPTEURS ET MECANORECEPTEUR
Chémorécepteurs
pO2, pCO2 et pH
 6
6
1
/
6
100%