Manifestations générales et complications ostéo

Chapitre 5 Manifestations générales et complications ostéo-articulaires
26
Chapitre 5 - Manifestations générales et complications ostéo-articulaires
Introduction
Toute manifestation clinique de la drépanocytose peut être considérée comme une complication grave, parfois
mortelle. Les manifestations systémiques apparaissent vers l'âge de 6 mois, quand la synthèse de HbS se substitue à
celle de l’Hémoglobine Fœtale (HbF; Van-Wijgerden, 1983; Galacteros, 2001). Certains patients présentent l’entière
gamme des symptômes caractérisés, dans la forme grave, par des crises douloureuses à répétition, une anémie et des
infections sévères (Bouaré, 2004; Tarer et al., 2006). Les formes hétérozygotes, Sβ thalassémique, SOArabia et SDPunjab,
fréquentes en Asie, sont cliniquement similaires à la forme homozygote SS (Platt, 1995; Galacteros, 2001). La forme
SC, initialement moins grave, présente des complications dégénératives chroniques handicapantes. Les manifestations
cliniques et les complications répondent à différents mécanismes:
- destruction des érythrocytes et anémie hémolytique (Greenberg et al., 1957; Serjeant et al., 1969);
- ischémie responsable de crises douloureuses intenses, de nécroses focales viscérales (Bouaré, 2004);
- vaso-occlusion source d’infarctus dans différents organes (Dorn-Beineke et al., 2002; Habibi et al., 2004);
- septicémies et ostéomyélites surtout à salmonelles (Vandepitte et al., 1966; Omanga et al., 1989; Bégué et
al., 2001; Dorn-Beineke et al., 2002; Tamouza et al., 2002; Lepage et al., 2004).
Symptomatologie générale
La drépanocytose se caractérise par des crises d'anémie hémolytique, des douleurs polymorphes ostéo-articulaires,
viscérales, aigues et des céphalées (Girot et al., 2003; Geller et al., 2008). Elles sont plus fréquentes après l'anémie
aigue. Elles sont simples ou associées à de la fièvre, à une atteinte viscérale ou ostéo-articulaires. La période
asymptomatique entre deux crises est "l’état basal" (Cabannes et al., 1981).
Syndrome anémique
L’anémie est définie par la réduction de la masse globulaire ou par une concentration en hémoglobine inférieure aux
valeurs normales diminuant la capacité de transport de l’oxygène. Quand l’hémoglobine descend sous le seuil de 7-8
g/dl, une pâleur cutanéo-muqueuse s’installe; l’ajustement physiologique s’accompagne d’une augmentation du débit
cardiaque (Sergeant et al., 1969; Dorn-Beineke et al., 2002).
Le drépanocytaire SS présente souffre d'une anémie chronique hémolytique parfois associée à une microcytose ou à
une α thalassémie. Elle s'aggrave lors des crises et apparaît quand le taux de HbF diminue, s’accompagnant d’une
surcharge du Système Réticulo-Endothélial (SRE) responsable d’une splénomégalie: une anémie aigue par
séquestration massive des globules falciformés par la rate s’observe dans l’enfance (Topley et al., 1977).
Syndrome infectieux
Responsables de déshydratation, d'hypoxie, de fièvre, les infections favorisent l'apparition de crises vaso-occlusives et
de septicémies. Les complications infectieuses chez le nourrisson ou le jeune enfant homozygote, principales causes
de morbidité et de mortalité, sont dues, deux fois sur trois, aux salmonelles (plutôt qu’aux staphylocoques, qui
affectent surtout les enfants non drépanocytaires). L'explication reste hypothétique: sensibilité plus grande à l'infection
aux salmonelles de foyers d'infarctus multiples drépanocytaires? Antagonisme entre drépanocytose et staphylococcie?
(Chippaux et al., 1976).
Il n'existe pas de sensibilité particulière aux infections virales, mycobactériennes ou parasitaires. Le déficit
immunitaire des drépanocytaires explique la spécificité des bactéries tels les pneumocoques et les salmonelles (Bégué
et al., 2001; Tamouza et al., 2002). Les mécanismes de cette sensibilité sont (Pearson, 1977; Lepage et al., 2004):
- l'asplénie fonctionnelle (atrophie);
- une diminution de la capacité d'opsonisation par anomalies des lymphocytes et probablement de la voie
alternée du complément.
Les germes les plus fréquents sont les salmonelles (37%), haemophilus influenzae (16%), staphylococcus aureus
(14%), streptococcus (10%), et les pneumocoques (9%). La prophylaxie antipalustre, les vaccinations anti-typhiques,
anti-Haemophilus et anti-pneumocoques sont préconisées (Guedj, 1990; Diop et al., 1997, Bégué et al., 2001).
Manifestations douloureuses, crises drépanocytaires
Une crise drépanocytaire est la conséquence de phénomènes moléculaires (polymérisation de l’HbS), cellulaires
(falciformation) et vasculaires (adhésion cellulaire; Sydenstriker, 1924; Bouaré, 2004). Une crise, évènement
épisodique imprévu, altère le confort de vie du drépanocytaire. Elle est déclenchée par l'hypoxie, la diminution du pH,
les variations de température (la fièvre, le froid), le stress, l'infection, la déshydratation. Elle peut survenir sans cause
apparente (Baum et al., 1987; Bouaré, 2004). Des phénomènes vaso occlusifs "silencieux", sans expression
douloureuse, sont responsables d’atteintes infra-cliniques à tous niveaux. Les évènements épisodiques aigus ou
"crises" constituent des urgences drépanocytaires (Cabannes et al., 1981). Ces crises douloureuses sont les premiers
motifs de consultation dans quelque 80% des cas (Serjeant et al., 1969):
- au niveau des viscères (Cabannes et al., 1981);
- au niveau des os (œdème par stase artérielle et compression des filets nerveux intramédullaires responsables
de la douleur, exacerbée par l'ischémie, Kabakele, 1974).

Chapitre 5 Manifestations générales et complications ostéo-articulaires
27
En Afrique, le paludisme est un facteur prépondérant, déclenchant des crises drépanocytaires, surtout dans l’enfance
(Elira-Dokekias 1996), l’immunité antipaludéenne étant très relative ou inexistante chez les sujets homozygotes.
Manifestations abdominales
Elles s'accompagnent de fièvre, d'hyperleucocytose, perturbant le diagnostic différentiel (appendicite, cholécystite,
péritonite aigue…; Diagne et al., 1999). Certaines lésions, indolores hors manifestations aigues ou infectieuses,
nécessitent un dépistage systématique par échographie abdominale (splénomégalie par surcharge du SRE, atrophie de
la rate par sclérose; Walker, 1996).
Crises de séquestration splénique
Cause de mortalité chez le nourrisson, après les crises neurologiques et pulmonaires, elle est observée par "auto-
splénectomie" sur infarctus, avec augmentation brutale du volume de la rate, douleur de l'hypochondre gauche, anémie
brutale avec choc. Les récidives sont fréquentes et, devant cette rate exposée à de multiples crises de séquestration,
une splénectomie totale préventive peut être indiquée, vers l'âge de 6 ans (Gnassingbe et al., 2007).
Séquestration hépatique
La séquestration hépatique d’une extrême gravité, entraîne une hépatomégalie avec chute de l’hémoglobine, des
anomalies du bilan hépatique suivies d’une diminution brutale de la taille du foie et d’une normalisation de
l’hémoglobine par libération des hématies séquestrées. La présentation est identique à celle d'une crise hépatique avec
douleurs de l’hypocondre droit, fébricule, une hyperleucocytose, une insuffisance hépatique et rénale aigue
d’évolution parfois fatale par hépatite fulminante. D’autres complications hépatobiliaires sont l'abcès, l'infarctus, la
cirrhose par accumulation des dépôts en fer. Un kyste intrahépatique rempli de bile en expansion ("biloma") a été
rapporté comme conséquence d'infarctus hépatique (Nault et al., 2009).
Crises de déglobulisation
La forme homozygote de la drépanocytose génère des complications aigues, dont les fréquentes crises de
déglobulisation. Elles suivent l’aggravation de l’anémie par déshydratation, infection, carences nutritionnelles, par
médicaments chez des sujets présentant un déficit en G6PD (Lewis et al., 1966, Cabannes et al., 1976). Elles relèvent
des urgences médicales; la transfusion de concentrés érythrocytaires s’impose pour ramener le taux d’hémoglobine à
une valeur normale (Elira-Dokekias et al., 2001).
Crises aplastiques
Les anémies hémolytiques chroniques entraînent l’inhibition temporaire de l’érythropoïèse, l’aggravation brutale de
l'anémie. Ces épisodes connus sous le nom de crises aplastiques (pâleur, faiblesse, somnolence parfois) peuvent être
responsables de décompensation cardiaque et de décès. Elles surviennent après une infection mineure, presque
toujours après une infection virale (parvovirus B19). Elles sont plus fréquentes chez les enfants et les adolescents (les
adultes sont protégés par les acquis immunitaires). L'examen de la moelle par biopsie sternale, montre une pauvreté ou
une absence de précurseurs des globules rouges, une érythroblastopénie (Goldstein et al., 1987).
Crises neurologiques aigues
Les manifestations neurologiques sont mineures (céphalées, troubles visuels, vertiges, paresthésies), ou majeures
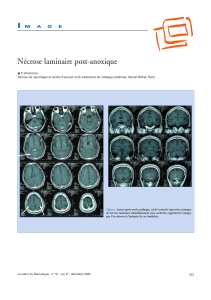
(hémiplégie, aphasies, convulsions, syndrome méningé, pseudo paralysie d’un membre (Gerald et al., 1980; fig. 5-1).
Elles résultent de micro-thromboses, d’une hémorragie cérébro-méningée ou d’une méningite bactérienne. La
falciformation est responsable d’Accidents Vasculaires Cérébraux aigus (AVC), souvent mortels chez les jeunes
homozygotes, ou grevant leur survie de séquelles invalidantes dramatiques. Elles surviennent surtout chez les SS,
relativement chez les SC, très peu chez les Sβ thalassémies (Powars, 1975; Beauvais, 1996). Eyenga et al. (2001)
décrivent le cas d’un hématome extra dural pariétal spontané, chez un drépanocytaire homozygote de 16 ans, sans
traumatisme préalable. L’hypothèse physiopathologique retenue est un trouble de l’hémostase intercurrent ou
secondaire à la drépanocytose.
Figure 5-1: adolescent SS, avec séquelles neurologiques handicapantes

Chapitre 5 Manifestations générales et complications ostéo-articulaires
28
Manifestations cardio-vasculaires
Liées à l'anémie chronique, la clinique révèle une tachycardie avec souffle cardiaque fonctionnel et cardiomégalie,
évoluant vers l’insuffisance cardiaque (Uzsoy, 1964). Elles sont causes de 10% des décès chez l’enfant, de 10 à 30%
chez l’adulte. L'ischémie coronarienne, (Baroldi, 1969), doit être recherchée par tomoscintigraphie myocardique, dès
l’enfance, en cas de troubles de rythme syncopal (de Montalembert, 2004). L’hypertension pulmonaire, complication
majeure, est à rechercher par échographie-cardiaque (Pegelow et al., 1997; Billy-Brissac et al., 2009).
Manifestations pulmonaires
Les infections des voies respiratoires représentent 61% des localisations infectieuses contre 24% d’atteintes osseuses.
Les atteintes pulmonaires (syndrome thoracique aigu) sont difficiles à distinguer d’une infection (Barrett-Connor,
1973; Vichinsky et al., 1997). Liées aux micro-infarctus répétés, associées ou non à des infections elles peuvent avoir
un pronostic vital. Les douleurs thoraciques (acute chest syndrome) peuvent évoquer un syndrome infectieux, un
infarctus ou une embolie pulmonaire. Elles sont accompagnées de fièvre, de toux, d'insuffisance respiratoire aigue,
parfois d'épanchement pleural. Les infections à pneumocoque sont fréquentes, par greffe bactérienne sur zones
d'infarctus (Barret-Connor, 1973).
Manifestations oculaires
Elles consistent en anomalies des conjonctives par ictère chronique, dilatations sacculaires, tortueuses des vaisseaux
conjonctivaux et anomalie précoce des vaisseaux rétiniens. Ces vaisseaux de type terminal, sans anastomoses
artérioveineuses expliquent la gravité des atteintes oculaires (fig. 5-2). Leur thrombose est responsable (Goldberg,
1971; Morel, 2001):
- d'une rétinopathie ischémique;
- d'une hémorragie du vitré avec crise aigue de glaucome;
- d'un décollement rétinien;
- d'une cécité brutale par occlusion de l'artère centrale de la rétine.
Figure 5-2: patiente SC, perte de l’œil gauche par rétinopathie ischémique et hémorragie du vitré
Manifestations génito-urinaires
Presque constantes, l’hématurie, l’infection urinaire, l’insuffisance rénale et le syndrome néphrotique proviennent de
la nécrose papillaire. Le priapisme observé dès l’enfance, est fréquent chez l’adolescent. Il se manifeste par une
érection douloureuse prolongée, provoqué par une congestion des corps caverneux, pouvant se solder par une
impuissance. Le pronostic dépend de la rapidité de la prise en charge. Il importe d’en informer les parents et les
garçons drépanocytaires (Bachir et al., 1997; Habibi et al., 2004). La méconnaissance de la maladie et le caractère
tabou de la sexualité contribuent à sous-estimer l’importance de cette complication (Bouaré, 2004).
Ulcères cutanés chroniques
Observés chez les sujets homozygotes et Sβ thalassémique, ils sont souvent localisés à la région malléolaire et sont
difficiles à traiter (fig. 5-3). Rares chez l’enfant, leur fréquence augmente avec l'âge, entre 10 et 20 ans (Adeji et al.,
1987). Leur fréquence varie selon les génotypes et les régions (8-12% aux Antilles, 40% en Jamaïque et en Afrique
Centrale, absente en Arabie Saoudite. Leur pathogénie est imprécise, la stase sanguine péri-malléolaire amorcerait une
déformation locale des globules rouges. L’apparition de l’ulcère, comme la néphropathie terminale et l’hypertension
artérielle pulmonaire, est considérée comme un critère de gravité (Serjeant, 1974; Cackovic et al., 1998).
Figure 5-3: ulcère cutané à localisation malléolaire externe cheville gauche

Chapitre 5 Manifestations générales et complications ostéo-articulaires
29
Manifestations rénales
Constantes, elles sont dues aux dysfonctionnements tubulaires (hyposthénurie, polyurie). Elles sont caractérisées par
- une perte de fonction de concentration rénale; - une hématurie;
- des infections urinaires (surtout chez la femme); - des nécroses papillaires;
- une néphropathie hypertensive sur insuffisance rénale.
Le syndrome néphrotique dû à la nécrose papillaire (falciformation au niveau des vasa recta), l’insuffisance rénale
aigue ou chronique nécessitent une dialyse ou une greffe rénale (Tomson, 1992; Ataga et al., 2001). Le carcinome
papillaire est à évoquer en cas d’hématurie associée à des lombalgies (Raynal et al., 2007).
Manifestations ORL et stomatologiques
Elles consistent en épistaxis, sinusites, vertiges et surdité par thrombose des vaisseaux cochléaires surtout chez les
doubles hérérozygotes SC. Des images radiologiques d’épaississements ou d’ostéosclérose sont observées (El-
Sabbagh et al., 1989; Ajulo et al., 1993).
Trouble staturo-pondéral
Il consiste en un retard de maturation squelettique, souvent compensé pendant l'adolescence et l'âge adulte
(McCormack et al., 1976). Les patients drépanocytaires se caractérisent par un retard de croissance staturale, une
diminution du poids corporel, du tissu adipeux, de la masse musculaire et de l’indice de masse corporelle dans toutes
les tranches d’âge (Mabiala-Babela, 2005).
Retentissements psychologiques
Si la douleur physique, une des plus intenses qui puissent être décrite, peut résumer le vécu de la drépanocytose, il en
est une autre, psychique, plus diffuse, qui s’étendra à l’ensemble de la vie du patient. Le retentissement psychologique
transgénérationnel familial est accentué par le mode de transmission de la drépanocytose. La découverte et l’annonce
de la maladie chez l’enfant né où à naître, bouleversent profondément les parents qui perdent beaucoup de leurs
repères. Le drépanocytaire est souvent un patient dépendant aux antalgiques ou morphiniques, souvent hospitalisés,
d’où absence de scolarité, sensibles aux stigmatisations par la société, d’où des troubles psychologiques et psychiques.
Ces troubles doivent être évalués et bénéficiés d’une prise en charge spécialisée tout en tenant compte de l’aspect
culturel de chaque patient (Faure et al., 2003; Hason et al.; 2003 ; Benton et al., 2007).
Complications ostéo-articulaires
La circulation intra-osseuse joue un rôle important dans la nécrose et la réparation osseuse (Trueta et al., 1953; Trueta,
1957; Rhinelander et al., 1962, 1968; Laroche, 2002). La vascularisation s'adapte au remaniement osseux par
production de néo-vaisseaux (angiogenèse) ou par augmentation du débit.
Les complications ostéo-articulaires de la drépanocytose sont liées aux propriétés de HbS. Quatre processus
élémentaires génèrent des lésions (Hamburg, 1950; Diggs, 1967; Barret-Connor, 1971; Carayon et al., 1971; Batisse et
al., 1971; Catonné et al., 2004):
- l'hyperactivité médullaire érythroblastique cause d’hyperplasie médullaire et d’épaississement du diploé;
- la thrombo-embolie, responsable des infarctus diaphysaire (ostéonécrose);
- la réparation du squelette traduite par l'ostéosclérose ou l’ostéocondensation réactionnelle;
- la réceptivité de l'os nécrosé à la greffe bactérienne, source d'ostéomyélite aigue, pouvant devenir
chronique.
Les atteintes ostéo-articulaires sont classées en manifestations aigues transitoires ou chroniques (polyarthralgies)
évoluant par crise souvent sans signes radiologiques, mono ou oligo-arthrites aigues avec parfois des signes de
thrombose vasculaire intrasynoviale (Dossou-Dogass, 1986). de Gheldere et al., 2006, rapportent dans leur étude
rétrospective de 325 patients drépanocytaires, 79 patients, présentaient des complications ostéo-articulaires. Les
complications aseptiques ou septiques (infarctus, ostéomyélites aigues ou chroniques, nécrose des épiphyses, arthrites)
sont fréquentes et apparaissent dès l’enfance (Carayon et al., 1971; Cabannes et al., 1981; Doppelt et al., 1990).
Physiopathologie de la nécrose drépanocytaire
L’obstacle à l’écoulement sanguin par occlusion des vaisseaux intra-médullaires est responsable des infarctus intra-
médullaire, la stase et l’extravasion plasmatique augmentent la pression osseuse. L'évolution de la nécrose
drépanocytaire aigue se fait en deux temps:
- ralentissement circulatoire compliqué de stase ou d'oedème, de plasmostase, de congestion, d'hémorragie
avec hyperpression intra-osseuse;
- foyers nécrotiques (point d'appel de l'infection endogène) par thrombo-embolie capillaire aigue, ou
"sommation" progressive des infarctus responsables de la fibrose.
Syndrome main-pied
Le syndrome main-pied est caractérisé par un œdème inflammatoire et douloureux de la face dorsale des mains et des
pieds. Watson (1956) rapporte 21 cas (17%) sur un groupe de 126 enfants en dessous de 12 ans. Dans 80% des cas, il
constitue avec l’anémie, les premiers motifs des consultations (fig. 5-4; Lambotte-Legrand, 1962).

Chapitre 5 Manifestations générales et complications ostéo-articulaires
30
Figure 5-4: clinique et radiographie du syndrome main-pied (Habib Sy et al., 2006)
Hyperactivité médullaire érythroblastique, le crâne en "poil de brosse"
La raréfaction avec hyperostose, donne l'occasion d'observer une image curieuse du profil de la calotte crânienne: le
diploé s'épaissit sur toute la voûte, surtout au niveau frontal et pariétal: la table externe disparaît. A la radiographie ces
images de raréfaction donnent un aspect, en "poil de brosse" ou en "forêt d'épingles" (Chippaux et al., 1976). Cette
image radiologique est observée dans les anémies constitutionnelles, spécialement dans la thalassémie majeure, elle
affecterait 6% des drépanocytaires. Cette localisation est observée dès l'enfance à partir de deux ans (fig. 5-5).
Figure 5-5: épaississement de la voûte crânienne, aspect en "poils de brosse" (Batisse et al., 1971)
Elargissement ou obstruction médullaire
La vaso-occlusion s'accompagne d'une hyperactivité médullaire érythroblastique (trouble de l'hématopoïèse) et d'une
augmentation de l'ostéogénèse. Cette reconstruction osseuse explique certains aspects radiologiques d'ostéosclérose,
d'ossification endostale ou périostée (Graham, 1924; Almklov et al., 1950; Tshilombo, 1985; fig. 5-6). Cette
ostéogenèse se traduit par des images d'ostéocondensation souvent homogènes des bassins et des têtes fémorales, par
obstruction médullaire des épiphyses proximales et par augmentation de la dureté de l’os drépanocytaire, rendant
difficile la pose de prothèse de hanches (Malghem et al., 1981; Tshilombo, 1985; Hernigou et al., 2008b).
Infarctus osseux et infection drépanocytaires
L'infarctus osseux, plus fréquent que l’ostéomyélite, survient au cours d’un syndrome drépanocytaire majeur (Bohrer
1970, 1971; Koren et al., 1984). Ces deux entités cliniques (infarctus et ostéomyélite) sont difficiles à distinguer. Elles
sont plus fréquentes en occident qu’en Afrique. La localisation la plus fréquente de l’infarctus ou de l’infection est la
région métaphyso-diaphysaire. L’ostéomyélite présente des images de destructions analogues à celles de l'infarctus
aigu. Trois particularités différencient l'infarctus drépanocytaire de l'ostéomyélite aigue (Carayon et al., 1969; Bohrer,
1970; Ebong, 1980a; Leleu et al., 1987; Mukisi-Mukaza, 1992; fig. 5-7):
- les lésions osseuses apparaissent dans la région métaphysaire, se transformant en pandiaphysite, ce qui tend
à démontrer leur origine vasculaire (Bohrer, 1970; Mukisi-Mukaza, 1992; Mukisi-Mukaza et al., 2003);
- l'atteinte diaphysaire évolue vers la reconstruction "ad integrum", fréquente après un traitement bien conduit
(Tshilombo, 1985; Mukisi Mukaza et al., 2003);
- le séquestre évolue souvent favorablement, se revascularise et réintègre l'os (Carayon et al., 1969; Louis
et al., 1973; Tshilombo, 1985; Mukisi-Mukaza et al., 2003).
Ostéomyélite aigue
Devant une Crise Vaso Occlusive (CVO) d’un membre, dont la durée dépasse une semaine, accompagnée des signes
généraux (fièvre, asthénie), locaux (douleur, œdème, impotence fonctionnelle) et d’une biologie inflammatoire (VS,
CRP élevés), l’infection osseuse doit être évoquée vu sa gravité, et le choix d’une antibiothérapie adaptée. Il ne faut
pas attendre la radiologie pour porter le diagnostic d’ostéomyélite.
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%