II. Séméiologie oculaire

Séméiologie ophtalmologique
SEMEIOLOGIE OCULAIRE
I. Rappel anatomique
1. Globe oculaire
- Un contenant formé de 3 membranes et un contenu.
- Cornée : 43 dioptries.
- Cristallin : 23 dioptries.
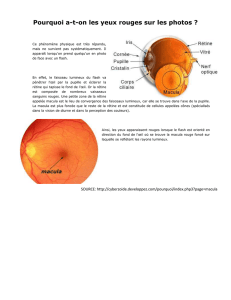
- Conjonctive : membrane superficielle vascularisée qui tapisse le globe oculaire.
- Papille : émergence du nerf optique.
- Macula : non vascularisée par les artères rétinienne.
2. Contenant
- Membrane externe ou coque cornéo-sclérale.
- Membrane intermédiaire ou uvée :
o La choroïde : « éponge vasculaire externe ».
o Les corps ciliaires.
o L’iris.
- Membrane interne ou rétine :
o La rétine neurosensorielle.
o L’épithélium pigmentaire : il donne la couleur de la rétine-neurosensorielle.
Pathologie : un décollement de rétine se passe entre la rétine neurosensorielle et
l’épithélium pigmentaire (entre deux couches pigmentaire).
3. Le contenu
- L’humeur aqueuse : en arrière de la cornée.
Il y a des mouvements permanents de l’humeur. Il n’y a pas de rétrocontrôle négatifs,
donc il peut avoir trop de sécrétion à l’origine d’une hypertension oculaire (douloureuse).
- Le cristallin.
- Le corps vitré : il est attaché en périphérie sur la base vitrée, autour de la papille et la
macula (cellules ciliées centrales, autre part il y a des cellules à bâtonné).
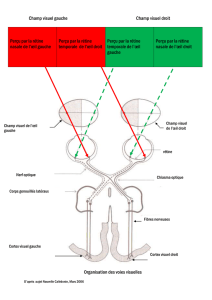
4. Les voies optiques
- Le nerf optique.
- Le chiasma.
Lésion du chiasma à l’origien d’un déficit dit temporal du champ visuel.
- Les bandelettes optiques.
- Corps Genouillés externes : 3ème neurone.
- Réseau optiques.
- Voies du RPM.
5. Les annexes
- Les nerfs responsables des mouvements du système oculomoteur :
o III ou oculaire commun.
o IV ou trochléaire.
o VI ou abducens.
- Des centres supra-nucléaires situés en amont des noyaux des nerfs oculaires permettent
des mouvements synchrones des deux globes oculaires.
- L’appareil de protection du globe oculaire :
o Les paupières.
o La conjonctive.
o Le film lacrymal.
- Le tarse est le squelette cartilagineux au niveau des paupières.

II. Séméiologie oculaire
1. Examen du malade en opthalmologie
- Le trouble visuel :
o BAV.
o Fatigue visuelle myodésopsies : mouches volantes ou CF.
o Métamorphopsies.
o Héméralopie.
o Anomalie campimétrique.
- Le mode d’installation des signes est important.
- Attention : certaines affections sévères ne s’accompagnent de BAV qu’à un stade évolué.
2. Les scotomes
- C’est une impression de tâche.
Syndrome maculaire
- Syndrome maculaire :
o Altération des cellules visuelles centrales.
o Dégénérence sénile.
o Baisse de l’acuité visuelle avec une tâche centrale.
a. Scotome positif
... 3. Altération du champ visuel périphérique
- Comme les scotomes, il peut être perçu en positif et se traduire par une sensation de voile.
- Le plus souvent, il est négatif et il peut être découvert tardivement s’il reste limité,
périphérique ou ne touchant pas le point de fixation.
Déformation des objets
- Métamorphopsies : image ondulée, déformation.
- Macropsie : image plus grande, rare.
- Micropsie : image plus petite.
- En général ces troubles n’existent qu’en cas d’attente maculaire rétinienne.
Phosphènes
- Ce sont des impressions visuelles élémentaires, sous forme de points brillants ou d’éclairs,
perçus par le sujet, en général toujours au même endroit du champ visuel.
- Ils traduisent la souffrance des cellules visuelles (déchirure rétinienne qui précède le
décollement de rétine).
Myodésopsies
- Impressions de « mouche volantes », de corps flottants, mobiles avec les mouvements du
globe oculaire mais bougeant plus lentement que l’œil pour revenir se placer au même
endroit.
- Elles sont plus visibles sur un fond uniforme et lorsque l’intensité lumineuse est assez
intense.
- Elles sont souvent physiologiques en rapport avec des condensations de la trame vitréenne
qui se projettent sur la rétine.
- Elles deviennent pathologiques dans le sujet note une augmentation brutale de ces
‘mouches volantes » traduisant alors une altération du vitré (hémorragie, inflammation),
elle-même secondaire à des lésions choriorétiennes.
III. Interrogatoire
La douleur
- Superficielles peu marquée : c’est une sensation de gêne, de corps étranger dans les
conjonctivites.
- Intense avec photophobie :
o Douleurs aigues oculaires dans les kératites.
o Véritables irradiation névralgique trigémellaire dans les affections irido-ciliaires.

o Douleur intolérable hémi-crânienne, constrictive, irradiant à l’orbite accompagnée
de vomissements dans le glaucome.
- Il est donc très important d’analyser cette douleur lors de l’interrogatoire.
Le larmoiement
- Il faudra éliminer un trouble de l’excrétion : faire un lavage des voies lacrymales qui
mettra en évidence une imperméabilité des voies lacrymales situées à différents niveaux
(canalicule, canal d’union, canal lacrymo-nasal).
- Une hypersécrétion : il s’agit d’une augmentation réflexe de la sécrétion des larmes.
o Elle est légère dans les conjonctives et les iridoclites.
o Par contre elle est très importantes dans les ...
- Larmoiement sale (accompagné de sécrétions) depuis la naissance voies lacrymales
bouchées.
- Larmoiement clair glaucome congénital, urgence chirurgical car risque de devenir
aveugle. Diplopie = vision double
- Diplopie monoculaire : ne disparait pas à l’occlusion de l’œil.
- Diplopie binoculaire : disparait à l’occlusion de l’œil. S’il y a des douleurs associées c’est
une urgence.
- Paralysie complète du trois (accompagnée d’une mydriase).
IV. Examen clinique
Mesure de l’acuité visuelle
- Mesure de la vision centrale (pas les bâtonnets mais les cônes).
Examen du segment antérieur au biomicroscope
- L’examen au biomicroscope ou lampe à fente est une méthode plus perfectionnée qui
comprend un système d’éclairage dont on peut faire varier l’intensité, l’angle d’entrée
dans l’œil et surtout la grandeur de la ente lumineuse qui pourra donner une coupe des
différentes structures du segment antérieur t un système d’observation constitué par un
microscope binoculaire à grossissement variable.
- L’installation d’un collyre à la fluorescéine permettra de mettre en évidence un ulcère de
cornée (fluo +) ou une perforation cornéenne (signe de Seidel) qui sont mieux visibles en
lumière bleue.
- Hypopion : présence de pus.
- Iphéma : présence de sang.
- Chémosis : œdème de la conjonctive.
- Infection perilimbique est grave. Infection à distance (conjonctivite) n’est pas grave.
- Synéchie irido-cristalinienne.
V. Symptomatologie du cristallin
4. Mesure de la pression intraoculaire
- Elle peut être effectuée :
o Soit à l’aide d’un tonomètre à aplanation installé sur la lampe à fente, son principe
est de déterminer le tonus oculaire en appliquant une dépression sur la cornée.
o Soit de plus en plus couramment à l’aide d’un tonomètre air pulsé. Le tonus
oculaire normal si situe le plus souvent être 10 à 20mmHg. On parle d’hypertonie
oculaire pour une pression intraoculaire > 22mmHG.
o Le tonus oculaire peut être également apprécié par la palpation bidigital.
- Différence de l’image obtenue selon le physiologique ou le pathologique (pression en
mmHg):

5. Gonioscopie
- Un examen de l’angle irido-cornée ou gonioscopie réalisé à la lampe à fente à l’aide d’un
verre de contact comportant un miroir permettant d’apprécier les différents éléments de
l’angle irido-cornée.
- On peut observer parfois une fermeture de l’angle (cornée collée à l’iris).
- Rappel : l’angle irido-cornéen est le lieu de résorption de l’humeur aqueuse.
- QE éventuel : image de l’angle trabéculo-cornée.
o Iris.
o ...
o Eperon scléra.
o Centre de trabéculum pigmenté.
o Partie antérieu du travéculum pigmenté.
o Trabéculum clair.
6. Examen du fond d’œil
a. Méthodes d’examen
- Pour effectuer un examen du fond d’œil il faut dilater la pupille.
- L’ophtalmoscopie directe l’ophtalmoscope à image droite.
- L’ophtalmoscopie indirecte ou ophtalmoscopie à image inversée.
- On met l’ophtalmoscope en face de la pupille et après seulement on s’approche de son
ophtalmoscope.
- Possibilité d’observer otute la rétine en tournant le verre.
b. aspect du fond d’œil normal (++QE, par cœur)
- Examen du pôle postérieur : il présente à décrire trois éléments principaux :
o La papille.
o Les vaisseaux rétiniens.
o La veine est plus large que l’artère.
o La macula (avec la fovéola au centre).
o La fovéola est essentiellement vascularisé par les vaisseaux choroïdiens (et
non rétiniens).
o La macula est vascularisée en cercle par les vaisseaux rétiniens. La macula
est un peu plus basse que la papille.
- La papille :
o Correspond anatomiquement à la confluence du nerf optique et à la tache aveugle
à l’examen du champ visuel. Elle est formée par la réunion des fibres optiques.
o Elle se présente comme un disque clair à bords nets, présentant une excavation
physiologique au fond de laquelle apparaissent l’artère et la veine centrale de la
rétine.
Excavation = plus blanc que le reste de la papille = 4/10 de la papille.
- Papille pathologique (image à gauche) car l’excavation
- Papille pathologique (image à droite) car l’excavation est plus grande que la normale, on
remarque aussi un déficit des fibres optiques.
- Examen de la rétine périphérique (partie la plus antérieur de la rétine).
- Les vaisseaux :
o Ils vont se diviser pour vasculariser la surface rétinienne.
o Les branches veineuses sont plus sombres, plus larges et plus sinueuses que les
branches artérielles dont elles suivent grossièrement le trajet.
- Macula :
o Située à proximité et en dehors de la papille se trouve la macula (=fovéa).
o Région très riche en cône, permettant la vision des détails.
o C’est une zone ovalaire, d’environ 1,5 sur 1mm (taille sensiblement identique à
celle de la papille).

o Centrée par une zone avasculaire, la fovéola, ne contenant que des cônes, zone
essentiellement permettant la vision des détails. Apparaissant plus sombre, de
400um de diamètre.
- Examen de la rétine périphérique (partie la plus antérieur de la rétine) :
o Il n’est réalisé que dans des circonstances particulières, telles que la suspicion d’un
décollement de rétine ou la recherche de lésions favorisant sa survenue.
o La périphérie rétinienne ne peut être examién que par l’opthalmoscopie indirecte
...
c. Lésions élémentaires du fond d’œil
- Micro-anévrismes rétiniens : ils apparaissent sous forme de points rouges de petite taille.
Ils siègent sur les capillaires rétiniens et se remplissent de fluorescéine sur l’angiographie
du fond d’œil.
o Injection de colorant (fluorescéine) et colore le système vasculaire rétinien.
o Permet ainsi d’observer les anomalies vasculaires.
o Permet de différencier micro-anévrysme et hémorragie :
o Tâche plus large qui ne s’injecte pas (pas visible à la fluorescéine)
hémorragie.
o Tâche plus petite qui s’injecte (visible à la fluorescéine) micro-
anévrysme.
- Hémorragie du fond d’œil :
o Hémorragies intra-vitréennes. Le vitrée n’a pas de vaisseau, le sang vient de la
rétine. De plus le vitrée est situé devant la rétine donc une hémorragie intra-
vitréennes empêche d’observer la rétine.
o Hémorragie pré-rétiniennes, qui masque les vaisseaux rétiniens.
o Hémorragies sous-rétiniennes : concerne les vaisseaux choroïdiens, on peut donc
observer les vaisseaux rétiniens (car la choroïde est située en dessous).
o Hémorragies intra-rétiniennes.
o Hémorragies rétiniennes punctiformes : elles ont un aspect analogue aux micro-
anévrysmes, et il est parfois difficile de les distinguer.
o Hémorragie en flammèches (elles siègent dans le plan des fibres optiques).
o Hémorragie profondes, volumineuses.
- Images de fond d’œil :
o Tâche blanches jaunâtres = exsudat profonds.
Tâche d’hémorragies et de micro-anévrysmes.
o Hémorragies en flammèches suivent la couche des fibres optiques (en éventail de
chaque ¼).
Tâche blanchâtre = exsudat correspondant à nodule cotonneux.
Veine dilatée, tortueuse = occlusion de la veine temporale inférieure.
o Hémorragie plus foncée et les vaisseaux passent en dessous : hémorragie sous-
rétiniennes ischémique.
o Sang qui cache le pôle postérieur : hémorragie pré-rétinienne.
- Nodules cotonneux (ou « nodules dysoriques ») : les nodules cotonneux sont des lésions
blanches, superficielles et de petite taille (mal limité). Ils correspondent à l’accumulation
de matériel axoplasmique dans les fibres optiques. Ils traduisent une occlusion des
artérioles pré-capillaires rétiniennes.
- Exsudats profonds (ou « exsudats secs »). Il s’agit d’accumulation de lipoprotéines dans
l’épaisseur de la rétine, qui apparaissent sous forme de dépôts jaunâtre.
- Œdème papillaire :
o La papille est hyperhémiée, à bords flous.
o Un œdème papillaire unilatéral, avec baisse d’acuité visuelle évoque une cause
vasculaire, notamment s’il s’associe à des hémorragies en flammèches.
o Bilatéral, sans baisse d’acuité visuelle évoque une hypertension intracrânienne.
 6
6
 7
7
 8
8
1
/
8
100%