593,54 KB - Mercasii Liirom

MERCASII LIIROM
Accueil Cours 7éme Reproduction chez les mammifères | bac
Nombre de téléchargements avant cette visite : 13
Reproduction chez les mammifères
Sommaire du cours
Organisation de l'appareil reproducteur humain
Activité sexuelle mâle
La fonction exocrine
La fonction endocrine
La régulation de l’activité sexuelle mâle
Le complexe hypothalamus-hypophysaire
Le contrôle hypothalamique
Le rétrocontrôle
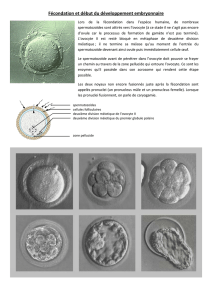
Chez l'homme et les mammifères, la fécondation est interne et elle est
précédée d'un acte sexuel ou la copulation (rapport sexuel).
Elle donne des œufs, qui se développent à l’intérieur de l'organisme
maternel et la femelle donne naissance à des petits vivants: c'est
la viviparité.
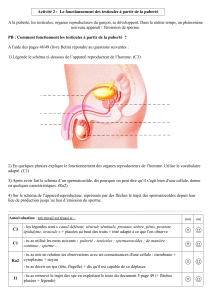
1. Organisation génital de l'appareil reproducteur humain
Appareil génital de l'homme
Les gonades
Les deux testicules (gonades mâles) sont des glandes ovoïdes logées
dans des bourses ou scrotum.
Ils se sont formés à l'intérieur de l'abdomen de l'embryon et ont migrés
ensuite, dans les bourses. Leurs fonctions est double:
La production des spermatozoïdes (fonction exocrine),
La sécrétion d'une hormone sexuelle mâle ou testostérone (fonction
endocrine)

Par anomalie de développement, les testicules peuvent rester en position
intra-abdominale: c'est la cryptorchidie qui peut-être à l'origine de
la stérilité masculine
Les voies génitales
L'épididyme, en contact directe avec les testicules, est plongé par le
canal déférent et se termine par l'uro-spermiducte au niveau du pénis.
Ils conduisent les spermatozoïdes et participent à l'élaboration de liquides
spermatiques.
Les glandes annexes
La prostate et le vésicule séminale participent également a l’élaboration
du liquide spermatique. Tandis que les glandes de Cowper neutralisent
l’activité des urines.
L'organe copulateur
Le pénis ou la verge est constitue de deux corps: les corps caverneux et
spongieux qui se gonflent de sang au cours de l’érection (redressent et
rigidité du pénis).
L’extrémité du pénis ou le gland recouvert d'une membrane de peaux
appelé le prépuce.
La sur-concision consiste a couper l’extrémité du pénis.
NB: L'absence de d’érection entraîne la stérilité masculine.
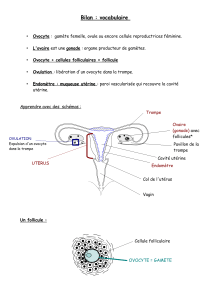
Appareil génital de la femme
Les gonades
Les deux ovaires (gonades femelles) sont des glandes situés dans
l'abdomen qui jouent un double rôle:
La production des ovules (fonction exocrine),
La sécrétion des hormones sexuelles femelles: œstrogènes et
progestérones (fonction endocrine)
Les voies génitales
Le pavillon en contact avec l'ovaire, est plongé par l'oviducte dont
l'ensemble: les trompes de Fallope.
L’utérus est une cavité constituée de deux couches: une couche
musculaire externe ou myomètre et une couche muqueuse interne

appelée la muqueuse utérine ou endomètre, très vascularisée et
renfermant des glandes endométriales.
L'organe copulateur
Le vagin est un muscle tapissé d'une muqueuse dépourvue de glandes. Il
met en communication avec les organes génitaux externes ou
la vulve limitée par les grandes et petites lèvres.
Dans l’épaisseur des grandes lèvres, se trouvent les glandes de Bartholin
qui secrètent un liquide de lubrifiant.
À la naissance, l'orifice génital est formé par une membrane vasculaire
arisée: l'hymen qui se déchire lors du premier rapport sexuel (la virginité).
NB: L'excision consiste a couper le clitoris.
2. Activité sexuelle mâle
Étude des testicules
Structure
Schéma d'une
coupe longitudinale d'un testicule
Un testicule est constitué de plusieurs lobules contenant chacune un
ensemble de tubes séminifères où ils sont élaborés.
Le tissu conjonctif séparant le tube séminifère contient des amas de
cellule : les cellules inertielles ou cellules de Leydig qui secrètent la
testostérone.
La fonction exocrine
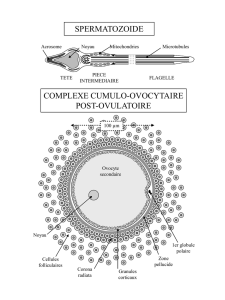
a) Schéma d'un spermatozoïde:

Schéma d'un
spermatozoïde
b) Etude des tubes séminifères:
Pendant même la formation de testicules, dès la vie embryonnaire, un
stock de cellules destinés à devenir des gamètes mâles, se constituent
dans les tubes séminifères à la périphérie : les cellules germinales ou les
spermatogonies (2n).
À partir de la puberté, les spermatozoïdes évoluent de la périphérie vers
le centre des tubes séminifères pour devenir des spermatozoïdes : c’est
la formation des spermatozoïdes ou la spermatogenèse qui se divise en
quatre phases : la phase de multiplication, la phase de d’accroissement,
la phase de maturation et la phase de différenciation.

Les phases de
la spermatogenèse
La phase de multiplication : Elle commence avant la naissance et
continu après la naissance, à partir de la puberté. Elle permet la
constitution d’un stock de spermatogonies et son renouvellement.
La phase d'accroissement : Elle est caractérisée par la synthèse de
substances organiques, il est moins importante par-rapport à l’ovule.
La phase de maturation : Il s’agit de l’évolution du spermatocyte I (2n)
en spermatide (n), à la suite des deux divisions méiotiques.
La phase de différenciation ou la spermiogénèse : Elle est
caractérisée par la formation du flagelle et de l’acrosome (évolution
de la spermatide en spermatozoïde).
Les cellules nourricières ou cellules de Sertoli sont de grandes cellules
dans lesquelles sont enfoncés les spermatozoïdes, par leur tète pour se
nourrir.
En somme, les cellules de Sertoli participent à l’activation de la
spermatogenèse.
Remarque
Les anomalies de la spermatogenèse peuvent être à l’origine de la
stérilité masculine :
Des malformations (le spermatozoïde a 2 tètes ou 2 flagelles);
Taux de mobilité faible;
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%