Vaisseaux sanguins et Pression artérielle

UFR SMBH
Vaisseaux sanguins
et
Pression artérielle
Licence 3 – S5B2
Nicolas DARD
Laboratoire «!Hypoxie & Poumon!»
1
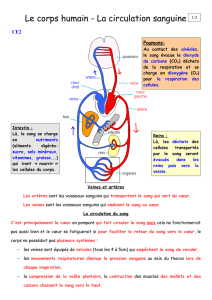
Introduction
Artères
élastiques
Artères
musculaires
Artérioles
Capillaires
(continus, fenestrés)
Veinules
Veines
2
Histologie des parois vasculaires
artère veine
Intima
(Tunique interne )
Media
(Tunique moyenne)
Adventice
(Tunique
externe )
3 couches concentriques = tuniques
3
Endothélium
Lame basale
Limitante élastique interne
CML
Tissu conjonctif
Limitante élastique externe
Adventice
Vasa vasorum
Terminaison
nerveuse
Intima
Média
Histologie des parois vasculaires
4

Structure des parois vasculaires
Large diamètre
(faible résistance)
Grande élasticité
(résistance à la
pression; réservoir
de pression)
Média épaisse
(vasoconstriction)
Moins extensibles
5
Histologie d’une artériole
Artériole
Muscle lisse
Capillaire
Endothélium
6
Structure des parois vasculaires
Large diamètre
(faible résistance)
Grande élasticité
(résistance à la
pression)
Média épaisse
(vasoconstriction)
Moins extensibles
7
Histologie des capillaires sanguins
Capillaire continu Capillaire fenestré
Jonctions
serrées
immatures
Fenestrations
(pores)
Passage de liquide
et de molécules
8

Lits capillaires
Sphincters
ouverts
Sphincters
fermés
Capillaires vrais
Veinule
postcapillaire
Sphincters
précapillaires
Artériole
terminale
9
Structure des parois vasculaires
10
Structure des parois vasculaires
11
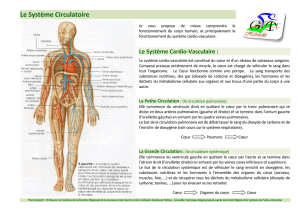
Anatomie comparée des veines et artères
==> Veines = réservoir de sang
Veine
Artère
12

Valvules des veines
valvules
13
Aorte Grosses
artères
P. artères
Artérioles Capillaires Veinules Veines Veines
caves
Diamètre 2,5 cm 0,4 cm 400 - 30 µm 5 µm 20 µm 0,5 cm 3 cm
Nombre 1 160 5.107 1010 108 200 2
Epaisseur
paroi 2 mm 1 mm 20 µm 1 µm 2 µm 0,5 mm 1,5 mm
Surface
sectionnelle 4,5 cm2 20 cm2 400cm2 4500 cm2 4000 cm2 40 cm2 2 cm2
CML + / ++ +/++ +++ - ++ ++ ++
Elastine /
collagène +++ ++ + + / - + + +
Fonctions Conduction
Résistances
Contrôle Q
locaux
Echanges
Angiogénèse Réservoir
°
Caractéristiques des vaisseaux
14
Pression Sanguine
Force par unité de surface que le sang exerce sur la paroi
d’un vaisseau. Elle s’exprime en mm de mercure (Hg).
Ainsi, lorsqu’on parle d’une P de 120mm Hg, cela équivaut
à la pression exercée par une colonne de 120 mm de Hg
de hauteur.
15
Pression sanguine
16

capillaires veinules veines
artères E
ventricule
gauche
0
120
Pression sanguine dans les différents vaisseaux
17
Amortissement de la pression à la sortie du cœur
==> Pression artérielle systolique
==> Pression artérielle diastolique
==> Pression différentielle = Pression systolique – Pression diastolique
Diastole
Systole
18
Pression sanguine dans les différents vaisseaux
capillaires veinules veines
artères E
ventricule
gauche
0
120
P. différentielle = 0
P. systolique
P. diastolique
19
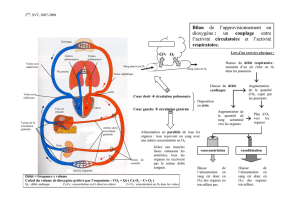
Retour veineux : la pompe respiratoire
- Compression des organes de l’abdomen par le diaphragme
==> comprime les grosses veines abdominales et chasse le
sang vers le cœur
- Expansion de la cage thoracique
==> chute de la pression thoracique: facilite le retour du sang
de l’abdomen vers la cage thoracique (cœur)
20
 6
6
 7
7
 8
8
 9
9
1
/
9
100%