File - L2 Bichat 2012-2013

Ronéo n°3 UE7 ED3 – Anatomie clinique du périnée 1/18
UE7 Gynéco - Endocrinologie
Le 04/10/12 à 13h30
Ronéotypeur : Thomas Brion
Ronéolectrice : Laurianne Stuart
ED n°3 :
Anatomie clinique du périnée

Ronéo n°3 UE7 ED3 – Anatomie clinique du périnée 2/18
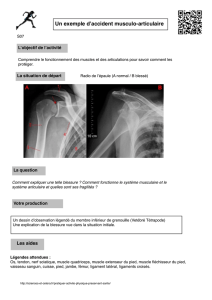
Sommaire
I. Présentation du périnée ............................................................................................................................ 3
II. Anatomie du périnée ................................................................................................................................. 4
1. Le plan superficiel du périnée ............................................................................................................... 4
a. L’aponévrose périnéale superficielle ................................................................................................. 4
b. Le muscle ischio-caverneux ............................................................................................................... 5
c. Le muscle bulbo-spongieux ............................................................................................................... 5
d. Le muscle transverse superficiel........................................................................................................ 6
e. Le muscle constricteur de la vulve .................................................................................................... 6
f. Le muscle sphincter externe de l’anus .............................................................................................. 7
2. Le plan moyen ....................................................................................................................................... 7
a. Le muscle transverse profond ........................................................................................................... 7
b. Le muscle sphincter externe de l’urètre ............................................................................................ 8
3. Le plan profond ..................................................................................................................................... 8
a. Le muscle élévateur de l’anus ........................................................................................................... 8
b. Le muscle coccygien .......................................................................................................................... 9
4. Vascularisation .................................................................................................................................... 10
5. Innervation .......................................................................................................................................... 11
III. Observations cliniques......................................................................................................................... 12
1. L’accouchement................................................................................................................................... 12
2. Les prolapsus ....................................................................................................................................... 13
IV. Schémas complémentaires .................................................................................................................. 15

Ronéo n°3
UE7 ED3
I.
Présentation du périnée
Le périnée, ou plancher pelvien, est une interface musculo
inférieure du bassin qui
permet de s
urinaire et fécale ainsi que
la défécation. C’est donc l’ensemble
l’excavation pelvienne dans sa partie basse.
En cas de dysfonction
nement
déchirure par exemple), les principales complications sont les suivantes
• Prolapsus (ou «
descente d’organes
affaibli ;
• Incontinence
: sphincters peu voire pas fonctionnels.
Le périnée est constitué d’un cadre ostéo
tendineuse organisée en 3 plans
: les plans
Les limites
du losange périnéal
• L
atéralement, les tubérosités ischiatiques
• P
ostérieurement, le coccyx
• A
ntérieurement la symphyse pubienne.
Ce losange se divise
en un triangle antérieur ou uro
Vue du dessous
UE7 ED3
– Anatomie clinique du périnée
Vue sagittale
Présentation du périnée
Le périnée, ou plancher pelvien, est une interface musculo
-
tendineuse située à la
permet de s
outenir les viscères en position debout
, d’assurer la continence
la défécation. C’est donc l’ensemble
des parties molles qui ferment
l’excavation pelvienne dans sa partie basse.
nement
de cette sangle musculaire (affaiblissement après grossesse ou
déchirure par exemple), les principales complications sont les suivantes
:
descente d’organes
»)
: issue des viscères ou des organes à travers le muscle
: sphincters peu voire pas fonctionnels.
Le périnée est constitué d’un cadre ostéo
-
fibreux losangique et d’une sangle musculo
: les plans
superficiel, moyen et profond
(ou diaphragme
du losange périnéal
sont les suivantes :
atéralement, les tubérosités ischiatiques
;
ostérieurement, le coccyx
;
ntérieurement la symphyse pubienne.
en un triangle antérieur ou uro
-
génital et en un triangle postérieur ou anal.
3/18
Vue sagittale
tendineuse située à la
partie
, d’assurer la continence
des parties molles qui ferment
de cette sangle musculaire (affaiblissement après grossesse ou
: issue des viscères ou des organes à travers le muscle
fibreux losangique et d’une sangle musculo
-
(ou diaphragme
pelvien).
génital et en un triangle postérieur ou anal.

Ronéo n°3
UE7 ED3
II.
Anatomie du périnée
1.
Le plan superficiel du périnée
Le plan superficiel contient dans sa partie uro
que les muscles suivants :
• Muscle ischiocaverneux
;
• Muscle bulbospongieux ;
•
Muscle transverse superficiel
•
Muscle constricteur de la vulve.
Dans sa partie anale se trouve le muscle sphincter externe de l’anus.
a. L’
aponévrose périnéale superficielle
Quand on retire cette aponévrose, on voit
apparaitre les différents muscles
périnée. Entre le vagin et le sphincter externe de
l’anus se trouve le centre tendineux du périnée, un
nœud tend
ineux qui permet la contraction où se
perd l’aponévrose périnéale superficielle.
Ce feuillet enserre en vue sagittale l’urètre
et le vagin. En avant
, il est dans le prolongement du fascia superficiel abdominal
le grand droit)
; en arrière, il se prolonge au niveau des fosses ischio
UE7 ED3
– Anatomie clinique du périnée
Anatomie du périnée
Le plan superficiel du périnée
Le plan superficiel contient dans sa partie uro
-génitale
l’aponévrose périnéale superficielle ainsi
;
Muscle transverse superficiel
;
Muscle constricteur de la vulve.
Dans sa partie anale se trouve le muscle sphincter externe de l’anus.
aponévrose périnéale superficielle
L’aponévrose périnéale superficielle est une
structure sous-
cutanée qui recouvre le périnée
antérieur urogénital.
Lors d’une dissection, la première interface
est la peau, plus fine sur la partie antérieure et plus
épais
se à mesure qu’on s’approche des fesses. Après
incision, on trouve ensuite un feuillet tendineux
assez rigide tendu au-
dessus des muscles
l’aponévrose périnéale superficielle.
Quand on retire cette aponévrose, on voit
apparaitre les différents muscles
superficiels du
périnée. Entre le vagin et le sphincter externe de
l’anus se trouve le centre tendineux du périnée, un
ineux qui permet la contraction où se
perd l’aponévrose périnéale superficielle.
Ce feuillet enserre en vue sagittale l’urètre
, il est dans le prolongement du fascia superficiel abdominal
; en arrière, il se prolonge au niveau des fosses ischio
-rectales.
4/18
l’aponévrose périnéale superficielle ainsi
L’aponévrose périnéale superficielle est une
cutanée qui recouvre le périnée
Lors d’une dissection, la première interface
est la peau, plus fine sur la partie antérieure et plus
se à mesure qu’on s’approche des fesses. Après
incision, on trouve ensuite un feuillet tendineux
dessus des muscles
,
l’aponévrose périnéale superficielle.
, il est dans le prolongement du fascia superficiel abdominal
(il recouvre donc

Ronéo n°3 UE7 ED3 – Anatomie clinique du périnée 5/18
b. Le muscle ischio-caverneux
Le muscle ischio-caverneux est un
muscle pair et symétrique qui recouvre la face
libre des corps caverneux.
Il s’insère en avant de la tubérosité
ischiatique (sur la branche ischio-pubienne
ascendante) ainsi qu’au niveau du clitoris (au-
dessus et au-dessous de la racine du corps
caverneux).
Son innervation est assurée par le
rameau périnéal du nerf pudendal.
c. Le muscle bulbo-spongieux
Le muscle bulbo-spongieux est un
muscle aplati, pair et symétrique.
Il s’insère en arrière sur le centre
tendineux du périnée, et en avant au niveau du
clitoris (un faisceau supérieur s’insérant sur le
ligament suspenseur du clitoris et un faisceau
profond s’insérant sur la face dorsale du
clitoris).
Plus large au niveau du centre
tendineux, il s’affine à l’avant. Il recouvre la
face externe du bulbe vestibulaire (organes
érectiles équivalents du corps spongieux
masculin) et les glandes de Bartholin (glandes
qui sécrètent localement et qui peuvent donner
des abcès au niveau des lèvres ou
Bartholinites).
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%