12è Congrès 2016 de la SMHOP – Sélection des

RECUEIL DES RÉSUMÉS

2
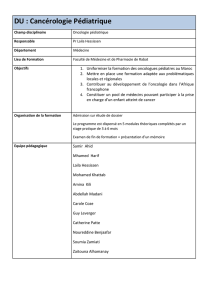
Titres
Auteurs
SYNDROME DE NIJMEGEN COMPLIQUÉ D’UN
LYMPHOME DE HODGKIN
S. HAMICH, H. EL KOUARTY, A. KILI, M. EL
KABABRI, L. HESSISSEN, M. EL KHORASSANI,
M. KHATTAB
GREFFE DE CELLULES SOUCHES
HEMATOPOITIQUES : PREMIERE EXPERIENCE DU
SHOP DE RABAT
M. T. EL MAJDOUBI, M. EL KABABRI, L.
HESSISSEN, A. KILI, M. EL KHORASSANI, M.
KHATTAB.
LYMPHOME DE BURKITT ET RACHITISME
VITAMINO- RESISTANT
H. IDE AMADOU, A. KILI, M. EL KABABRI, L.
HESSISSEN, M. EL KHORASSANI, M. KHATTAB
LES RECHUTES NEUROLOGIQUES DES LEUCEMIES
AIGUES LYMPHOBLASTIQUES CHEZ L’ENFANT :
EXPERIENCE DU PROTOCOLE MARALL 2006
S. BENMILOUD, M. ELKABABRI, A. KILI, L.
HESSISSEN, M. ELKHOURASSANI, M. HIDA, M.
KHATTAB
LE LYMPHOME DE BURKITT STADES IV.
EXPERIENCE DU SERVICE D’HEMATOLOGIE ET
D’ONCOLOGIE PEDIATRIQUE DE RABAT
C. BOUDA, M. EL KABABRI, A. KILI, L.
HESSISSEN, M. EL KHORASSANI, M. KHATTAB.
LEUCEMIE AIGUE MYELOBLASTIQUE SECONDAIRE
A. IBRACH, A. KILI, L. HESSISSEN, M.EL
KABABRI, M. EL KHORASSANI, M. KHATTAB
MALADIE DE MENKES ET LYMPHOME NON
HODGKINIEN DE BURKITT
UNE ASSOCIATION FORTUITE ?
M. ELBEJNOUNI, L.TAMI, A. KILI, L.
HESSISSEN, M. EL KABABRI, M. EL
KHORASSANI, M. KHATTAB
XERODERMA PIGMENTOSUM ET LYMPHOME T
H. EL KOUARTY, S. HAMICH, A. KILI, M.EL
KABABRI, L.HESSISSEN, M.EL KHORASSANI, M.
KHATTAB
SYNDROME DE KINSBOURNE ASSOCIE A UN
NEUROBLASTOME. A PROPOS DE 4
OBSERVATIONS
A. AHMINA, M. EL KHORASSANI, M. EL
KABABRI, L. HESSISSEN, A. KILI, M. KHATTAB
Titres
Auteurs
LE SYNDROME DE HUTCHINSON DANS LE
NEUROBLASTOME
H. POMA, M. EL KABABRI, A. KILI, L.
HESSISSEN, M. EL KHORASSANI, M. KHATTAB
LES NEUROBLASTOMES BILATERAUX : ETATS DES
LIEUX DE 13 ANS DE PRISE EN CHARGE DANS LE
SERVICE D’HEMATOLOGIE ET ONCOLOGIE
PEDIATRIQUE DE RABAT
R. KABORE, M. El KABABRI, A. KILI, L.
HESSISSEN, M. El KHORASSANI, M. KHATTAB.
LE CORTICOSURENALOME
N. ARRACHIDI, A. KILI, M. EL KABABRI, L.
HESSISSEN, M EL KHORASSANI, M. KHATTAB
PUBERTES PRECOCES REVELANT UN CANCER
CHEZ L’ENFANT
B. EL GAJOUI, A. KILI, M. EL KHORASSANI, L.
HESSISSEN, M. EL KABABRI, M. KHATTAB.
RETINOBLASTOME TRILATERAL
B. EL GAJOUI, A. KILI, M. EL KHORASSANI, L.
HESSISSEN, M. EL KABABRI, M. KHATTAB.
TERATOME INTRA-PERICARDIQUE. UNE
LOCALISATION PARTICULIERE
H. EL KOUARTY, H. EL YAJOURI, A. Kili, M. EL
KABABRI, L.HESSISSEN, M. EL KHORASSANI,
M. KHATTAB
TUBERCULOSE PELVI-PERITONEALE SIMULANT UNE
TUMEUR OVARIENNE BILATERALE
M. OUDRHIRI, A. KILI, M. EL KABABRI, L.
HESSISSEN, M. EL KHORASSANI, M. KHATTAB
L’AMPLIFICATION DU N-MYC DANS LE
NEUROBLASTOME : EXPERIENCE DU SHOP DE
RABAT
A. BUDIONGO, M. El KABABRI, A. KILI, L.
HESSISSEN, M. El KHORASSANI, M. KHATTAB
EVALUATION DES SIGNES CLINIQUE ET
SYMPTOMES LIES A LA CHIMIOTHERAPIE CHEZ
L’ENFANT
I. TADMOURI, M. ELKABABRI, A. KILI, L.
HESSISSEN, M. EL KHORASSANI, M. HIDA, M.
KHATTAB.
Titres
Auteurs
LA MALADIE VEINO-OCCLUSIVE OU SYNDROME
D’OBSTRUCTION SINUSOÏDALE EN
HÉMATOLOGIE ET ONCOLOGIE PÉDIATRIQUE
M. SELLOUTI, M. EL KABABRI, A. KILI, L.
HESSISSEN, M. EL KHORASSANI, M. KHATTAB

3
INTERET DES IMMUNOSUPPRESSEURS DANS
L’APLASIE MEDULLAIRE
B. EL GAJOUI, A. KILI, M. EL KHORASSANI, L.
HESSISSEN, M. EL KABABRI, M. KHATTAB.
HEMATOME DE PSOAS CHEZ UN HEMOPHILE
AVEC INHIBITEURS
L. TAMI, M. EL OUDRHIRI, M. EL KHORASSANI,
A. KILI, L. HESSISSEN, M. EL KABABRI, M.
KHATTAB.
APPENDICECTOMIE CHEZ UN DEFICIT EN
FACTEUR XI
L. TAMI, M. EL KHORASSANI, A. KILI, L.
HESSISSEN, M. EL KABABRI, M. KHATTAB.
STRATEGIE THERAPEUTIQUE DANS LA
PSEUDOTUMEUR DU GENOU CHEZ UN
HEMOPHILE AVEC INHIBITEUR POSITIF
M. EL OUDRHIRI, M. EL KHORASSANI, A. KILI,
L. HESSISSEN, M. EL KABABRI, M. KHATTAB.
MALADIE DE GRISCELLI DECOUVERTE A
L’OCCASION D’UN SYNDROME D’ACTIVATION
MACROPHAGIQUE. UNE NOUVELLE OBSERVATION
L. TAMI, M. EL BEJNOUNI, M. EL
KHORASSANI, A. KILI, L. HESSISSEN, M. EL
KABABRI, M. KHATTAB.
LA VITRECTOMIE POUR HYPHEMA ET
THROMBASTHENIE DE GLANZMANN
Z. MEHSSANI, M. EL KHORASSANI, A. KILI, L.
HESSISSEN, M. EL KABABRI, M. KHATTAB.
Titres
Auteurs
AMELIORER LA QUALITE DES SOINS PAR
L'INTRODUCTION DES KITS PREETABLIS AU
SERVICE D'HEMATOLOGIE-ONCOLOGIE
PEDIATRIQUE A RABAT, MAROC
P. DLIA, M. MESKINI, M. EL KABABRI, A KILI, L.
HESSISSEN, M. EL KHORASSANI, N. OTMANI,
M. KHATTAB
L’EXPÉRIENCE DE L’AUTOGREFFE VÉCUE PAR
L’ENFANT. ÉTUDE APPROFONDIE D’UN CAS
A. ZIANI, M. EL KABABRI, A KILI, L. HESSISSEN,
M. EL KHORASSANI, N. OTMANI, M. KHATTAB
LE RÔLE DE LA KINÉSITHÉRAPIE AUPRÈS DU
PATIENT HÉMOPHILE.A PROPOS DE 30 CAS
S. EL YAMANI, M. EL KABABRI, A KILI, L.
HESSISSEN, M. EL KHORASSANI, N. OTMANI,
M. KHATTAB
TÉMOIGNAGES DES ÉLÈVES DE L’ÉCOLE DU SHOP
C. LAKHLIFI, O. HNICHE, M. EL KABABRI, A
KILI, L. HESSISSEN, M. EL KHORASSANI, N.
OTMANI, M. KHATTAB

4
LEUCEMIES ET LYMPHOMES

5
SYNDROME DE NIJMEGEN COMPLIQUÉ D’UN LYMPHOME DE HODGKIN
S. HAMICH, H. EL KOUARTY, A. KILI, M. EL KABABRI, L. HESSISSEN, M. EL KHORASSANI, M. KHATTAB
Service d’Hématologie et d’Oncologie Pédiatrique - Hôpital d’Enfants - RABAT
INTRODUCTION :
Le syndrome de Nijmegen (Nijmegen breakage syndrom NBS), est une maladie autosomique récessive
rare. Il associe une microcéphalie, une dysmorphie faciale (visage en oiseau), un retard de croissance
avec un risque de complications infectieuses et une évolution vers un cancer tel que des hémopathies
malignes. Ce syndrome semble avoir une distribution mondiale mais l'incidence est plus élevée dans les
populations slaves d'Europe centrale (pologne).
Nous rapportons le cas d’une fille âgée de 6ans suivie un syndrome de Nijmegen diagnostiqué à
l’occasion d’un déficit immunitaire commun variable associé à une dysmorphie faciale. Elle est adressée
au centre d’hémato-oncologie pédiatrique pour prise en charge d’un lymphome de Hodgkin.
OBSEVATION :
Rihab, jeune fille de 6 ans, deuxième d’une fratrie de deux, issue de parents consanguins de premier
degré, ayant comme antécédents un retard psychomoteur, une dysmorphie faciale (avec visage saillant,
grand nez, front fuyant et un petit menton) associée un déficit immunitaire commun variable
diagnostiqué depuis 2 ans à l’occasion de broncho-pneumopathies à répétition. le dosage pondéral des
Immunoglobulines a montré une diminution des IgG (4,96 g/l) et des IgA (<0,255 g/l). La patiente a
présenté 4 mois avant son admission des adénopathies sus-claviculaires bilatérales augmentant
progressivement de taille. la TDM cervico- thoraco- abdominale montre de multiples adénopathies
médiastino-hilaires et sus clavicualires, des adénopathies caeliomésentériques. Le bilan phtisiologique
étant négatif. la biopsie ganglionnaire était en faveur d’un lymphome de Hodgkin à cellularité mixte. Le
PET scanner a objectivé une atteinte médiastino-hilaire, coeliomésentérique et hilaire splénique
associée à un hypermétabolisme parenchymateux pulmonaire gauche et splénique en foyers. la BOM a
montré une moelle de richesse respectée sans caractère tumoral. La patiente reçoit une chimiothérapie
adaptée associant cyclophosphamide, vincristine et prédnisone associée à des perfusions
d’Immunoglobulines tous les 15jours. La tolérance est bonne. La rémission n‘a pas encore été évaluée.
CONCLUSION :
Le syndrome de Nijmegen est de pronostic réservé, les tumeurs étant la cause majeure de décès. La
survenue d’un cancer sur ce terrain, en l’occurrence un lymphome de Hodgkin, pose d’énormes
problèmes thérapeutiques vu la mauvaise tolérance de la chimiothérapie et l’hypersensibilité à la
radiothérapie.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
1
/
38
100%