consentement eclaire du patient devant beneficier

FICHES D’INFORMATION AUX MALADES
Volume I
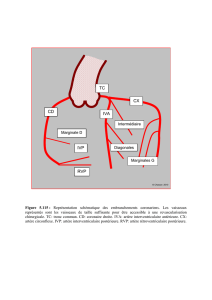
1. ANEVRISME DE L’AORTE ABDOMINALE
2. ANGIOPLASTIE ILIAQUE
3. CHIRURGIE CAROTIDIENNE
4. INFORMATION PREOPERATOIRE PONTAGE FEMORO-POPLITE
5. INFORMATION CONCERNANT LES PATIENTS AVANT
REVASCULARISATION RENALE
6. SYMPATHECTOMIE LOMBAIRE
7. CHIRURGIE DES VARICES DES MEMBRES INFERIEURS
8. INFORMATION AVANT ABORD POUR EPURATION EXTRA-RENALE

2
1.ANEVRISME DE L’AORTE ABDOMINALE
Madame, Monsieur,
Les examens ont permis de mettre en évidence une dilatation importante de l’aorte
abdominale (anévrisme) qui nécessite une intervention chirurgicale. Afin de prendre une
décision en toute connaissance de cause, vous devez être informé(e) des risques encourus et
des suites normalement prévisibles de l’intervention. Le Chirurgien et le Médecin
Anesthésiste vous rencontreront en consultation préopératoire et vous expliqueront le
déroulement de cette intervention. Cette fiche vous aidera à vous préparer à l’intervention.
QUE DEVEZ-VOUS SAVOIR SUR CETTE MALADIE ?
L’anévrisme de l’aorte abdominale est une maladie de la paroi artérielle, responsable d’une
augmentation progressive du diamètre et d’une fragilité de la paroi, qui survient
essentiellement à partir de la soixantaine. Jusqu’au début des années 80, on considérait que
ces anévrismes étaient essentiellement liés au développement de l’athérosclérose et donc en
rapport avec les facteurs de risque cardio-vasculaire (tabac, hypertension artérielle,
cholestérol...). Des données récentes témoignent du rôle de facteurs génétiques qui
précipiteraient l’évolution de cette maladie. Malgré l’existence de formes familiales, le
marqueur génétique n’a pas encore été localisé.
Les anévrismes de l’aorte étant le plus souvent asymptomatiques, le diagnostic peut être fait
dans plusieurs circonstances :
- Fortuitement au cours d’un examen clinique (masse abdominale battante) ou radiologique
(échographie, scanner) réalisé pour une autre pathologie.
- Au cours du bilan d’une artérite des membres inférieurs ou chez les sujets à haut risque.
- A l’occasion d’une complication aiguë (embolie, rupture +++).
EXISTE T ’ IL UNE ALTERNATIVE AU TRAITEMENT CHIRURGICAL ?
La place du traitement médical est restreinte. La correction des facteurs de risque cardio-
vasculaire est nécessaire (arrêt du tabac, règles hygiéno-diététiques). Certaines équipes ont
proposé, de façon empirique, l’utilisation de traitement médical (bêtabloquant) afin de ralentir
l’évolution des anévrismes. L’efficacité de ce traitement n’est pas démontrée.
Le taux moyen de croissance des anévrismes est estimé à environ 10 % par an. L’extrême
gravité de la rupture (80 % de mortalité) justifie le traitement chirurgical des anévrismes
dont le diamètre est supérieur à 5 cm.
QUELLES SONT LES MODALITES DE L’INTERVENTION CHIRURGICALE ?
L’intervention est toujours précédée d’un bilan morphologique de l’anévrisme par un scanner
abdominal et une artériographie. La consultation avec le médecin anesthésiste permet
également de déterminer d’éventuelles explorations cardiaques (échographie, scintigraphie,
coronarographie) ou respiratoires à réaliser avant l’intervention.
L’intervention est pratiquée sous anesthésie générale. Le principe de base de l’intervention
consiste à exclure la poche anévrismale de la circulation sanguine.
Le traitement classique ou « mise à plat - greffe » date des années 60. Il comporte
l’ouverture de l’abdomen et l’implantation d’une prothèse tubulaire ou bifurquée en polyester
(Dacron) à la place de la zone anévrismale. Ce pontage prothétique peut être prolongé sur les
artères iliaques ou fémorales en fonction de l’extension de l’anévrisme. Cette intervention
nécessite un bon état général et l’absence de pathologie grave (cardiaque +++). La durée
d’hospitalisation varie de 8 à 15 jours, dont 24h minimum, en unité de Soins Intensifs.
Le traitement endovasculaire, plus récent, consiste à introduire par les artères fémorales,
une prothèse comprimée dans une gaine. Cette endoprothèse est déployée sous contrôle
radiologique dans l’aorte abdominale afin de couvrir la totalité de l’anévrisme. La durée
moyenne de l’hospitalisation est de 5 jours.

3
QUELS SONT LES ACCIDENTS ET INCIDENTS POSSIBLES AU COURS DE
L‘INTERVENTION ?
En dépit de tout le soin apporté, il peut se produire au cours de l’intervention, dans de rares
cas, des incidents qui sont pour la plupart aussitôt identifiés et traités. Il peut s’agir :
- Plaies des vaisseaux de voisinage (veine cave inférieure, veines iliaques), responsables
d’hémorragies importantes. Elles peuvent nécessiter une transfusion de produits sanguins.
- La conversion chirurgicale (chirurgie classique) en cas d’endoprothèse (0-15 %), est
proposée, soit en cas d’impossibilité de « monter » l’endoprothèse, soit en cas de rupture
artérielle. Elle devient de plus en plus rare avec l’amélioration du matériel et le respect
d’indications strictes.
- Accidents d’anesthésie : ils sont exceptionnels. Une information spécifique vous sera
délivrée au cours de la consultation préopératoire.
QUELLES COMPLICATIONS PEUVENT SURVENIR APRES L’INTERVENTION ?
- Hémorragie : elle survient essentiellement dans les 48 premières heures et peut rendre
indispensable une transfusion et une réintervention chirurgicale rapide.
- Ischémie aiguë et embolies artérielles sont la conséquence de l’obstruction du pontage ou de
la mobilisation du dépôt de caillots situés dans la poche anévrismale. Dans les cas extrêmes,
cela peut aboutir à une amputation de tout ou une partie des membres inférieurs.
- Insuffisance rénale aiguë, le plus souvent conséquence de complications multiples
(hémorragie, ischémie), elle peut nécessiter le recours, le plus souvent provisoire, à
l’hémodialyse (rein artificiel). Il s’agit parfois de l’aggravation d’une insuffisance rénale
préexistante.
- Insuffisance respiratoire aiguë, en rapport avec la décompensation d’une atteinte
respiratoire antérieure (bronchite chronique) ou avec la survenue d’une complication
infectieuse (pneumopathie, surinfection bronchique). Elle peut prolonger la durée de la
ventilation assistée et donc le séjour en Réanimation.
- Infarctus intestinal, le plus souvent localisé à la partie terminale du colon gauche,
vascularisée par l’artère mésentérique inférieure. Ce risque est minimisé par le respect d’une
tactique chirurgicale rigoureuse.
- Complications cardiaques, dominées par le risque d’infarctus du myocarde. Ces complications
justifient la réalisation d’un bilan préopératoire (échographie, scintigraphie, coronarographie)
à la recherche d’une atteinte coronarienne sévère, qui devrait être traitée avant la chirurgie
aortique.
- Phlébite et embolie pulmonaire : le risque est faible, prévenu par la prescription
systématique d’un traitement anticoagulant.
- La mortalité globale varie de 3 à 7 % pour la chirurgie classique, dans les publications
internationales.
A distance, les résultats de la chirurgie classique sont bons. Des problèmes de fragilité de la
paroi abdominale (éventration), de troubles sexuels (éjaculation rétrograde) et d’évolutivité
de la pathologie anévrismale peuvent survenir et justifient une surveillance régulière de tous
les opérés.
Dans l’état actuel des connaissances, en raison de l’incertitude sur le devenir à long terme des
endoprothèses aortiques, un suivi régulier (3 mois, tous les six mois) est impératif. Le risque
essentiel est représenté par la persistance ou l’apparition de « fuites » (5 – 40 %) en rapport
avec une mauvaise étanchéité de la prothèse ou avec la persistance d’artères alimentant
l’anévrisme (lombaires, mésentérique). Ces fuites doivent être dépistées et traitées car elles
risquent de contribuer à l’évolutivité de l’anévrisme (rupture).

4
Au cours d’un entretien avec le Docteur .........................................., je reconnais avoir reçu des
informations claires et détaillées sur la nature et le déroulement de l’intervention chirurgicale
programmée. J’ai été prévenu des risques particuliers et des complications possibles de cette
intervention.
Nom : Date :
Prénom : Signature :

5
2. ANGIOPLASTIE ILIAQUE
Madame, Monsieur,
Les examens ont montré un rétrécissement important de votre artère iliaque qui nécessite
une intervention chirurgicale. Afin de prendre une décision en toute connaissance de cause,
vous devez être informé des risques encourus et des suites normalement prévisibles de
l’intervention. Le chirurgien et le médecin anesthésiste vous rencontreront en consultation
préopératoire et vous expliqueront le déroulement de cette intervention. Cette fiche vous
aidera à vous préparer à l’intervention.
A QUOI SERT L’ARTERE ILIAQUE ?
L’artère iliaque est l’artère nourricière principale du membre inférieur. Elle se situe
profondément, au niveau de l’abdomen, sous l’ombilic, juste devant les os du bassin. Elle se
prolonge par l’artère fémorale au niveau du pli de l’aine.
Dans la majorité des cas, lorsqu’une artère se sténose (rétrécit), progressivement le réseau
de suppléance se développe et assure une oxygénation normale du membre. Au cours d’un
effort (marche, course), les besoins musculaires augmentent et nécessitent un apport sanguin
supplémentaire qui ne peut être fourni lorsque l’artère est rétrécie.
QUELLE LESION EST A L’ORIGINE DU RETRECISSEMENT DE L’ARTERE ILIAQUE ?
La maladie athéromateuse est à l’origine de la majorité des lésions artérielles. La plaque
athéromateuse consiste en une accumulation dans la paroi de l’artère de lipides (graisses), de
glucides (sucres), de tissus fibreux et de dépôts calcaires. Cette plaque peut se compliquer en
se fracturant à l’intérieur de l’artère ce qui peut entraîner soit une embolie soit une
thrombose de l’artère. Ces plaques athéromateuses se développent préférentiellement au
niveau des bifurcations en raison des turbulences du flux sanguin. La maladie athéromateuse
est favorisée par les facteurs de risque cardio-vasculaire : tabac, hypertension artérielle,
anomalies lipidiques (cholestérol), diabètes.
COMMENT SE TRADUIT UNE STENOSE ILIAQUE ?
La sténose iliaque peut être asymptomatique et découverte au cours d’un examen médical
systématique par votre médecin généraliste ou par un médecin spécialiste (angiologue,
cardiologue).
Les manifestations cliniques (artérite) sont liées au degré de rétrécissement de l’artère et
sont classées en deux stades de gravité croissante :
- Douleurs d’effort : Douleur à type de crampe ou de sensation de fatigue de certains groupes
musculaires (fesse, cuisse, mollet), déclenchée par l’exercice physique et disparaissant au
repos. Cette douleur survient à la marche, jamais au repos ou à la station debout. Il peut
également s’agir de sensation de serrement, de torsion, de brûlures ou un simple
engourdissement du membre. La distance parcourue avant la survenue de la douleur
(périmètre de marche) peut varier de moins de quelques mètres à plus de 500 mètres et
constitue un bon indice de sévérité de la maladie.
- Douleurs de repos : Il s’agit de douleurs nocturnes intenses, souvent intolérables, siégeant au
niveau des extrémités (orteils, pieds) qui sont froides. Ces douleurs obligent le patient à
laisser pendre la jambe hors du lit et cèdent alors très progressivement. Elles traduisent un
degré plus avancé de la maladie et imposent un avis médical urgent avant la survenue d’ulcères
ou de gangrène.
Dans de rares cas, la sténose iliaque peut être diagnostiquée au cours du bilan de troubles
sexuels (difficultés d’érection).
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
1
/
27
100%