L`APPAREIL URINAIRE

HISTOLOGIE : APPAREIL URINAIRE PCEM2
1
L’APPAREIL URINAIRE
Il possède une origine et des structures communes avec l’appareil génital.
Pour tous les êtres vivants il est nécessaire de maintenir la constance des paramètres
physico-chimiques du milieu interne ou homéostasie, le rein y participe.
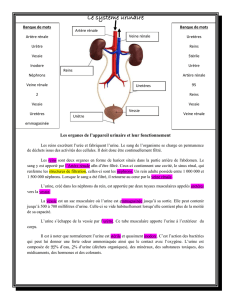
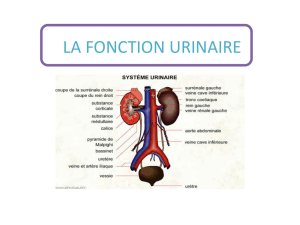
L’appareil urinaire comprend les reins, les uretères, la vessie et l’urètre. Sa fonction
principale est d’assurer la production d’urine (reins), son stockage et son élimination (urètre
et vessie).
LE REIN
I - ANATOMIE
Il s’agit d’un organe pair rétro péritonéal situé entre T12 et L2. Le rein droit est plus bas
que le gauche du fait de la masse du foie lors du développement embryonnaire qui va gêner
son ascension.
Chaque rein pèse entre 125 et 150g. Ils ont une forme de haricot de 6cm de large, 12cm
de haut, 3cm de profondeur. La partie concave porte le nom de hile rénal, à son niveau va
pénétrer l’artère rénale et sortir la veine rénale et les voies excrétrices. Chez l’adulte la surface
est parfaitement lisse, elle est bosselée chez le fœtus et le nouveau-né.
Ils sécrètent :
o l’urine : permet l’élimination de l’eau et des métabolites en excès dans
l’organisme.
o la rénine (hormone)
o l’érythropoïétine (EPO)
II – ORGANISATION HISTOLOGIQUE
Le parenchyme rénal est disposé autour des premiers segments des voies excrétrices
représentés par les calices et le bassinet, il a un aspect hétérogène.
En périphérie on trouve une capsule conjonctive lisse chez l’adulte pour un rein
normal. Lors de l’autopsie on enlève cette capsule, cette décapsulation est facile pour un rein
sain, la capsule est adhérente quand il y a eu une lésion.
Sous la capsule on distingue deux territoires différents séparés par une ligne passant
par la base des pyramides :
o Le cortex rénal qui est lui-même subdivisé en deux régions :
le cortex corticis, fin et sous capsulaire
le labyrinthe, plus large
o La médullaire du rein, hétérogène dans sa composition :
les pyramides de Malpighi (6 à 9 par rein). Leurs sommets étroits font
saillies dans les petits calices. On trouve de nombreux orifices qui
constituent l’aréa cribrosa (aire trouée). La base regarde vers l’extérieur et
est surmontée de petites pyramides : les pyramides de Ferrein. On en
dénombre 500 par pyramide de Malpighi. A cet endroit le tissu rénal a un
aspect strié du fait des structures tubulaires et de la vascularisation à
disposition longitudinale.

HISTOLOGIE : APPAREIL URINAIRE PCEM2
2
les colonnes de BERTIN : ce sont des zones de parenchyme entre les
pyramides ayant le même aspect que le labyrinthe.
On définit deux éléments :
o Le lobe rénal : territoire de parenchyme rénal défini par deux lignes qui passent
par le centre des colonnes de Bertin jusqu’à la capsule.
o Le lobule rénal : zone de parenchyme centrée sur une pyramide de Ferrein.
A – ORGANISATION DU PARENCHYME
Un tube urinaire est une structure formée d’un néphron et d’un canal collecteur. Ces
deux structures ont une origine embryologique différente :
o Le néphron provient du blastème rénal (mésonéphros)
o Le canal collecteur provient du canal de Wolff (diverticule urétéral)
Ces tubes urinaires sont isolés les uns des autres par un tissu conjonctif interstitiel très
peu abondant, très richement vascularisé : il permet de nombreux échanges entre le néphron et
le sang.
1 – LE NEPHRON
Le nombre définitif de néphrons par rein à la naissance est de un million par rein.
Le néphron va s’ouvrir dans un canal collecteur (d’origine Wolffienne) qui forme le
canal urinaire. Le canal collecteur est commun à plusieurs néphrons.
Il comprend plusieurs parties :
o Le corpuscule de Malpighi : il correspond à l’appareil de filtration. A cet endroit
le sang va être filtré et donner l’urine primitive qui va cheminer dans les tubules
et être modifiée : ces réajustements s’effectuent grâce à des échanges avant
d’arriver au canal collecteur.
o Un long canal subdivisé en trois régions différentes :
Le tubule proximal : situé entre le corpuscule de Malpighi et le
rétrécissement de diamètre. Dimensions : diamètre de 50 à 60 μm,
longueur 14 mm. On le divise en deux :
o Tubule contourné proximal
o Tubule rectiligne proximal ou branche descendante large de
Henlé
La anse grêle de Henlé : elle a une forme d’épingle à cheveux avec une
portion descendante et une portion ascendante. Diamètre : 15 μm. Il
existe des néphrons avec une anse grêle excessivement courte
simplement représentée par la branche descendante de Henlé. On
envisage des néphrons longs ou courts. Il existe d’autres caractères
distinctifs : ex : position du corpuscule de Malpighi par rapport à la
surface du rein (plus proche de la capsule quand néphron court).
Le tubule distal avec deux portions :
o Rectiligne
o Contournée. Au niveau de chaque néphron la portion contournée
du tubule distal vient quasiment au contact du corpuscule de
Malpighi au niveau de son pôle vasculaire (zone où pénètre
l’artère). Diamètre : 35μm. Les structures histologiques des
portions contournées et rectilignes sont identiques.
2 – LE TUBE COLLECTEUR

HISTOLOGIE : APPAREIL URINAIRE PCEM2
3
Les néphrons se jettent dans le tube de Bellini de diamètre compris entre 100 et 200
μm. Ce diamètre augmente au fur et à mesure qu’on se rapproche de l’aréa cribrosa où il
s’ouvre.
3 – LE TISSU INTERSTITIEL
Le tissu interstitiel est plus abondant dans la région médullaire et est estimé à 20% du
parenchyme rénal (5% dans la corticale). On trouve énormément de capillaires sanguins qui
jouent un rôle essentiel dans les échanges.
4 – REPARTITION
Les corpuscule de Malpighi sont retrouvés dans tous les néphrons : dans les
labyrinthes du cortex et dans et les colonnes de Bertin.
Remarque : il ne pas confondre zone et substance corticale ou médullaire. Les colonnes de
Bertin sont des structures médullaires de substance corticale.
Toutes les portions contournées du néphron sont retrouvées dans tout le cortex (cortex
corticis, labyrinthe, colonnes de Bertin).
Toutes les portions rectilignes du néphron et du canal collecteur (tubule rectiligne
proximal, anse ascendante et descendante de Henlé, tubule rectiligne distal, canaux
collecteurs) sont retrouvés dans la région des pyramides (de Malpighi et de Ferrein) ; c’est ce
qui donne l’aspect strié, en corrélation avec les vaisseaux sanguins.
B – LE NEPHRON
1 – CORPUSCULE DE MALPIGHI
Il s’agit d’une petite sphère qui comprend 3 éléments constitutifs :
- la capsule de Bowman
- le glomérule vasculaire
- l’appareil juxtaglomérulaire
- Le glomérule vasculaire
c.f. schéma p 7-8
On a ouvert un des feuillets (pariétal, le plus périphérique) de la capsule de Bowman.
On observe alors une petite cavité : la chambre urinaire. Cette cavité présente des digitations
tapissées par un deuxième feuillet (viscéral, le plus interne). Entre les deux feuillets, on trouve
la chambre urinaire.
Les digitations représente le glomérule vasculaire.
On distingue deux pôles au corpuscule de Malpighi :
- le pôle vasculaire : le tube contourné distal se dispose entre l’artériole
efférente et l’artériole afférente. L’afférente se divise en 4 à 6 branches. A
partir de ces branches naissent des capillaires glomérulaires qui sont repris
par l’artériole efférente. Ce système est appelé système admirable.
Au sein de la chambre urinaire, les capillaires s’enroulent autour d’axes
conjonctifs : les axes mésangiaux constituant des armatures : on assiste
donc à l’émanation de l’appareil juxtaglomérulaire.
Les capillaires glomérulaires sont revêtus par un feuillet : le feuillet viscéral
de la capsule de Bowman.
- le pôle urinaire : la chambre urinaire contient le produit de la filtration du
sang : l’urine primitive.
c.f. schéma p 9-10

HISTOLOGIE : APPAREIL URINAIRE PCEM2
4
La membrane basale est de type continu.
Les capillaires s’enroulent autour de tigelles mésangiales qui servent de supports.
Remarque :
Mesangiale : meso (tissu conjonctif et vasculaire) + angio (vaisseaux)
Les capillaires glomérulaires sont fenêtrés, ont un diamètre de 6 à 8 µm et ont la
particularité d’avoir un endothélium muni de pores de diamètre compris entre 50 et 100 nm,
appelés puits de filtration. Ils sont très nombreux : l’ensemble représente 1/3 de la surface
totale des cellules endothéliales.
La membrane basale est de type continu.
Les puits de filtration expliquent une discontinuité dans le film endothélial.
Ces capillaires s’enroulent autour des axes mésangiaux. Ces formations sont revêtues
par un revêtement épithélial très particulier formé par les plus grosses cellules que l’on va
rencontrer dans le glomérule vasculaire qui sont des cellules qui constituent le feuillet viscéral
de la capsule de Bowman et qui portent le nom de podocytes.
La membrane basale qui sépare le capillaire sanguin du revêtement épithélial
particulier que constitue le feuillet viscéral de la capsule de Bowman est commune au deux
structures. C’est à travers cette membrane basale que va s’effectuer la filtration glomérulaire.
c.f. schéma p 11-12
La longueur des capillaires glomérulaires pour les deux reins chez l’homme est de 50
km environ.
Les cellules mésangiales sont des cellules conjonctives mésenchymateuses qui ont une
forme étoilée. Certaines de ces cellules émettent des prolongements cytoplasmiques soit sous
la cellule endothéliale soit dans la lumière même du capillaire sanguin.
Ces cellules mésenchymateuses communiquent entre elles par des gap jonctions. Elles
ont des fonctions de phagocytose et joue un rôle important dans la pathologie comme les
glomérulopathies dans lesquelles il n’y a plus de phagocytose des complexes immuns qui vont
venir gêner la fonction de filtration.
- La capsule de Bowman
Elle possède deux feuillets qui sont excessivement différents dans leur structure
histologique.
Le feuillet pariétal est plaqué à la périphérie du corpuscule de Malpighi. Il est
constitué d’un épithélium pavimenteux simple. Au niveau du pôle urinaire, il va s’arrêter ; à
côté de lui on va trouver les néphrocytes (cellules épithéliales) qui vont constituer le tubule
proximal. En revanche au pôle vasculaire, le feuillet va se retourner et se poursuivre par le
deuxième feuillet.
Le feuillet viscéral est radicalement différent du feuillet pariétal, il est formé par des
cellules particulières correspondant aux podocytes qui sont les cellules les plus volumineuses
que l’on va pouvoir observer au niveau du corpuscule de Malpighi. Ces podocytes ont un
corps cellulaire avec un noyau et des prolongements cytoplasmiques qui deviennent de plus
en plus fins en s’éloignant du corps cellulaire.
On décrit ainsi trois sortes de prolongements : les plus gros sont les proces major et le plus
petits sont les proces minors ou pédicèles (les intermédiaires ne sont pas qualifiés).
Ces cellules reposent sur la membrane basale par les extrémités de leurs proces minor ce qui
veut dire qu’entre la membrane basale sur laquelle Elles reposent et le cytoplasme soit du

HISTOLOGIE : APPAREIL URINAIRE PCEM2
5
corps cellulaire soit des autres proces, il va y avoir des espaces qui correspondent à ce que
l’on appelle des fentes de filtration qui mesurent de 20 à 25 nm.
Il a été décrit également dans ces fentes de filtration des membranes visibles en microscopie
électronique qui portent le nom de diaphragme de fente d’épaisseur comprise entre 4 et 6 nm ;
leur fonctionnement permet de réguler les phénomènes de filtration glomérulaire.
Les proces sont aussi qualifiés en fonction de leur taille de 1er, 2ème ou 3ème ordre en fonction
de leur taille.
Les podocytes voisins s’emmêlent les proces minor : c’est ce que l’on appelle l’interdigitation
des proces minor.
Ce qui sépare l’urine primitive et le sang :
- la membrane basale continue commune aux cellules endothéliales et
viscérales (podocytes).
- d’un côté le cytoplasme endothéliale
- de l’autre côté le cytoplasme du podocyte
Il existe au niveau de la surface du podocyte et de la cellule endothéliale un glycolemme riche
en sialoprotéines qui porte le nom de podocalyxine qui est chargée négativement comme la
membrane basale, le tout intervenant dans la filtration.
Il s’agit d’un exemple de barrière sélective.
Histophysiologie
Cette filtration glomérulaire est un phénomène passif. Cette barrière est un filtre perméable à
l’eau, aux électrolytes et aux protéines dont le poids moléculaire est inférieur à 60 kDa
(rectifier dans le poly).
Le rôle de la cellule mésangiale est à la fois de structure mais aussi contractile et module ainsi
le débit sanguin des capillaires glomérulaires. Ces cellules ont aussi un rôle de phagocytose.
2 – LE TUBULE PROXIMAL
c.f. p 13-14
Il existe deux portions : rectiligne et contournée. Les différentes portions sont situées
dans des territoires différents : les portions rectilignes sont toujours situées dans les pyramides
de Malpighie et de Ferrein alors que les portions contournées se situent dans la corticale ou
dans les colonnes de Bertin. Les deux régions ont la même structure histologique.
Schéma B : section transversale d’un tubule proximal.
Un tubule proximal mesure 14 à 15 mm de long (un néphron mesure 2 à 5 cm de
long), a un diamètre de 50 à 60 µm.
Il est formé par 5 à 6 néphrocytes.
Schéma C :
Le néphrocyte repose sur une membrane basale qui le sépare de nombreux capillaires
sanguins appelés capillaires péritubullaires, qui conditionnent la fonction des tubules.
Le pôle apical des néphrocytes présente au microscope optique un aspect flou. La
microscopie électronique révèle la présence de très nombreuses microvillosités (bordure en
brosse) dont la fonction est d’augmenter la surface d’échange.
A la partie supérieure des pôles latéraux on observe des complexes jonctionnels de
type desmosomes et surtout de type jonctions serrées qui ont pour fonction de forcer le
passage par le cytoplasme. Sous ces complexes jonctionnels sont décris des espaces appelés
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%