IFSI Douai

IFSI Douai Promotion 2006-2009
Soins Infirmiers 1ère année 2006-2007
Mme JOOS Equipe 1ère année
Module de soins infirmier en Maternité-gynecologie
NOM : LEMAY
PRENOM : FRANCIS
-I- Appareil génital masculin
Le Testicule :
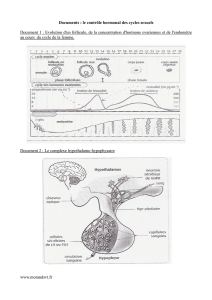
Les testicules sont deux organes pairs ovoïdes de 5cm de long sur 3cm de large et 2,5cm
d'épaisseur ; chaque testicule est logé dans une poche revêtue de peau appelée scrotum*; la
cavité scrotale communique avec la cavité abdominale par le canal inguinal; le testicule,
coiffé par l'épididyme, est suspendu dans le sac scrotal par le cordon spermatique qui contient
le canal déférent, des vaisseaux sanguins et lymphatiques, et des fibres nerveuses ortho et
parasympathiques; il est fixé à la base du scrotum par le ligament scrotal.
Les testicules assurent deux rôles essentiels : la formation des gamètes masculins ou
spermatozoïdes, fonction assimilée à une fonction exocrine, et la sécrétion d'hormones
stéroïdes (androgènes, essentiellement la testostérone), fonction endocrine.
Cet appareil a deux principales fonctions:
Fonction exocrine: fabrication des spermatozoïdes et du liquide spermatique.
Fonction endocrine: fabrication des hormones androgènes: la testostérone.
Ce sont deux glandes ovoïdes situées à la racine des cuisses pesant environ 20 g de 5 cm de
long. Ils sont situés dans les bourses qui forment le scrotum. Chaque testicule a trois
tuniques qui vont de l'intérieur vers l'extérieur.
La tunique interne: c'est une membrane séreuse (la vaginale). Elle provient du péritoine
abdominal. Elle est formée par deux feuillets: un feuillet viscéral (contre le testicule) et un
feuillet pariétal (appliqué contre la tunique moyenne). Entre ces deux feuillets on observe
une cavité virtuelle (cavité vaginale). On peut voir une hydrocèle (liquide pathologique
entre les deux feuillets) ou une hématocèle (présence de sang entre les deux feuillets).
La tunique moyenne: Fibreuse, elle recouvre le feuillet pariétal.
La tunique externe: Constituée par la peau, elle est fine, pigmentée. Elle contient des poils
et des glandes sébacées.

* la migration du testicule* dans le scrotum a lieu vers le 7ème mois de la vie intra-utérine;
lors de cette migration, le testicule entraine avec lui un repli du péritoine, la tunique vaginale
appelée plus couramment la vaginale; on distingue une séreuse vaginale pariétale et une
séreuse vaginale viscérale ou albuginée; entre les deux séreuses, un espace mince contient un
liquide lubrifiant permettant une certaine mobilité du testicule à l'intérieur du scrotum
Epididyme
Composé de l’ampoule différentielle qui reçoit les spermatozoïdes

Vésicule séminal
Réservoir de liquide séminal qui sert a diluer la bouillie spermatique.
Canal déférent + Vaisseau + nerf = Cordon spermatique
Il se termine au niveau de la prostate et aboutit au niveau de l’ampoule différentielle
(épididyme) où sont stockés les spermatozoïdes.
Conduit éjaculateur (ou canal éjaculateur) deux canaux courts de 2cm dans l’épaisseur de la
prostate, il résulte de la fusion de l’extrémité des canaux défférents et du vésicule séminal et
débouche dans l’urètre.
Vésicule séminale
Canal
déférent
Epididyme
Conduit éjaculateur
Canaux déférents
Vésicule séminale
U
R
E
T
R
E
Canal éjaculateur
Urètre qui chemine
l’urine et le sperme
Elle traverse la verge et se
termine par le méat utéral.
Prostate
Epididyme

Prostate : Glande fibroMusculoGlandulaire (5 lobes) situé au dessous de la vessie au
niveau de la synphyse pubienne. C’est une glande exocrine qui réagit à la testostéronne. Elle
sécrète un liquide présent dans le liquide séminal qui contribue à la mobilité des
spermatozoïdes. Liquide alcalin réduisant l’acidité du vagin, spermicide.
PROSTATE
Testostérone
Liquide
alcalin

-II- Appareil génital Féminin
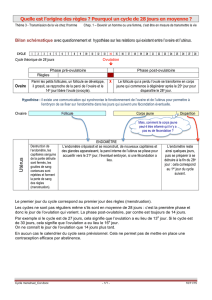
Culs de sac de Douglas
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
1
/
25
100%