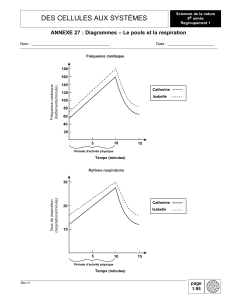
La santé publique

Santé publique : Isabelle Gentilhomme
26/05/2017 Ecole de puéricultrice
L’éducation pour la santé
Les concepts et représentations
PLAN
La santé et la maladie
La santé publique
La santé communautaire
La promotion de la santé
La prévention
Les concepts de santé et de maladie
Professionnels et usagers des soins de santé ont chacun leurs représentations de la maladie et de la
santé.
Ces représentations sont souvent différentes voire contradictoires.
Il est essentiel que le soignant décode les représentations de la maladie de son patient pour améliorer
la compliance de celui-ci au diagnostic et au traitement.
Important de reconnaître le « façonnement » par des représentations "savantes" mais essentiel de
prêter une oreille attentive aux savoirs profanes, qui peuvent contribuer à une meilleure prise en
charge du patient et de la maladie.
Le concept de santé
La santé est un concept neutre que chacun est appelé à définir.
Quelles représentations avons –nous ?
Finalité : s’entendre sur une définition collective de la santé.
Moyen : donner 5 mots évoquant le mieux possible votre définition de la santé.
Définitions
OMS (1946) définition de la santé comme étant : « Un état complet de bien-être physique, mental
et social, qui ne consiste pas seulement en l'absence de maladie ou d'infirmité"… »
Autres définitions *…
La santé holistique : La santé doit être envisagée dans une vision globale de l'être humain considéré
comme un tout en osmose avec son environnement. (Cf. le concept du Yin et du Yang, on soigne une
personne malade et pas seulement un organe). Du grec holos : tout, entier, complet.
La santé holistique est simplement une approche globale à la santé (ou à la maladie) qui prend soin de
l’être humain sous toutes ses facettes.
Le but : la santé de l’individu et de la population, qui doivent se rendre acteurs pour l’atteindre; pour prendre
soin du corps, l’information reste le meilleur outil.
Le concept de santé peut être défini comme : un ensemble d’équilibres portant sur : une alimentation
saine, un environnement sain et un équilibre psycho émotionnel sain
La santé serait donc :
la possibilité de bien et de mal être
une organisation du système social
un processus dynamique dans l’espace et le temps
impliquant une dimension politique
incluant les individus et les groupes
des normes, valeurs, cultures, connaissances, représentations et un imaginaire social.

Santé publique : Isabelle Gentilhomme
26/05/2017 Ecole de puéricultrice
MODELE MEDICAL / MODELE EDUCATIONNEL
L'objet principal : la maladie
Traitement individuel.
Conception dualiste du corps et de l'esprit.
Patient passif.
Intervention
L'objet principal : la santé
Prévention des maladies et promotion de la santé =la
priorité
La maladie = composante psychologique ET physique
Soignant =personne ressource
Patient actif
Le concept de maladie
Définie par le Larousse comme étant " l'altération de la santé, des fonctions des êtres vivants".
Concept a évolué en fonction des cultures, des religions (punition divine), des époques…
La maladie
L’enjeu du processus d’adaptation psychosociale à la maladie est de se sentir suffisamment en vie
pour pouvoir mener une vie normale…
la compliance : finalité de la relation éducative et enjeu pour les soignants = pas de sens en tant que
tel pour les patients…
M.Toombs (1993), «ce qui importe le plus au patient, ce sont les effets que sa maladie va avoir sur sa
vie de tous les jours».
Tendances nouvelles:
Approche psychosomatique
Approche écologique
Approche anthropologique
Émergence des médecines dites parallèles : acupuncture, homéopathie, ostéopathie, phytothérapie,
naturopathie, radiesthésie…
La Charte de Ljubljana, (adoptée par les États membres européens de l'OMS le 19
juin 1996)
Elle envisage la réforme des systèmes de santé en Europe.
Elle est centrée sur le principe selon lequel les systèmes de santé ont avant tout pour objectif d'améliorer l'état
de santé et la qualité de vie des individus.
Écologie de la santé = tout ce qui contribue à l’état naturel de l’être humain dans toutes ses dimensions.
Principes fondamentaux de la charte
Un élément moteur : les valeurs fondamentales (dignité, équité, solidarité, éthique professionnelle)
Un objectif : la santé
Un acteur : l’individu
Un pôle de convergence: la qualité
Un mode de financement viable
Un élément fondamental : les soins de santé primaires*
La santé publique
Historique et textes législatifs
Au Moyen-âge : prise en charge des malades par un système d'assistance réalisé par les paroisses (Hôtel
Dieu).
Dès le 18ème siècle, mais surtout au 19ème, développement de l'hygiène et prévention des maladies
épidémiques.
1902 : Charte de l'hygiène publique : hygiéniste, populationnelle et préventive…
o Réglementation et organisation sanitaire au niveau départemental (dispensaires AT tuberculeux et
vénérien) et communal.
o Ce texte rend obligatoire la vaccination contre la variole, la déclaration des maladies infectieuses, la
désinfection des locaux, la surveillance des sources d'eau potable.
o Aide Médicale Gratuite.
o Aide aux vieillards et infirmes.

Santé publique : Isabelle Gentilhomme
26/05/2017 Ecole de puéricultrice
1945 : naissance de la Sécurité Sociale.
Première partie du 20ème siècle = préoccupations sociales et sanitaires.
o Hygiène alimentaire.
o Hygiène des lieux de travail et prisons.
o Prophylaxie des maladies infectieuses
Début des années 80 : nouveau virage.
o Les pays industrialisés traversent une série de crises sanitaires : épidémie de sida, la crise de la vache
folle…
o Problématiques jugées disparues ou ayant perdu leur acuité resurgissent : tuberculose, résistance aux
ATB, persistance des infections nosocomiales, lutte contre les dépendances…
o Prise de conscience de l’impact des facteurs environnementaux sur la santé.
o Parallèlement, poids croissant des dépenses de santé oblige les pouvoirs publics à redéfinir des
priorités de santé.
o Nécessité de développer une politique de santé publique moderne et performante en matière de
prévention et d’éducation pour la santé
La loi du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé (création du
réseau de santé) complète le dispositif en matière de prévention (réduire les risques éventuels pour la santé,
améliorer les conditions de vie, réduire les inégalités sociales et territoriales de santé) et d’éducation pour la
santé (création de l’INPES, établissement public, pour exercer une fonction d’expertise et assurer le
développement de l’EPS)
Loi relative à la politique de santé publique du 9 août 2004.
Cette loi définit des objectifs nationaux de santé publique exprimés en résultats sur l’état de santé de la
population:
o Elle définit des plans et des programmes nationaux, des orientations stratégiques dans des domaines
jugés prioritaires.
o Elle donne les instruments d’action.
o Elle organise le partenariat des acteurs du réseau de la santé (région=niveau optimal du partenariat).
o Elle permet l’évaluation des actions menées
Les principes
Le principe de connaissance (=meilleures réponses aux besoins)
Le principe de réduction des inégalités (= connaître les déterminants responsables des inégalités de
santé et lutter contre)
Le principe de parité et de protection de la jeunesse (spécificités de santé hommes/femmes et santé
des nourrissons, enfants, ado.)
Le principe de précocité (prévention)
Le principe d’efficacité économique (ressources nécessaires)
Le principe d’intersectorialité (interventions de tous les acteurs concernés)
Le principe de concertation (entre prof. de santé, acteurs éco. et milieu associatif)
Le principe d’évaluation (des actions menées//aux résultats attendus)
Concrètement…
Identification des problèmes de santé et leur importance
Analyse des connaissances disponibles
Définition d’objectifs
Actions
Evaluation
Définition de la santé publique
Ensemble de connaissances et de techniques spécifiques, propres à préserver, à améliorer, à
promouvoir la santé, à prévenir et combattre les maladies par une action collective concertée.
Discipline autonome qui s'occupe de la santé globale des populations sous tous ces aspects : curatif,
préventif, éducatif et social.

Santé publique : Isabelle Gentilhomme
26/05/2017 Ecole de puéricultrice
Introduit les dimensions d'organisations administrative, politique et économique.
Les acteurs de santé publique
L’État*
Elabore les lois précisant les orientations prioritaires*
Répartit le budget (dépenses de santé)
Organise la prévention (niveau national et européen)
Les collectivités territoriales
Le département
Chargé de l’action sociale et protection de la famille
Élabore un règlement (salubrité, conditions de vie….)
Finance certaines actions sur fonds propres
Exerce des activités en matière de vaccination, de lutte contre la tuberculose, la lèpre, le sida et les infections
sexuellement transmissibles.
La commune
Peut exercer la responsabilité de la politique de résorption de l’insalubrité dans l’habitat
Idem que département en matière de politique sanitaire
Santé publique: les acteurs
Les professionnels de santé:
Formés
Permettent l’accès aux services rendus
Les différentes institutions (CPAM, CRAM, CNAM…).
Les associations
(Comité d'Éducation pour la Santé, INPES, ligue nationale contre le cancer, les comités de lutte contre le
tabac…)
Les assurances privées et les mutuelles.
Les objectifs
Réduire les mortalité et morbidité évitables et augmenter l'espérance de vie.
Réduire les incapacités évitables et ainsi améliorer la qualité de vie des personnes en situation de
handicap.
Réduire les inégalités face à la santé et prendre en compte dans leur globalité les déterminants de
santé.
Les actions
P
Pl
la
an
ni
if
fi
ic
ca
at
ti
io
on
n
s
sa
an
ni
it
ta
ai
ir
re
e
*
*
P
Pr
ré
év
ve
en
nt
ti
io
on
n
*
*
E
Ed
du
uc
ca
at
ti
io
on
n
p
po
ou
ur
r
l
la
a
s
sa
an
nt
té
é *
*
P
Pr
ro
om
mo
ot
ti
io
on
n
d
de
e
l
la
a
s
sa
an
nt
té
é
*
*
S
Sa
an
nt
té
é
p
pu
ub
bl
li
iq
qu
ue
e

Santé publique : Isabelle Gentilhomme
26/05/2017 Ecole de puéricultrice
Planification sanitaire* (qui détermine les besoins à partir de l'épidémiologie): obligation de
formation continue pour les professionnels de santé, ...
La prévention : consultations de prévention de pré-ado. en classe de 5ème, prévention et gestion des
crises sanitaires…
La promotion de la santé : santé au travail et santé environnementale …
L'éducation pour la santé : éducation nutritionnelle, lutte contre l’obésité…
Prévention, éducation et promotion de la santé ?
o Utilisation de ces termes : parfois un peu imprécise…
o Essayer de les clarifier est utile :
o Pour mieux communiquer
o Pour mieux agir
o Deux niveaux distincts :
o Celui du cadre d’intervention
o Celui des méthodes d’intervention : (dont fait partie) l’éducation pour la santé.
Les champs d’actions
Cinq plans nationaux sont prévus pour la période 2004-2008 concernant :
La lutte contre le cancer
La lutte contre la violence, les comportements à risques et les conduites addictives
La santé et l’environnement
La qualité de vie des personnes atteintes de maladies chroniques
La prise en charge des maladies rares.
Les enjeux
Santé = préoccupation première des citoyens, des élus, des pouvoirs publics.
Etat de santé des Français : 2 paradoxes :
o En France : l’espérance de vie est une des meilleures au monde, mais la plus faible en Europe pour les
moins de 65 ans. Ces morts prématurées sont presque toutes évitables car liées à des comportements
individuels ou collectifs modifiables.
o Ensemble des soins en partie accessibles à la majorité mais toujours inégalités de santé liées aux
conditions sociales, géographiques ou aux handicaps.
Progrès médicaux,
vieillissement de la population,
croissance des dépenses de santé,
crises de sécurité sanitaire,
défis de la bioéthique,
renforcement des droits des malades et des usagers...
Nécessité de corriger le système de santé:
o Cesser d’opposer soins et prévention : un même acte médical = à la fois visée curative et
préventive.
o Développer l’organisation de la prévention en fonction des différents groupes de population (les
cibler, les rassembler et les organiser en un système cohérent)
o Renforcer l’approche collective qui prend en compte l’ensemble des déterminants de santé.
Prendre en compte l’ensemble des déterminants de santé :
pour adapter au mieux demande de soins et activités des professionnels, les pouvoirs publics doivent
intervenir sur l’environnement :
Physique : lutte contre la pollution, amélioration des infrastructures routières, des conditions d’habitat…
Professionnel : amélioration des conditions de travail…
Social : en favorisant l’adoption de comportements souhaitables par et pour l’individu et la collectivité.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%