IFSI 2014 fonction cardiovasculaire1

Fonction
cardiovasculaire

REFERENTIEL :
●
Connaître le schéma d'organisation du système circulatoire
●
Connaître la structure des parois veineuse, artérielle et capillaire.
●
Connaître l'anatomie et l'histologie cardiaque
●
Définir le cycle cardiaque
●
Connaître la physiologie de la diastole
●
Connaître la physiologie de la systole
●
Mettre en lien la pression artérielle avec la physiologie cardiaque
●
Connaître les moyens de contrôle de la pression artérielle.

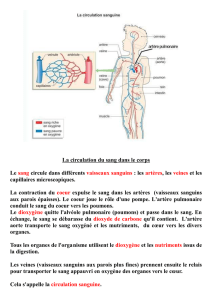
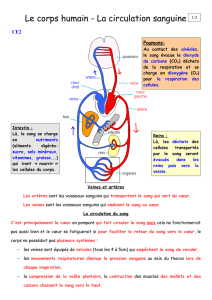
L'appareil cardiovasculaire est constitué :
Du système circulatoire et du système lymphatique.

Le système circulatoire est composé :
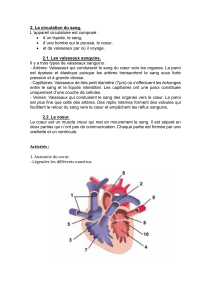
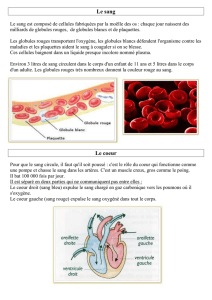
1) Coeur
2) vaisseaux sanguins

Le coeur pompe et fait circuler le sang dans deux systèmes :
La circulation pulmonaire
ou petite circulation
La circulation systémique
ou grande circulation
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
1
/
57
100%