Imagerie des syndromes canalaires du nerf tibial et de ses branches

Imagerie des syndromes canalaires du nerf tibial
et de ses branches à la cheville et au pied
Tibial nerve entrapment syndromes at the ankle and foot level:
imaging assessment
Xavier Demondion
a,b,*
, Nathalie Boutry
a
, Régis Bry
b
, Chadi Khalil
a
, Matthieu Jaspart
a,b
,
Anne Cotten
a
a
Service de radiologie ostéoarticulaire, hôpital R.-Salengro, CHRU de Lille, 59000 Lille, France
b
Laboratoire d’anatomie, faculté de médecine de Lille, France
Reçu le 15 octobre 2006 ; accepté le 2 février 2007
Disponible sur internet le 23 mars 2007
Mots clés : Nerf tibial ; Syndrome canalaire ; Pied ; Cheville ; IRM ; Échographie ; Anatomie
Keywords: Tibial nerve; Entrapment; Foot; Ankle; Anatomy; MRI; Sonography
1. Introduction
Le nerf tibial est la branche terminale médiale du nerf scia-
tique. C’est un nerf mixte constitué de fibres nerveuses prove-
nant des nerfs lombaires L4, L5, et sacrés S1, S2 et S3.
Le nerf tibial suit d’abord l’axe médian de la fosse poplitée
puis, à la jambe, il descend médialement pour traverser succes-
sivement la région rétromalléolaire médiale et la région du tun-
nel tarsien. Il se divise classiquement dans le tunnel tarsien en
deux branches terminales qui vont rejoindre la plante du pied :
le nerf plantaire médial et le nerf plantaire latéral.
Ainsi depuis l’extrémité distale de la jambe jusqu’au pied, le
nerf tibial et ses branches de division traversent des tunnels
ostéofibreux et des compartiments anatomiques étroits. Si le
rôle princeps de ces tunnels et compartiments anatomiques est
de protéger ces nerfs ainsi que les vaisseaux qui les accompa-
gnent, un certain nombre de processus pathologiques (tumo-
raux, inflammatoires, traumatiques) et de variations anatomi-
ques peuvent entraîner une compression de ces derniers au
niveau de la cheville et du pied. La compression de ces nerfs
peut être à l’origine d’une symptomatologie clinique invali-
dante. Outre le traitement de la cause, des infiltrations in situ
peuvent soulager transitoirement ou définitivement les patients.
La mise en évidence d’un syndrome canalaire en imagerie
repose avant tout sur la bonne connaissance des rapports ana-
tomiques entre les structures nerveuses et leur environnement.
2. Région rétromalléolaire médiale
Au tiers distal de la jambe, le nerf tibial devient relativement
superficiel, situé entre le muscle long fléchisseur de l’hallux
médialement, le tendon du muscle long fléchisseur des orteils
en avant et le fascia crural en arrière. Le nerf est alors
accompagné médialement, au sein de ce compartiment par
l’artère tibiale et ses deux veines (Figs. 1–3).
À ce niveau, le nerf tibial peut être comprimé par un muscle
surnuméraire, comme un muscle soléaire accessoire ou un
muscle long fléchisseur accessoire des orteils (Fig. 4). La
recherche de telles variations musculaires est au mieux réalisée
par l’IRM ou l’échographie.
3. Tunnel tarsien
Après son passage dans la région rétromalléolaire médiale,
le nerf tibial change de direction, il se dirige vers l’avant et le
http://france.elsevier.com/direct/REVRHU/
Revue du Rhumatisme 74 (2007) 409–414
*
Auteur correspondant.
Adresse e-mail : [email protected] (X. Demondion).
1169-8330/$ - see front matter © 2007 Elsevier Masson SAS. Tous droits réservés.
doi:10.1016/j.rhum.2007.02.002

bas pour s’engager dans le tunnel tarsien où il se divise classi-
quement en ses deux branches terminales (Figs. 1,5,6). Le tun-
nel tarsien est un canal ostéofibromusculaire inextensible. Il
présente un toit, constitué à sa partie haute par le rétinaculum
des fléchisseurs et à sa partie basse par le muscle abducteur de
l’hallux, et un plancher osseux constitué par la face postéromé-
diale du talus, le sustentaculum tali et la face médiale du cal-
canéus. Il comporte ainsi deux étages, l’un supérieur tibiota-
laire et l’autre inférieur talocalcanéen [1].
Dans ce tunnel transitent donc le nerf tibial ainsi que classi-
quement la partie initiale des nerfs plantaires médial et latéral,
l’artère et les veines tibiales postérieures ainsi que les tendons
des muscles long fléchisseur de l’hallux, long fléchisseur des
orteils et tibial postérieur. Le tendon du muscle long fléchisseur
de l’hallux est situé latéralement au nerf tibial ou à la partie
initiale de ses branches de division. Les tendons des muscles
tibial postérieur et long fléchisseur des orteils situés au-dessus
des structures nerveuses (Figs. 1,5,6). Nous soulignerons le fait
que le nerf calcanéen médial, principale branche collatérale du
nerf tibial, dont l’origine habituelle est la région retromalléo-
laire médiale, peut parfois naître dans le tunnel tarsien.
Le syndrome du tunnel tarsien correspond à une neuropathie
par compression ou étirement du nerf tibial ou de ses branches
dans ce tunnel. Les patients présentent une hypoesthésie, des
dysesthésies, des paresthésies ou des douleurs de type neuro-
gène dans le territoire des nerfs concernés. Ces symptômes,
accrus par l’activité physique, sont calmés par le repos et la
surélévation du pied. Ils peuvent être reproduits par l’éversion
et la dorsiflexion de la cheville [2]. La percussion de la face
médiale du calcanéus en arrière de la malléole médiale pro-
voque une décharge électrique dans le territoire nerveux
concerné (signe de Tinel positif) [3]. Les signes moteurs sont
très exceptionnels. Un électromyogramme confirmera la souf-
france nerveuse dans au moins 85 % des cas.
Tout syndrome de masse au sein du tunnel tarsien peut être
àl’origine d’un syndrome du tunnel tarsien [3,4]. Ces syndro-
mes de masse peuvent être représentés par : des varicosités ou
thrombophlébites [5], un kyste mucoïde (Fig. 7), une tumeur
nerveuse ou autre masse des parties molles, une ténosynovite
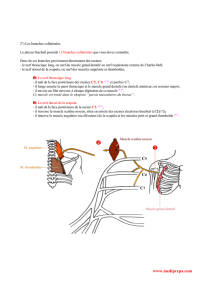
Fig. 1. Schémas anatomiques de la face médiale de la cheville (a) et de la
plante du pied (b) mettant en évidence le trajet et les rapports du nerf tibial et de
ses branches.
Flèche sinueuse : nerf tibial ; flèche courbe rouge : artère tibiale postérieure ;
tête de flèche jaune : nerf calcanéen médial ; flèche : nerf plantaire médial ;
flèche courbe noire : nerf plantaire latéral ; tête de flèche : nerf calcanéen
inférieur ; TP : tendon du muscle tibial postérieur ; LFO : tendon du muscle
long fléchisseur des orteils ; LFH : tendon du muscle long fléchisseur de
l’hallux ; ret : rétinaculum des muscles fléchisseurs ; AH : muscle abducteur de
l’hallux ; CP : muscle carré plantaire ; AV : muscle abducteur du petit orteil.
Fig. 2. Dissection de la face médiale de la cheville mettant en évidence le nerf
tibial (flèche), l’artère tibiale et les veines tibiales au sein du tunnel tarsien
(flèche courbe), après résection du rétinaculum des muscles fléchisseurs.
NPL : nerf plantaire latéral ; NPM : nerf plantaire médial ; NCM : nerf
calcanéen médial ; NCI : nerf calcanéen inférieur.
X. Demondion et al. / Revue du Rhumatisme 74 (2007) 409–414410

des tendons des muscles fléchisseurs [3,4], un muscle acces-
soire ou son tendon terminal (long fléchisseur accessoire des
orteils, soléaire accessoire, péronéocalcanéen interne) [6,7],
une hypertrophie du rétinaculum des fléchisseurs, une l’hyper-
trophie du muscle abducteur de l’hallux ou encore une synos-
tose talocalcanéenne (Fig. 8)[8] ou une hypertrophie du sus-
tentaculum tali [9].
Les traumatismes et leurs séquelles, en particulier les frac-
tures déplacées de l’extrémité distale du tibia, des tubercules
postérieurs du talus ou du calcanéus peuvent entraîner un éti-
rement du nerf et être, par conséquent, à l’origine d’un syn-
drome du tunnel tarsien.
En dehors des séquelles osseuses post-traumatiques,
l’exploration radiologique d’un syndrome du tunnel tarsien
repose sur l’échographie ou l’IRM. Il importe d’identifier un
épaississement fusiforme du nerf, une augmentation de sa vas-
cularisation, une image d’addition susceptible de comprimer le
nerf, ou encore un épaississement du rétinaculum des fléchis-
seurs [10].
Fig. 3. Coupes anatomiques (a) et IRM (b) axiales de la cheville, mettant en
évidence au niveau de la région rétromalléolaire médiale le nerf tibial (flèche) et
l’artère tibiale (tête de flèche) entre, en avant les tendons des muscles tibial
postérieur (TP) et long fléchisseur des orteils (LFO), et en arrière le tendon du
muscle long fléchisseur de l’hallux (LFH).
Fig. 4. Coupe IRM axiale de la cheville mettant en évidence un muscle
fléchisseur accessoire des orteils (flèche courbe) situé en arrière du nerf tibial
(flèche) dans la région rétromalléolaire médiale.
Fig. 5. Coupes anatomiques (a) et IRM (b) axiales de la cheville, mettant en
évidence au niveau du tunnel tarsien le nerf plantaire médial (NPM) et le nerf
plantaire latéral (NPL).
TP : tendon du muscle tibial postérieur ; LFO : tendon du muscle long
fléchisseur des orteils ; LFH : tendon du muscle long fléchisseur de l’hallux.
X. Demondion et al. / Revue du Rhumatisme 74 (2007) 409–414 411

4. Plante du pied
À la plante du pied, les compressions nerveuses peuvent
concerner le nerf plantaire médial, le nerf calcanéen inférieur
qui est la première branche collatérale du nerf plantaire latéral,
et le nerf calcanéen médial.
4.1. Nerf plantaire médial
Le nerf plantaire médial, plus volumineux que le nerf plan-
taire latéral, se sépare classiquement de ce dernier à angle aigu.
Il se dirige vers la plante du pied en s’insinuant entre la face
médiale du calcanéus et le muscle abducteur de l’hallux. Arrivé
à la plante du pied, accompagné de l’artère plantaire médiale,
le nerf se place dans l’interstice longitudinal situé entre le mus-
cle abducteur de l’hallux et le muscle court fléchisseur des
orteils, à la face superficielle des tendons du muscle long flé-
chisseur des orteils. Le nerf se divise en ses branches termina-
les à la base des métatarsiens. Le nerf plantaire médial peut être
comprimé de façon chronique et répétée chez le sportif prati-
quant la course à pied (jogger’s foot) au niveau de la plante du
Fig. 6. Coupes anatomiques (a) et IRM (b) frontales de la cheville, mettant en
évidence au niveau du tunnel tarsien le nerf plantaire médial (NPM) et le nerf
plantaire latéral (NPL).
TP : tendon du muscle tibial postérieur ; LFO : tendon du muscle long
fléchisseur des orteils ; LFH : tendon du muscle long fléchisseur de l’hallux.
Fig. 7. Coupe IRM axiale en pondération T2 avec saturation du signal de la
graisse (a) et coupe échographique axiale (b) mettant en évidence un kyste
mucoïde (flèche courbe) à l’origine d’une compression du nerf tibial (flèche).
Fig. 8. Coupe scanographique frontale, en constantes osseuses montrant une
synostose talocalcanéenne (étoile). (Image reproduite avec autorisation d’après
la référence [11]).
X. Demondion et al. / Revue du Rhumatisme 74 (2007) 409–414412

pied. Ces phénomènes compressifs surviennent essentiellement
lors d’un valgus excessif de l’arrière pied ou lors d’une prona-
tion excessive, en particulier lors de la course ou du port de
talons hauts. Le nerf plantaire médial peut également être com-
primé au contact d’une ténosynovite ou d’un kyste mucoïde
[10,11]. Les patients présentent des douleurs de la face plan-
taire des premiers et seconds orteils.
4.2. Nerf calcanéen inférieur (neuropathie de Baxter)
Ce nerf est la première branche collatérale du nerf plan-
taire latéral (Fig. 1,2,9). Ce nerf est dévolu à l’innervation du
muscle abducteur du cinquième orteil. On décrit trois por-
tions à son trajet depuis son origine jusqu’à sa terminaison.
La première est une portion verticale où, le nerf se dirige en
avant et latéralement, cheminant dans un canal limité média-
lement par le muscle abducteur de l’hallux et latéralement
par le muscle carré plantaire et la face médiale du calcanéus.
La deuxième portion correspond à son changement de direc-
tion où il devient horizontal et se dirige latéralement pour se
positionner entre le muscle abducteur de l’hallux et la partie
inférieure de la face médiale du calcanéus en passant en
avant du processus médial du calcanéus. La troisième por-
tion du nerf est une portion où le nerf se dirige horizontale-
ment en avant et latéralement en s’insinuant entre le liga-
ment plantaire long et le muscle court fléchisseur des
orteils. C’est au niveau de cette troisième portion que le nerf
peut être lésé alors qu’il se situe à proximité de l’insertion de
l’aponévrose plantaire. Les étiologies sont : une enthésopa-
thie ou une fasciite plantaire (15–20 % des cas), notamment
lorsqu’il existe une réaction œdémateuse importante des par-
ties molles adjacentes, une épine calcanéenne qui, selon
Baxter [9,12,13], pourrait entraîner une compression ner-
veuse, ou encore un syndrome de masse (thrombophlébite
ou varicosités accompagnant le nerf, tumeur des parties mol-
les, muscle accessoire, bursite). L’existence d’un pied-plat
représente le principal facteur anatomique favorisant les
compressions nerveuses. Un signe indirect de la neuropathie
du nerf calcanéen inférieur en IRM est l’amyotrophie grais-
seuse isolée du muscle abducteur du petit orteil [14].La
compression de ce nerf concernerait 15 à 20 % des jeunes
athlètes présentant une talalgie chronique, mais elle peut
également s’observer chez des sujets non sportifs.
4.3. Nerf calcanéen médial
Il s’agit de la principale branche collatérale du nerf tibial
à la cheville (Fig. 1). Son origine se situe en amont du tunnel
tarsien ou en son sein. Ce nerf longe initialement le bord
médial du tendon calcanéen, puis il se divise en une branche
postérieure sensitive pour la partie postéromédiale du talon
et en une ou plusieurs branches antérieures sensitives lon-
geant la face médiale du calcanéus et se terminant dans le
coussinet graisseux du tiers postérieur du pied qu’elle(s)
innerve(nt) [11].
Des microtraumatismes répétés du coussinet adipeux calca-
néen lors de la course à pied par exemple, ou une atrophie grais-
seuse, en particulier après une perte de poids rapide ou chez le
diabétique, peuvent entraîner une neuropathie calcanéenne
médiale [15]. La place de l’imagerie dans cette exploration reste
encore incertaine en raison d’un manque de résolution suffisante
pour objectiver ces fines branches nerveuses.
5. Conclusion
La recherche en imagerie des syndromes canalaires du nerf
tibial et de ses branches à la cheville et au pied repose avant
tout sur une bonne connaissance de l’anatomie topographique.
En l’absence de cause osseuse évidente sur les radiographies stan-
dard, l’IRM fournit actuellement, grâce à son excellente résolu-
tion en contraste et à ses possibilités de caractérisation tissulaire,
certainement le meilleur outil diagnostic. En effet, elle permet de
rechercher, non seulement les différentes causes de compression
nerveuse, mais également les modifications morphologiques et de
signal du nerf lui-même.
L’échographie représente une alternative à l’IRM dans l’explo-
ration de première intention des syndromes canalaires étant donné
sa plus grande accessibilité. Toutefois, cet examen reste un exa-
men opérateur dépendant.
Références
[1] Sarrafian SK. Anatomy of the foot and ankle. Philadelphia: Lippincott Com-
pany; 1993.
Fig. 9. Coupes sagittales anatomiques (a) et IRM (b) en pondération T1 mettant en
évidence le paquet vasculonerveux calcanéen inférieur (zone cerclée) lors de son
passage entre le calcanéus (C) et le muscle court fléchisseur des orteils (CFO).
X. Demondion et al. / Revue du Rhumatisme 74 (2007) 409–414 413
 6
6
1
/
6
100%