Impact d`un programme de prévention globale des infections

Infections nosocomiales:
beaucoup de recommandations…
2004
2004
2008

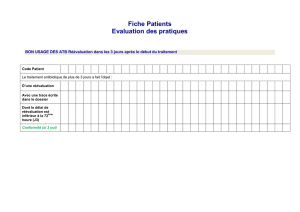
Exemple d'évolution des taux
d’incidence
dans l'inter-région Sud-Est
17,8 17,2 16,8 17,8 17,54 17,26 16,88 15,68
17,44
7,3 6,2 6,4 7 7 7,21 5,98 5,69 5,17
4,3 4,3 3,8 3,2 3,44 3,61 3,55 3,7 3,74
14,6 13,7
11,7 10,9 10,26 9,82 9,06 8,14 8,36
0
2
4
6
8
10
12
14
16
18
20
1996 1997 1998 1999 2000 2001 2002 2003 2004
PNE
CVC
BAC
URI
Résultats REA SUD-EST 2004
REA-RAISINREA-RAISIN

Evolution 2004-2007
Taux d'incidence / 1000 j d'exposition
REA-RAISINREA-RAISIN

Les recommandations sont peu
suivies par les médecins
• Enquête auprès de 110 médecins «leaders
d’opinion» dans 22 pays
• 33 pratiques destinées à prévenir les PAV
• Non adhésion moyenne à 37%
• Raisons principales invoquées:
• Désaccord d’interprétation des essais cliniques (35%)
• Ressources nécessaires non disponibles (31%)
• Coûts (17%)
Rello, Chest, 2002

Mais aussi par les infirmières…
• Enquête auprès de 110 infirmières
• 19 pratiques destinées à prévenir les PAV
• Non adhésion moyenne à 22%
• Raisons principales invoquées:
• Ressources nécessaires non disponibles (37%)
• Désaccord d’interprétation des essais cliniques (8%)
• Inconfort du patient (8%)
• Crainte d’effets adverses (6%)
• Coûts (3%) Ricart, Crit Care Med, 2003
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
1
/
35
100%