Système nerveux central : rappels

Page 1 sur 27
UE10 – Système neurosensoriel
Dr Taha
Date : 17/01/2017 Plage horaire : 14H-17H
Promo : DFGSM3 Enseignant : Dr Saïd TAHA
Ronéistes : OMARJEE Mohammad
RADJABALY Kayyum
Système nerveux central : rappels
I. Rappels
II. Organisation générale du système nerveux
1. Le système nerveux central
2. Le système nerveux périphérique
3. Le système nerveux autonome ou végétatif
A. SN Sympathique
B. SN Parasympathique
III. Elements d’embryologie
IV. Les enveloppes du système nerveux
1. L’os A. La voute crânienne
B. La base du crâne
C. Le rachis
2. Les méninges
A. La dure-mère
B. L’arachnoïde
C. La pie mère
D. Les citernes
E. Les espaces
3. Le LCR
A. Généralités
B. La production du LCR
C. La circulation du LCR
D. La résorption du LCR
4. La faux du cerveau
5. La tente du cervelet
6. La vascularisation
A. Le groupe postéro-supérieur
B. Le groupe antéro-supérieur
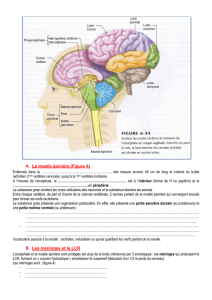
V. La moelle épinière ou spinale
1. Configuration externe
A. Les Sillons
B. Les racines
C. Les plexus
2. Segment médullaire
3. Configuration interne
A. La substance blanche
B. La substance grise
4. Vascularisation artérielle

Page 2 sur 27
Dans un souci de lisibilité, tous les schémas du cours ne figurent pas sur cette ronéo. Il est par contre très
intéressant d’aller y jeter un œil, pour faciliter la compréhension.
I. Rappels
Commençons par quelques rappels anatomiques :
Crânial : supérieur, vers le haut
Caudal : inférieur, vers le bas
Distal : très au bout, éloigné du tronc
Proximal : très proche du tronc
Ventral : antérieur, vers lavant
Dorsal : postérieur, vers l’arrière
En dehors : s’éloigne de l’axe de référence
En dedans : se rapproche de l’axe de référence
Afférent : de l’extérieur vers le centre de référence
Efférent : part du centre, vers une structure périphérique
Coupe sagittale : passe par le milieu de l’origine, parallèle à la structure interpariétale
Coupe frontale : perpendiculaire à son axe frontal, d’avant en arrière, parallèle à la suture coronale
Coupe axiale : plan de l’orbite, horizontale
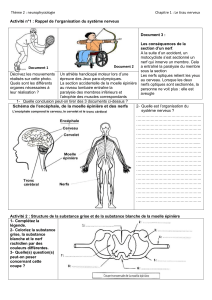
II. Organisation générale du système nerveux
On peut diviser le système nerveux en trois subdivisions anatomiques : le système nerveux central, le
système nerveux périphérique, et le système nerveux autonome.
1. Le système nerveux central
Le système nerveux central est principalement constitué par 2 structures principales : le cerveau et la moelle
épinière. A eux deux, ils constituent un névraxe, qui est un véritable axe de symétrie du corps.
Voyons plus en détail l’encéphale : il comprend :
Deux hémisphères cérébraux, réunis par les commissures interhémisphériques
Le diencéphale, région médiane, profonde, et impaire, communiquant avec les 2 hémisphères
Le tronc cérébral, réalisant la jonction entre le cerveau et la moelle épinière
Le cervelet, situé en arrière du tronc cérébral
La moelle épinière quant à elle, est un long cordon blanc situé dans le canal rachidien, et donne naissance
aux nerfs rachidiens.
2. Le système nerveux périphérique
Le système nerveux périphérique, qui est constitué des nerfs se détachant du névraxe.
Les nerfs rachidiens sont issus de la moelle épinière. Ils sont destinés au tronc et aux membres.
Les nerfs crâniens sont issus du tronc cérébral. On dénombre ainsi douze nerfs, innervant l’extrémité
céphalique.

Page 3 sur 27
Selon le type d’information qu’ils véhiculent, on fait la distinction suivante :
Les nerfs afférents, sensitifs, véhiculent des informations de la périphérie vers la moelle épinière ou le
tronc cérébral.
Les nerfs efférents, moteurs, véhiculent des informations du névraxe vers les effecteurs.
Il existe également des nerfs mixtes.
Il y’a au sein du SNP le système nerveux somatique : il est associé au contrôle volontaire des mouvements
(via les muscles squelettiques) et la perception des stimulis externes
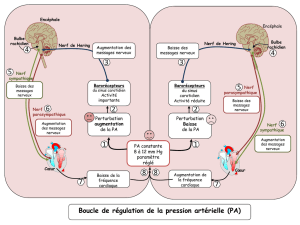
3. Le système nerveux autonome ou végétatif
Le système nerveux autonome est inconscient, indépendant de la volonté. C’est un ensemble de centres et de
nerfs, régulant notamment les viscères, les vaisseaux sanguins, et les glandes, et permettant ainsi la
constance du milieu intérieur (homéostasie). Ses effecteurs et ses récepteurs sont profonds, dans les viscères,
les vaisseaux et les glandes.
Constitué à la fois d’éléments du SNC et du SNP, le SNA peut être divisé en deux composantes antagonistes
et complémentaires, agissant en général simultanément sur les organes cibles :
SN sympathique : il intervient en cas de stress, et permet la survie, la sauvegarde de l’espèce. Il est
consommateur d’énergie. Il est adrénergique.
SN parasympathique : il travaille en situation basale normale (au repos). Il est cholinergique.
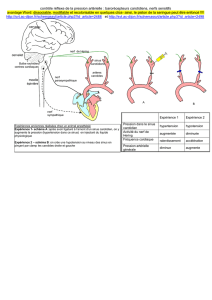
A. SN Sympathique
Les voies nerveuses sympathiques sont constituées de deux neurones successifs : le neurone
préganglionnaire et le neurone post ganglionnaire.

Page 4 sur 27
On observe sur ce schéma :
Les centres nerveux sympathiques, qui sont situés dans la moelle épinière, de D1 à L2 (région
intermédio-latéralis de la substance grise, corne latérale)
Les ganglions paravertébraux, formant le tronc sympathique (chaine latérovertébrale)
Les ganglions prévertébraux (cœliaque, mésentériques, hypogastriques…)
Les organes effecteurs
Le neurone préganglionnaire, situé dans la moelle, envoie son axone vers un ganglion, où il fait synapse
avec le neurone postganglionnaire. L’axone du neurone postganglionnaire (long) quitte ensuite le ganglion
pour innerver les tissus. Le neuromédiateur de la synapse entre le neurone pré et post ganglionnaire est
l’acétylcholine. Le neurone postganglionnaire libère lui de la noradrénaline au niveau des tissus. Voyons en
détail le trajet de ces nerfs :
L’axone du neurone préganglionnaire quitte les centres nerveux sympathiques par la racine antérieure,
emprunte le rameau communiquant blanc, et fait synapse avec le neurone postganglionnaire, soit :
Dans un ganglion du tronc sympathique : au même étage, ou alors à un étage supérieur ou inférieur.
L’axone postganglionnaire peut ensuite emprunter 2 voies différentes :
Il peut quitter immédiatement le ganglion du tronc sympathique et innerver son effecteur. Le
plexus cervical fait par exemple relais dans cette chaine avant de se distribuer aux autres
structures.
Il peut emprunter le rameau communiquant gris pour revenir vers les racines nerveuses, et
innerver l’effecteur.
Dans un ganglion pré vertébral. L’axone du neurone post ganglionnaire quitte ensuite le ganglion, vers
l’organe effecteur.
Il y’a une exception : la médullo-surrénale : cette glande sera directement stimulée par le neurone
préganglionnaire, et donc par l’acétylcholine. Elle libèrera alors de l’adrénaline et de la noradrénaline
directement dans le sang.
B. SN Parasympathique
Les centres nerveux parasympathiques sont dans le tronc cérébral (noyau des nerfs crâniens) et dans la
moelle sacrée. Les neurones partent de la corne latérale, et peuvent être très longs.
Ils peuvent se terminer dans la paroi de l’organe et l’innerver directement, ou alors, faire synapse dans un
ganglion, sur un interneurone court, ce dernier innervant ensuite l’organe effecteur. Contrairement au SN
sympathique où plusieurs neuromédiateurs sont utilisés, le SN parasympathique n’a qu’un seul
neuromédiateur, l’acétylcholine.

Page 5 sur 27
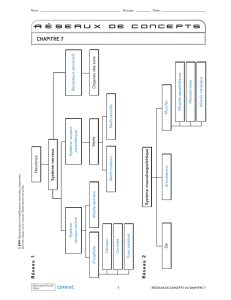
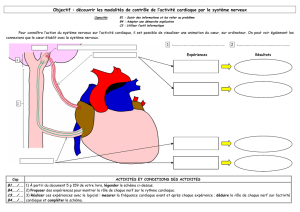
Ci-dessous, un schéma résumant quelque peu l’organisation du système nerveux :
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
1
/
27
100%