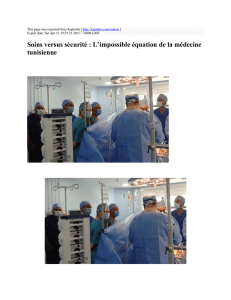
RVI_Poster_f

GE Healthcare
GE imagination at work
I, aVL
V5, V6
V3, V4
V1, V2
II, III, aVF
V4R
I, aVL
V5, V6
V3, V4
V1, V2
II, III, aVF
V4R
I, aVL
V5, V6
V3, V4
V1, V2
II, III, aVF
V4R
ECG de l’atteinte ventriculaire droite
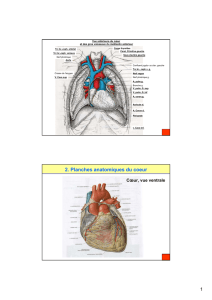
Localisation des vaisseaux coronaires
(1) Comme le traitement de l’infarctus peut
varier avec l’atteinte ventriculaire droite,
il est recommandé d’enregistrer d’autres
dérivations précordiales droites au cours d’un
infarctus inférieur aigu de la paroi ventriculaire
gauche. L’enregistrement systématique de ces
dérivations n’est pas recommandé en l’absence
d’infarctus inférieur aigu. – (Circulation 2007)
(2) Les directives actuelles de l’AHA/ACC
recommandent « d’examiner les patients
présentant un STEMI inférieur et des troubles
hémodynamiques au moyen d’une dérivation
précordiale droite V4R afin de déceler un
sus-décalage de ST et d’une échocardiographie
pour mettre en évidence un infarctus du VD ».
– (Circulation 2004)
(3) L’implication du VD dans un infarctus
inférieur aigu peut s’accompagner de
perturbations hémodynamiques significatives,
dont une diminution du débit cardiaque et
de la pression artérielle systémique. –
(N Engl J Med 1999)
(4) De plus, la mortalité intra-hospitalière de
l’infarctus inférieur aigu est aggravée quand
il se complique d’une atteinte du VD. –
(New Engl J Med 1993)
Vue antérieure
Veine cave
supérieure
Artère
interventri-
culaire
antérieure
Artère
coronaire
droite
Artère marginale
droite
Artère coronaire
gauche
Aorte
Vue postérieure
Veine cave
supérieure
Veines
pulmonaires
Artère
coronaire
droite
Veines
pulmonaires
Artère
circonflexe
Artère
interventriculaire
postérieure
Directives
Directives basées sur l’ECG pour le traitement de l’atteinte ventriculaire droite
Occlusion proximale
de l’artère coronaire
droite
Occlusion distale de
l’artère coronaire
droite
Occlusion de l’artère
circonflexe
Sus-décalage de ST
≥ 1 mm et onde T
positive
Pas de sus-décalage
de ST et onde T
positive
Sous-décalage de ST
≥ 1 mm et onde T
négative
CONSTATATIONS CLINIQUES :
• Chocavecpoumonsclairs
• Sus-décalagedujugulogramme
• SignedeKussmaul
HEMODYNAMIQUE :
• Elévationdelapressionatriale
droite (dépression y)
• Signedelaracinecarréesurle
tracé du VD
ECG :
• Sus-décalagedeSTdansles
dérivations droites
ECHO :
• DépressiondelafonctionduVD
TRAITEMENT :
• MaintenirlapréchargeduVD
• DiminuerlapostchargeduVD
(PA – PCW)
• RétablirlasynchronisationAV
• Soutieninotrope
• Revascularisation
Modifié avec l’autorisation de Wellens. N Engl J Med 1999;340(5):381-3. Copyright © 1999 Massachusetts Medical Society
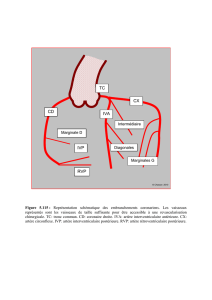
Tronc
pulmonaire
Thrombus de la
coronaire droite
Dérivations ECG concernées
Vue antérieure
Position des 15 électrodes
References:
[1] KligeldP,GettesLS,BaileyJJ,ChildersR,DealBJ,HancockEW,etal.RecommendationsfortheStandardizationandInterpretationoftheElectrocardiogram.PartI:TheElectrocardiogramandIts
Technology. A Scientific Statement From the American Heart Association Electrocardiography and Arrhythmias Committee, Council on Clinical Cardiology; the American College of Cardiology Foundation;
andtheHeartRhythmSociety.EndorsedbytheInternationalSocietyforComputerizedElectrocardiology.Circulation.2007Feb23.
[2] AntmanEM,AnbeDT,ArmstrongPW,BatesER,GreenLA,HandM,etal.ACC/AHAguidelinesforthemanagementofpatientswithST-elevationmyocardialinfarction:areportoftheAmericanCollege
of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee to Revise the 1999 Guidelines for the Management of Patients with Acute Myocardial Infarction). Circulation. 2004
Aug31;110(9):e82-292.
[3] WellensHJ.Thevalueoftherightprecordialleadsoftheelectrocardiogram.NEnglJMed.1999Feb4;340(5):381-3.
[4] ZehenderM,KasperW,KauderE,SchonthalerM,GeibelA,OlschewskiM,etal.Rightventricularinfarctionasanindependentpredictorofprognosisafteracuteinferiormyocardialinfarction.NEnglJ
Med.1993Apr8;328(14):981-8.
Les directives de l’ACC/AHA recommandent « de rechercher des signes d’ischémie ou d’infarctus du VD chez tous les patients présentant un tableau
d’infarctus du myocarde inférieur avec sus-décalage de ST » et que ceux-ci doivent être « évalués dans la dérivation précordiale droite V4R ». (2)
2039385-003-2007.11-V1.0
1
/
1
100%