Anesthésie chez le patient coronarien pour une chirurgie non

Évaluation cardiovasculaire préopératoire
Billy Levasseur MD FRCPC

Contexte
•Chirurgies majeures non-cardiaques: 200 millions d’adultes /an
dans le monde
•1-2 % mortalité à 30 jours
•Évènements cardiovasculaires principale cause de mortalité
/ morbidité
•Lésions cardiaques = grande majorité
•Population vieillissante
•Comorbidités cardiovasculaires et chirurgies non-
cardiaques

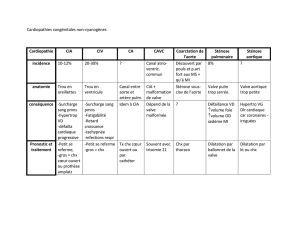
Lésions cardiaques
post chirurgie non-cardiaque
•Phénomène COMMUN: incidence 8%
•Définition:
•lésion myocardique de signification pronostique
•causée par un phénomène ischémique
•qui se produit pendant ou dans les 30 jours après
la chirurgie non-cardiaque

Lésions cardiaques
post chirurgie non-cardiaque
•Risque de mortalité à 30 jours = ~10% (vs 1%)
•1/3 des décès globaux à 30 jrs post-op
•$éjours prolongé$ ~ 11 jrs (95% IC 9-12 jours)5
•84% des patients ne présenteront AUCUN Sx ischémique (DRS,
dyspnée)
•Mortalité et moment du décès proportionnels au degré
d’élévation des troponines
Sans dépistage adéquat: la majorités des lésions cardiaques post
chirurgie non cardiaques passeront inaperçues

Lésions cardiaques
post chirurgie non-cardiaque
•Parmi les patients avec lésion cardiaque post-chirurgie
non-cardiaque:
•87% durant 1er 48 heures
•Sx masqués par analgésie
•Seulement 35% modification à l’ECG**
•inversion onde T (23%)
•Dépression ST (16%)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
1
/
77
100%