ZIKA - CPDP Martinique

ZIKA
et GROSSESSE
Prise en charge des femmes
enceintes en période d’épidémie
Dr Bruno SCHAUB

Le ZIKA
est mal connu
•proportion importante de formes asymptomatiques : 74 à 81 %
•morbidité moins marquée que pour la dengue et le chik
•absence de mortalité directe
•diagnostic clinique difficile surtout lorsque co existent d’autres
arboviroses
•diagnostic biologique difficile
•Diagnostic direct par PCR se heurte à une virémie très courte : J
0 à J5 et une virurie courte : J 0 à J 10
•Diagnostic indirect par recherche des anticorps se heurte à
l’existence de réactions croisées avec le virus de la dengue. La
spécificité est améliorée par la séroneutralisation qui n’est
réalisable que par un seul labo français à Marseille

CAT
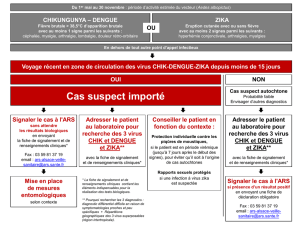
•En cas de suspicion de ZIKA pendant la grossesse
•En cas de ZIKA confirmé
•En cas d’anomalie découverte au suivi échographique
•En cas de FCS ou MFIU

En cas de suspicion
•Examen clinique général et obstétrical
•Eliminer les diagnostics différentiels :
pyélonéphrite …
•Recherche des signes de gravité nécessitant une
éventuelle hospitalisation : fièvre > 39°, troubles
neurologiques, contractions utérines, altération
état général, signes hémorragiques …

En cas de suspicion
•Bilan infectieux!: NFS, PQ, CRP, transaminases, créatinine,
ionogramme, protides, bilirubine, TP, TCK, CPK, ECBU,
prélèvement vaginal (PV), hémocultures avec recherche spécifique
de Listeria Monocytogenes si fièvre > 38°5;
•Recherche des arboviroses!:
•J 1 à J 5 : un tube EDTA bouchon violet
•J 5 à J 7 : un tube EDTA bouchon violet et un tube sec
bouchon rouge
•J 1 à J 10 : urines sur pot stérile
•Si fièvre > 38,5°C sans signe d’orientation!: antibiothérapie après
prélèvements par amoxicilline 3g/j (ou érythromycine IV 1g/-H en
cas d’allergie) ; à arrêter après 48 h si le bilan est en faveur d’une
virose!;
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%