Contribution d`un regard multidisciplinaire à une com

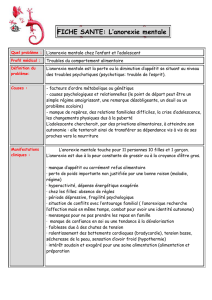
Trouble du comportement alimentaire
de l’enfant et de l’adolescent
Julie Brunelle
Service de Psychiatrie de l’Enfant et de l’Adolescent
Pr. D. Cohen
G.H.U. Pitié-Salpêtrière
Cours IFSI-S509PSYCHOPATH09JB

Sommaire
•Anorexie mentale
•Boulimie
•Troubles des conduites alimentaires du
nourrisson

Anorexie mentale
Introduction
•Trouble psychopathologique multifactoriel avec
conséquences somatiques potentiellement
graves
• Conduite d’addiction ou de dépendance
Addiction : processus par lequel un
comportement permet à la fois de procurer un
plaisir et d’écarter une sensation de malaise
interne (Goodman, 1990)

Anorexie mentale
Epidémiologie
•Jeunes filles +++
9 filles / 1 garçon
•2 pics de survenue
–13-14 ans
–18-20 ans
–plus rarement avant la puberté (8 %)
•Environ 1 % des adolescentes
–fréquence en légère augmentation dans les
populations de race blanche des sociétés
occidentales

Anorexie mentale
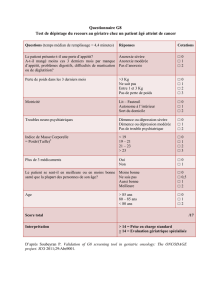
•Repérage précoce (HAS- questionnaire SCOFF-F/DFTCA)
1. Vous faites-vous vomir parce que vous vous sentez mal d’avoir trop
mangé ?
2. Vous inquiétez-vous d’avoir perdu le contrôle de ce que vous
mangez ?
3. Avez-vous récemment perdu plus de 6 kg en 3 mois ?
4. Pensez-vous que vous êtes gros(se) alors que d’autres vous
trouvent trop mince ?
5. Diriez-vous que la nourriture domine votre vie ?
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
1
/
37
100%