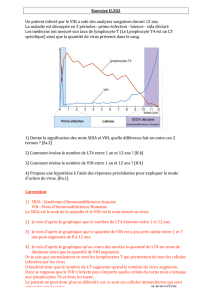
chap 13 : sida et systeme immunitaire

CHAP 15 : SIDA ET SYSTEME IMMUNITAIRE
I/ Le virus du SIDA et ses cellules cibles
Le VIH (virus de l’immunodéficience humaine) est transmis par voie sexuelle, par voie sanguine ou au cours de la
grossesse de la mère à l’enfant.
C’est une pandémie c’est à dire une épidémie qui affecte l’ensemble de la population.
Le VIH appartient à la catégorie des rétrovirus (virus à ARN). Observés en dehors des cellules, les virus apparaissent sous
forme de particules virales de très petites taille, associant acides nucléiques porteurs de gènes et protéines. Ces
particules sont inertes au plan métabolique et ne se multiplient qu’a l’intérieur des cellules : ce sont des parasites
intracellulaires obligatoires.
Structure schématique du VIH
L’entrée du virus dans ces cellules fait suite à la fixation de celui ci à une protéine de leur membrane, la protéine CD4,
par l’intermédiaire d’une autre protéine, la protéine gp120 portée par l’enveloppe du virus. Les macrophages et les LT4
possèdent la protéine CD4 et peuvent DONC abriter le virus. LT4 et macrophages sont donc les cellules cibles du VIH. Les
macrophages et les monocytes jouent le rôle de véritable réservoir, notamment dans les ganglions lymphatiques.
Etapes de l’entrée du VIH dans une cellule cible, le lymphocyte.

II/ La multiplication du VIH dans les cellules cibles
Après entrée du virus dans la cellule hôte, les molécules d’ARN, ainsi que les enzymes virales, dont la transcriptase
inverse, se trouvent alors dans le cytoplasme de la cellule cible. Une enzyme virale, la transcriptase inverse, transcrit
l’ARN viral en ADN dans les cellules infectées. L’ADN est alors intégré au génome de la cellule hôte ; son expression
engendre par transcription de nouvelles molécules d’ARN qui seront traduites en protéines. Les ARN et protéines
s’assemblent ensuite pour former de nouvelles particules virales infectieuses.
Une fois formées, les particules virales quittent la cellule par bourgeonnement, et acquiert au passage leur enveloppe
lipidique. Leur prolifération et leur libération hors de la cellule cible provoquent généralement la mort de celle-ci. Après
libération, les particules virales sont disséminées dans le sang. Leur quantité dans le sang (charge virale) varie selon le
stade de la maladie.
III/ Les différentes phases de la maladie
Evolution de quelques paramètres biologiques à partir du premier jour d'infection par le VIH
La primo-infection
Lors de l’entrée du VIH dans l’organisme on assiste dans un premier temps à une augmentation importante de la charge
virale : le virus se réplique et se dissémine de façon importante. Cette prolifération provoque les symptômes d’une
maladie virale bénigne (grippe) qui passe parfois inaperçus.
La phase asymptomatique
La phase précédente provoque une intense réaction immunitaire de l’hôte, l’organisme produit des anticorps anti-VIH
que l’on pourra déceler. La présence de ces anticorps marque le début de la séropositivité (le sujet étant alors dit
« séropositif » pour le VIH). La période qui la sépare de l’infection initiale est généralement de 2 semaines à trois mois
(d’ou la nécessité d’attendre plusieurs semaines pour un test fiable).
Apparaissent en même temps dans le sang du sujet contaminé des lymphocytes T cytotoxiques (LT8) spécifiques dirigés
contre les cellules infectées par le VIH, par exemple les LT4 qu’ils détruisent.
En détruisant les LT4, les LT8 limitent la prolifération du virus et la charge virale diminue. Leur activité contrôle pendant
un temps la prolifération du virus : c’est la phase asymptomatique de durée variable (1-10 ans)
Cette phase correspond donc à une infection chronique très active limitée en permanence par des réactions
immunitaires importantes, auxquelles le virus finit cependant par échapper.
Le sida : phase symptomatique
L’infection par le VIH se traduit à long terme par une diminution constant des lymphocytes T4 (détruit par les LT8), dont
le nombre devient inférieur à 200 par microlitre (valeur normale 1 200).
Le système immunitaire est alors moins efficace contre toutes les maladies : c’est le début de la phase symptomatique
qui signe le déclenchement de la maladie SIDA. Celui-ci est en effet défini en France par l’apparition de différents signes
cliniques liés au développement de certaines pathologies opportunistes (comme les candidoses bronchiques ou
pulmonaires, le sarcome de Kaposi ou la tuberculose pulmonaire). La charge virale augmente à nouveau dans le sang
jusqu’au décès.

IV/ Détection de la maladie et traitement
Le dépistage repose dans un premier temps sur l’utilisation des tests ELISA basés sur la détection des anticorps anti-VIH.
Des résultats positifs (séropositif pour le VIH) conduisent à effectuer une immuno-empreinte (détection des anticorps
dirigés contre les protéines du virus), seule confirmation reconnue légalement en France. Chez les individus infectés, il
est important de suivre l’évolution de l’infection qui peut être estimée par la mesure de l’ARN viral dans le sang mais
aussi par suivi de la population de LT4 par cytométrie de flux (voir TP).
Les progrès thérapeutiques observés ces dernières années offrent sans doute des perspectives intéressantes mais
limitées du fait de leur coût aux pays développés, et qui ne sauraient de toute façon remplacer la prévention, seule
stratégie réellement efficace aujourd’hui pour enrayer le développement de l’épidémie.
Immuno-empreintes anti-VIH
On fait migrer des protéines du VIH et on
utilise le sérum d’un patient qui contient
ou non des anticorps anti VIH :
Principe du test ELISA
La présence d’anticorps anti-VIH
empêche la fixation des anticorps
marqués : la coloration disparait
1
/
3
100%