TS1 – DEVOIR SURVEILLE DU 10/05/2006

Un virus est un assemblage moléculaire, contenant une information génétique porté par des acides
nucléiques. Il peut pénétrer dans un organisme et, s’insérant dans certaines cellules cibles, provoquer leur mort
en se multipliant. Le VIH par exemple, virus de l’immunodéficience humaine, est à l’origine d’une pathologie,
le SIDA (syndrome d’immunodéficience acquise), qui peut toutefois mettre plusieurs années à apparaître après
la contamination. C’est pourquoi, en cas de risque de contamination, il est recommandé de pratiquer des tests
sanguins. Nous allons essayer d’expliquer les résultats de tels tests chez deux sujets susceptibles d’avoir été
contaminés. Nous chercherons d’abord à comprendre les différences dans les protéines sériques détectées, puis
celles concernant les cellules sanguines des deux sujets.
I. Détection de la production d’anticorps spécifiques : documents 1 et 2
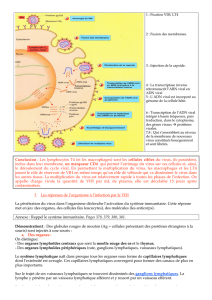
La technique d’analyse de la partie liquide du sang contenant des protéines, le sérum, présentée dans le
document 2, consiste à détecter la présence d’anticorps, protéines effectrices de l’immunité acquise (système
de défense de l’organisme en réponse à l’entrée d’un élément étranger). Produits donc à la suite de l’entrée par
exemple d’un pathogène dans l’organisme, ils ont notamment la capacité de se lier spécifiquement à des
molécules du pathogènes, les antigènes, formant ainsi des complexes immuns antigène-anticorps favorisant
l’élimination du pathogène. Les anticorps recherchés sont ceux qui sont spécifiques des protéines du VIH. Pour
cela, on révèle les complexes formés entre les anticorps du sérum testé et les protéines du VIH préalablement
séparées par électrophorèse (sous l’effet d’un champ électrique). Cela permet de savoir quelles protéines ont été
reconnues par les anticorps.
Dans le cas du patient A, seul un complexe avec une protéine repère est observé. Il n’y a donc pas
d’anticorps anti-VIH dans son sérum. En revanche, le sérum du patient B montre de nombreux complexes avec
des protéines dont certaines peuvent être identifiées grâce au document 1 : il s’agit de protéines de surface du
virus (comme gp120) ou des protéines internes, notamment de la capside (p17 et p24). Beaucoup d’autres
protéines virales ont été complexées mais les documents ne nous permettent pas de connaître davantage leur
fonction. La présence d’anticorps spécifiques de nombreux antigènes du VIH montre donc que l’organisme du
sujet B a développé une réponse immunitaire acquise spécifique au VIH. Il est dit séropositif. Il a donc été
effectivement contaminé par le virus et, même s’il n’en présente pas encore les symptômes, développera la
maladie. Le patient A, qui n’a pas d’anticorps anti-VIH n’a en revanche simplement peut-être pas été en contact
avec le virus. Il est séronégatif.
II. Analyse de la réponse immunitaire cellulaire et évolution des lymphocytes : doc. 3
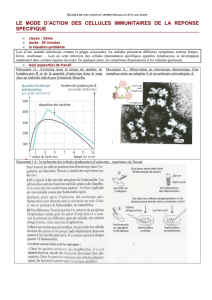
Les lymphocytes T font partie des leucocytes, cellules du système immunitaire. Ils sont comptés et
identifiés chez les deux sujets grâce à l’utilisation d’anticorps spécifiques des protéines de surface permettant
de les différencier. Le patient B, séropositif, possède à peine plus de lymphocytes au total que le sujet A
séronégatif (1721 contre 1648). Cette petite différence est toutefois peut-être due à la réaction immunitaire du
sujet B.
Les différences sont toutefois bien plus nettes lorsque l’on compare les différents types de lymphocytes
T. Le sujet séropositif possède beaucoup plus de lymphocytes T8 que le sujet séronégatif (1048 contre 504). La
présence du VIH a donc provoqué aussi une réponse immunitaire par voie cellulaire, marquée par la
multiplication de lymphocytes T8 (qui peuvent être cytotoxiques, donc détruire des cellules infectées).
Le patient A possède toutefois beaucoup moins de lymphocytes T4 que le B (458 contre 924). Il y a
donc eu destruction de lymphocytes T4 chez le sujet séropositif : cela peut être dû directement au virus, qui a
pour cible ces cellules, ou bien indirectement à une réaction immunitaire détruisant les cellules infectées, ce qui
est le rôle des lymphocytes T8 cytotoxiques. Dans les deux cas, la destruction des lymphocytes T4, en
affaiblissant les défenses immunitaires, va conduire au SIDA.
Les résultats des tests sanguins peuvent s’expliquer par le fait que le sujet B, au contraire peut-être du
sujet A, a bien été mis en contact avec le VIH. Il a développé alors une réaction immunitaire acquise, spécifique
au VIH, marquée par la production d’anticorps spécifiques d’une part, et de lymphocytes T8 cytotoxiques
d’autres part. Malheureusement, la diminution de la quantité de lymphocytes T4 due à l’infection et à la
réaction immunitaire conduira à l’apparition du SIDA. Enfin, il se peut que le sujet A ait été infecté par le VIH
sans encore être séropositif, il lui est donc recommandé de refaire des tests trois mois après le risque de
contamination.
1
/
1
100%