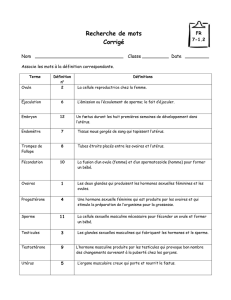
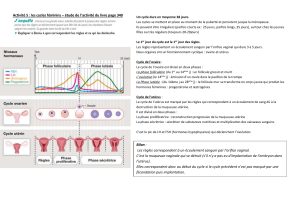
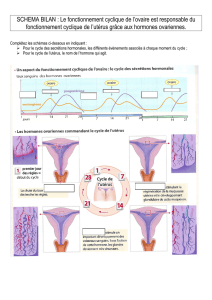
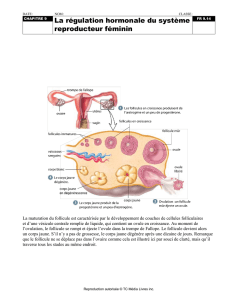
spermatozoïde

1

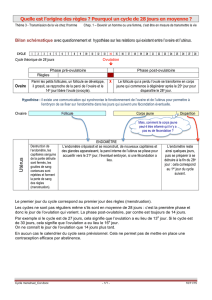
Introduction :
L’appareil génital est l’ensemble des organes chargés des
fonctions de reproduction .
Le développement des êtres pluricellulaires s’effectue par
divisions successives d’une cellule : L’œuf
L’œuf humain est l’union d’une gamète mâle (spermatozoïde)
et d’une gamète femelle (ovule). Cette union se fait à
l’intérieur de l’organisme maternel .
Le développement de l’œuf se fait également dans
l’organisme maternel qui dispose de tous les éléments
nécessaires à sa croissance .
Cette croissance se fait au niveau d’un organe spécial : l’utérus .
Après la naissance , il y a poursuite du parasitisme fœtal
puisque le prélèvement des éléments nécessaires à sa
croissance s’effectue au niveau des glandes mammaires.
⇒ L’étude de l’appareil génital correspond donc à l’étude des
organes formateurs de gamètes , des voies qu’ils suivent , des
lieux où ils se rencontrent , des organes de la gestation et de la
lactation.
2
2

1. L’appareil reproducteur de l’homme :
Il comprend :
Deux glandes élaborant les gamètes et des hormones :
les testicules
Des conduits qui amènent les gamètes vers l’extérieur :
il s’agit de l’épididyme , le canal déférent , le canal
éjaculateur et l’urètre .
Deux réservoirs contenant le liquide séminal : ce sont
les vésicules séminales
1.1 description et fonctions :
1.1.1 Les bourses ou scrotum :
Ce sont des enveloppes issues de la paroi abdominales que
le testicule a refoulée lors de sa migration. Ces enveloppes sont :
La peau
des membranes fibreuses
Une séreuse , dépendant embryologiquement de la
séreuse péritonéale : la vaginale
3

Anatomie physiologie générale AS 4
Système reproducteur masculin
:
3. Pénis
10. Vésicule séminale
11. Canal éjaculateur
12. Prostate
15Canal déférent
16. Epididyme
17. Testicule
18. Scrotum

 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
1
/
60
100%