Prise en charge d`un noyé

En attendant le SMUR
Prise en charge d’un noyé
S. Collet
1
, E. Lacotte
2
, E. Querellou
2
, M. Vergne
2
, M. Jaffrelot
2
1
Hôpital de la Cavale Blanche, Accueil des urgences médicochirurgicales, 29609 Brest Cedex
2
SAMU 29, Hôpital de la Cavale Blanche, 29609 Brest Cedex
Mots clés :noyade, médecin généraliste, soins d’urgence
Circonstances –
Épidémiologie
En France, les noyades accidentel-
les sont responsables de plus de 500
décès chaque année. L’Institut de
veille sanitaire (InVS) et la Direction
de la défense et de la sécurité civile du
ministère de l’Intérieur et des Libertés
locales ont mis en place les enquêtes
Noyades depuis 2001 pour assurer
une meilleure connaissance épidé-
miologique des noyades, et aider à la
mise en place de stratégies de préven-
tion adaptées. En 2004, 1 163 noya-
des accidentelles ont été recensées en
France. Les enfants de moins de 6 ans
ont représenté 13 % des noyades alors
qu’ils ne sont que 7 % dans la popu-
lation. Les moins de 13 ans ont été les
premiers noyés en piscine publique,
privée ou payante (47 %). C’est en
mer que les noyades sont les plus
nombreuses, neuf fois sur dix à moins
de 300 mètres de la plage [1].
Physiopathologie
La définition de cet état d’asphyxie
aigu lié au contact de l’eau a suscité
de nombreuses discussions concer-
nant le terme à utiliser. Le seul terme
anglo-saxon désormais recommandé
est drowning, qui correspond à la suf-
focation chez une personne victime
de submersion ou immersion dans un
liquide [2]. La différenciation entre les
causes circonstancielles (eau douce
ou salée) ou physiopathologiques
(laryngospasme ou inhalation primi-
tive) de la noyade n’influence pas la
prise en charge immédiate de ces vic-
times. Ces concepts sont par ailleurs
remis en question quant à leur intérêt
en termes de décision thérapeutique
en réanimation hospitalière. Le noyé
est d’abord un patient en détresse res-
piratoire et doit être traité comme tel
[3-5]. Cependant, les phénomènes
observés de malaise, suffocation,
hyperventilation et inhalation sont
expliqués par des mécanismes de qua-
tre ordres :
–Le contact direct de l’eau avec la
paroi postérieure du larynx (lors d’un
mouvement de panique) a été rendu
responsable de laryngospasme.
–La diminution de la sensibilité à
l’hypoxie de chémorécepteurs après
hyperventilation volontaire lors de
jeux en apnée est responsable de
nombreux accidents en piscines.
–L’immersion brutale dans une
eau froide (à température inférieure à
25 °C) conduit à des mouvements de
panique et parfois une syncope ther-
modifférentielle.
–Enfin, le réflexe dit « de plon-
gée » : la stimulation par l’eau froide
de récepteurs sur le territoire du nerf
trijumeau déclenche un mécanisme
vagal puissant qui conduit au malaise.
Ces mécanismes sont parfois liés à
d’autres causes de malaise : origine
cardiaque, neurologique, allergique
ou toxique (en particulier l’alcool)
qu’il faudra évidemment rechercher
par l’interrogatoire (entourage).
m
t
Tirés à part : S. Collet
doi: 10.1684/met.2006.0044
mt, vol. 12, n° 5-6, septembre-décembre 2006 367
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 25/05/2017.

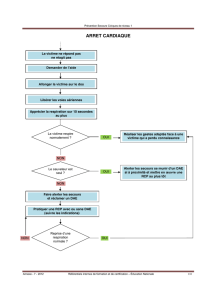
Les gestes élémentaires de survie
Le médecin, témoin direct ou sollicité pour un acci-
dent de submersion, se retrouve en situation de leader
malgré lui, n’ayant pourtant aucun matériel à disposition
auquel se raccrocher... Il ne pourra refuser sa position de
référent face aux témoins et aux secouristes, qui arriveront
le plus souvent avant une équipe du SMUR. Les règles de
base du secourisme sont les plus utiles dans ces circons-
tances déstabilisantes. Il faut se rappeler que la durée de
l’hypoxie est le facteur pronostique le plus important.
L’oxygénation et la perfusion doivent être restaurées le
plus précocement possible [6, 7]. L’ordre de prise en
charge des détresses vitales est bien codifié : A-B-C-D.
A) Air way : un patient en détresse respiratoire respire
mieux en position demi-assise. La majorité des noyés
inhalent peu d’eau (qui sera rapidement absorbée par la
circulation centrale) ; aucune manœuvre d’évacuation
n’est donc recommandée.
B) Breathing : reconnaître un arrêt respiratoire et le
ventiler au bouche-à-bouche. En cas d’absence de respi-
ration spontanée, il est recommandé de ventiler le patient
pendant 1 minute avant d’entreprendre le massage
cardiaque. Si le patient ne peut être ramené en moins de
5 minutes au bord, il faudra ventiler la victime 1 minute de
plus. Une fréquence respiratoire supérieure à 30 mouve-
ments par minute est un signe de gravité.
C) Cardio : l’absence de réponse à la stimulation et
l’absence de réaction à l’insufflation suffisent pour débuter
un massage cardiaque (victime installée sur un plan dur).
D) Drogues : dès que possible, d’une voie veineuse
sera posée suivie d’une injection de 1 mg d’adrénaline en
cas d’arrêt cardiorespiratoire, à renouveler toutes les
3 minutes en cas d’absence de récupération d’un pouls.
Chez l’enfant, les doses sont de 30 lg/kg puis 10 lg/kg
toutes les 5 minutes (il est plus facile de l’injecter après une
dilution au 1/10 dans une seringue).
À propos du massage cardiaque : il est moins préjudi-
ciable de faire un massage cardiaque à un noyé incons-
cient qui ne respire pas ou qui gaspe que de perdre du
temps à rechercher la présence d’un pouls qui n’affirmera
pas l’efficacité et la pérennité d’une circulation.
Les dernières publications internationales proposent
une alternance de 30 compressions pour 2 insufflations en
toute situation. La réanimation doit être prolongée jusqu’à
l’arrivée de l’équipe médicale, en particulier en cas de
noyade en eau froide. Il est aussi recommandé de se
relayer toutes les 3 minutes.
Les manipulations doivent être très prudentes en cas de
circonstances à risque de lésion du rachis cervical
(vagues, plongeon, rochers...).
Réchauffer la victime est un geste primordial. Il faut
donc déshabiller la victime, la sécher et la recouvrir avec
des vêtements et une couverture, le tout enveloppé dans
une couverture de survie (côté argenté vers la victime).
Des boissons chaudes peuvent être administrées en
l’absence de détresse respiratoire ou neurologique.
Stratégie de la régulation médicale
L’appel est classé prioritaire au centre 15. En cas
d’indisponibilité du médecin régulateur, la notion de
« noyade avec difficulté respiratoire » peut déclencher
une procédure réflexe d’envoi d’équipe médicale. Dès
que possible, le médecin régulateur sera informé et pourra
rappeler si besoin le témoin.
Le médecin généraliste,
premier intervenant médical
Les transporteurs sanitaires sont équipés de masque à
haute concentration et d’oxygène. Ils ont reçu une forma-
tion pour ventiler les patients au ballon autoremplisseur.
Néanmoins, le seul signe d’efficacité d’une ventilation au
bouche-à-bouche ou au ballon reste la présence d’une
élévation de la poitrine à l’insufflation. Il est souhaitable
qu’ils possèdent aussi une minerve afin de stabiliser le
rachis cervical. Ils peuvent être habilités à mettre en
œuvre un défibrillateur semi-automatique (DSA). La pro-
cédure d’utilisation est très simple et indiquée par la
machine. Pendant que les secouristes installent le DSA, il
ne faut pas arrêter les gestes de réanimation. Lorsque
l’appareil donne ses consignes, il faut l’écouter. Aucune
défibrillation par excès lorsqu’une situation de « choc
conseillé » est formulée par l’appareil. Il est prudent
d’avoir séché le patient et l’avoir éloigné de l’eau avant la
pose du DSA.
Ce que fera le SMUR
L’oxygénation est poursuivie par l’équipe médicale.
Soit par masque à haute concentration, soit après intuba-
tion en cas d’arrêt cardiaque ou de détresse respiratoire
majeure. L’intérêt de la mise en place de ventilation non
invasive n’est pas démontré actuellement. L’intérêt de la
mise en place d’une sonde gastrique est démontré. La
victime aura été perfusée et un remplissage prudent et lent
débuté. En cas d’hypotension, le recours aux amines
vasoactives est précoce.
La décision d’arrêt de réanimation n’est pas aisée chez
le noyé. Plusieurs paramètres paracliniques pourront aider
à la décision d’arrêt de soins. Lors de l’intubation, un taux
de CO
2
expiré bas mesuré peut aider à la décision d’arrêt
de soin. Par ailleurs, les signes cliniques de mort
(mydriase, raideur) peuvent être directement liés à l’hypo-
thermie ; dans ce cas, la kaliémie est un paramètre défa-
vorable lorsqu’elle est supérieure à 10 mmol/L. C’est
En attendant le SMUR
mt, vol. 12, n° 5-6, septembre-décembre 2006
368
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 25/05/2017.

pourquoi, selon les circonstances (chronologie, contexte
de survenue, température de l’environnement), des
patients noyés et en cours de réanimation cardiorespira-
toire seront transportés à l’hôpital. En effet, plusieurs cas
cliniques de patients noyés en eau froide ayant récupéré
sans séquelles neurologiques ont été publiés.
Le médecin témoin d’une noyade trouve sa place de
soignant dans l’application des recommandations des ges-
tes de premiers secours. La réalisation rapide est primor-
diale pour le pronostic de ces patients. La présence d’une
difficulté respiratoire ou d’une toux persistante [8] néces-
site l’avis du médecin régulateur du centre 15 pour les
modalités de transport vers un service d’urgences.
Dans la trousse d’urgence
Matériel Médicaments
Masque à haute concentration Matériel de voie veineuse
BAVU (ballon autoremplisseur à valve
unidirectionnelle)
Adrénaline injectable
N’ont pas prouvé leur efficacité
en phase préhospitalière
ou sont délétères
Diurétiques
Corticoïdes [9]
Méthode de Heimlich [10]
Vomissements provoqués
En étude :
Ventilation non invasive
Surfactant [11]
Classification clinique retenue par l’InVS
Aquastress :
La victime n’a pas inhalé de liquide. Elle ne présente
pas de trouble de la vigilance. Il n’existe pas de trouble
respiratoire. Le patient peut être angoissé et légèrement
hypotherme.
Petit hypoxique :
La victime a inhalé une faible quantité de liquide. Elle
ne présente pas de trouble de la vigilance. Elle présente
une toux et quelques râles à l’auscultation. La saturation
en oxygène est normale sous oxygénothérapie au masque.
Elle ne présente pas de trouble hémodynamique.
Grand hypoxique :
La victime a inhalé une quantité de liquide responsa-
ble de trouble de la conscience pouvant aller jusqu’au
coma. Elle présente des signes de détresse respiratoire.
Anoxique :
La victime est en arrêt cardiorespiratoire.
Références
1. Surveillance épidémiologique des noyades – Enquête Noyades
2004 – Institut de veille sanitaire. Département des maladies chroni-
ques et traumatismes.
2. Idris AH, Berg RA, Bierens J, et al. Recommended guidelines for
uniform reporting of data from drowning : the “Ustein style”. Resus-
citation 2003 ; 59 : 45-57.
3. Laura M, Ibsen LM, Koch T. Submersion and asphyxial injury. Crit
Care Med 2002 ; 30 : 402-8.
4. Advanced Challenges in Resuscitation. Section 3 : special chal-
lenge in ECC. 3B : submersion or near-drowning. Resuscitation
2000 ; 46 : 273-7.
5. Salomez F, Vincent JL. Drowning : a review of epidemiology,
pathophysiology, treatment and prevention. Resuscitation 2004 ; 63 :
261-8.
6.In:European Resuscitation Council Guidelines for Resuscitation.
2005 : S141.
7. Collectif. 2005. American Heart Association Guidelines for car-
diopulmonary Resuscitation and Emergency Cardiovascular Care.
Part 10.3 : Drowning. Circulation 2005 ; 112(4) : 133-5.
8. Szpilman D. Near-drowning and Drowning classification : a pro-
posal to stratify mortality based on the analysis of 1,831 cases. Chest
1997 ; 112 : 660-5.
9. Foex BA, Boyd R. Towards evidence based emergency medicine :
best BETs from the Manchester Royal Infirmary. Corticosteroids in the
management of near-drowning. Emerg Med J 2001 ; 18 : 465-6.
10. Rosen P, Stoto M, Harley J. The use of the Heimlichmaneuvre in
near-drowning : Institute of Medicine report. J Emerg Med 1995 ; 13 :
397-405.
11. Onarheim H, Vik V. Porcine surfactant (Curosurf) for acute respi-
ratory failure after near-drowning in 12 years old. Acta Anaesthesiol
Scand 2004 ; 48(6) : 778-81.
mt, vol. 12, n° 5-6, septembre-décembre 2006 369
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 25/05/2017.
1
/
3
100%