CHAPITRE IV

1
PARTIE F
C
Co
om
mp
po
or
rt
te
em
me
en
nt
t
s
se
ex
xu
ue
el
l,
,
m
ma
aî
ît
tr
ri
is
se
e
d
de
e
l
la
a
r
re
ep
pr
ro
od
du
uc
ct
ti
io
on
n

2
Chez les Mammifères femelles, une gestation est possible en théorie dès la puberté.
Dans le groupe des Vertébrés, chez les Mammifères placentaires auxquels l’Homme
appartient, le développement de l’embryon a lieu dans l’utérus de la mère. La reproduction
sexuée exige, dans ce cas, une rencontre des gamètes dans les voies génitales de la femelle
précédée par le rapprochement de partenaires de sexes différents. Quelquefois, le couple
décide d’empêcher la rencontre des gamètes en utilisant divers moyens de contraception.
Chez d’autres, l’aide médicalisée à la procréation peut répondre aux problèmes
d’infertilité.
Problématique :
- Comment le comportement reproducteur est-il contrôlé ?
- Comment peut-on envisager un contrôle des naissances ?
- Comment l’aide médicalisée permet-elle de résoudre des problèmes d’infertilités ?
1. Aspect comportemental de la reproduction
a) Influence des hormones sur le comportement
On appelle comportement reproducteur l’ensemble d’attitudes qui aboutit à la réalisation
d’actes sexuels. Ce comportement reproducteur est inhibé chez les individus des deux sexes
en cas de castration, il est rétabli plus ou moins totalement par des injections d’hormones
sexuelles.
Chez la femelle, les oestrogènes jouent un rôle important alors que chez le mâle, c’est la
testostérone qui intervient dans le comportement sexuel.
Certains facteurs agissent sur le comportement sexuel.
b) Influence de l’environnement
La présence d’individus de sexe opposé stimule le comportement sexuel.
D’autres facteurs, comme la photopériode, déterminent des variations de comportement
saisonnier, en relation avec une modification de l’équilibre hormonal.
Remarques :
- chez tous les Mammifères, autres que les Primates, on observe, chez la femelle, une
période d’acceptation du mâle appelée oestrus. Cet état est lié à un équilibre
hormonal entre oestrogènes et progestérone qui dépend lui-même de l’évolution
folliculaire.
- pour l’espèce humaine, les hormones sexuelles interviennent mais d’autres agents
comme l’environnement socioculturel et un ensemble de facteurs psychologiques
(affectifs, moraux, …) sont déterminant.

3
2. La maîtrise de la procréation
La maîtrise de la reproduction est une des particularités de l’Homme à l’heure actuelle.
Elle se situe aux 2 pôles d’un même mécanisme : ne permettre la transmission de la vie si
on le désire lors d’un rapport sexuel et d’autre part mettre en œuvre les connaissances de la
biologie moderne afin de pallier les problèmes de stérilité qui empêchent un couple d’avoir un
enfant.
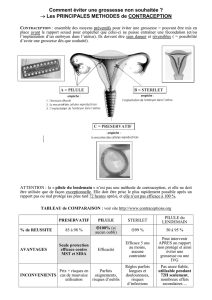
a) La contraception non hormonale
La contraception est une méthode utilisée pour empêcher qu’un rapport sexuel ne
débouche sur une grossesse.
Des substances chimiques détruisent les spermatozoïdes (spermicides).
Le diaphragme et le préservatif sont deux moyens mécaniques qui s’opposent à la
progression des spermatozoïdes, le stérilet est un moyen mécanique qui s’oppose à la
nidation.
Le stérilet crée une inflammation chronique de la muqueuse utérine par délabrement du
cuivre et rend l’endomètre impropre à la nidation. Ce dispositif intra-utérin est installé chez
les femmes ayant déjà eu des enfants. Le stérilet ne protège pas, contrairement aux
préservatifs, des maladies sexuellement transmissibles (MST).
Les stérilisations (ligature des trompes et ligature du canal conduisant les
spermatozoïdes) s’avèrent efficaces à 100% mais sont irréversibles.
On peut citer également le slip chauffant, le coït interrompu et l’abstinence.
b) La contraception hormonale
Un contraceptif efficace inhibe réversiblement la capacité de reproduction.
a) Chez l’homme
La contraception hormonale masculine repose sur l’inhibition sélective de la fonction
exocrine des testicules (blocage spermatogenèse) sans perturber la fonction endocrine
(sécrétion de testostérone). Le blocage de la fonction exocrine doit rester transitoire. La
restauration de la spermatogenèse doit apparaître à la fin du traitement.
Après administration quotidienne (durant 6 mois) d’un progestatif : acétate de
médroxyprogestérone par voie buccale et de testostérone appliquée par voie cutanée sous
forme de crème ou de lotion, on obtient soit une azoospermie (absence de spermatozoïdes),
soit un taux réduit de spermatozoïdes dans le sperme (1 à 4 millions). Cependant, les
résultats sont fluctuants et la fiabiltié est aléatoire.

4
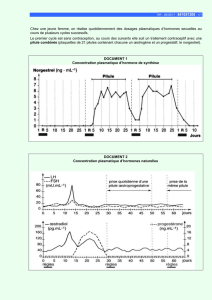
b) Chez la femme (Documents 38, 39 et 40)
Les pilules contraceptives agissent en modificant l’équilibre hormonal contrôlant les
cycles sexuels féminins. Elles sont constituées d’hormones de stéroïdes de synthèse.
Actuellement, deux types de stéroides de synthèse sont utilisés :
· un œstrogène dérivé de l’oestradiol : l’éthinyloestradiol ;
· des progestatifs variés, ayant la même action que la progestérone naturelle.
On distingue plusieurs types de pilules.
ð les pilules combinées : elles sont les plus utilisées et les plus efficaces. Elles
comportent l’administration simultanée d’œstrogène et du progestatif pendant 21 jours sur
28. Un arrêt de 7 jours permet le retour des règles.
Elles agissent à deux niveaux
· au niveau du complexe hypothalamo-hypophysaire : les hormones ovariennes de
synthèse freinent, par rétroaction négative, la libération des gonadostimulines hypophysaires
FSH et LH. De ce fait, l’activité ovarienne est ralentie et l’ovulation est bloquée.
· au niveau de l’utérus : la glaire cervicale est rendue peu propice à l’ascension des
spermatozoïdes et le développement insuffisant de l’endomètre (conséquence d’une présence
précoce de progestatif) rend la nidation à peu près impossible.
Parmi les pilules combinées, on distingue les :
- pilules normo-dosées contiennent 50 µg d’oestrogènes associés à un progestatif (50
à 500 µg selon l’activité de ce dernier)
- pilules mini-dosées contiennent des doses plus faibles de stéroïdes.
ð les pilules séquentielles :
au début du cycle l’œstrogène est administré seul (pendant 7 à 15 j) puis il est associé à un
progestatif (pendant 6 à 15 j). Ce traitement agit essentiellement au niveau
hypothalamo-hypophysaire en bloquant l’ovulation ; il est actuellement peu utilisé.
ð les micropilules = les pilules microdosées : ces pilules ne contiennent qu’un dérivé
de la progestérone, à dose faible. La plus utilisée est la 19-Nortestostérone. La prise de
comprimé se fait tous les jours et à heure fixe. Cette pilule s’adresse aux femmes pour
lesquelles la pilule classique présente des contre-indications. Elle agit :
· surtout au niveau de la glaire cervicale dont elle augmente son épaississement ce
qui empêche le transit des gamètes mâles ;
· au niveau des trompes de Fallope où elle empêche la progression de l’ovocyte ;
· au niveau de l’endomètre où les progestatifs à forte dose empêche le
développement de la muqueuse utérine donc empêcher la nidation.

5
ð la pilule du lendemain (connue commercialement sous le nom de Norlevo). Cette
pilule est utilisée de façon très exceptionnelle. Le Norlevo se présente sous forme de 2
comprimés. Ces derniers ne contiennent qu’un progestatif, en quantité plus importante que
dans une pilule microprogestative. L’efficacité de cette pilule dans la prévention de grossesse
est de 99% si le premier comprimé est pris dans les 24h qui suivent un rapport sexuel
supposé fécondant. Elle est encore de 85% entre 24 et 48 h mais n’est plus que de 58%
entre 48 et 72h. Le 2nd comprimé doit être pris entre 12 et 24h après le 1er .
En France, le Norlevo est vendu sans ordonnance dans les pharmacies, il est gratuit pour
les mineures et peut être délivré par les infirmières scolaires (loi du 13/12/2000).
Le mode d’action de la « pilule du lendemain » est mal connu.
L’action des hormones contenues dans cette pilule porterait sur les sécrétions et les
contractions des trompes de Fallope et sur les caractéristiques de la muqueuse utérine. Cette
pilule empêche la nidation. Elle bloque également l’ovulation.
ð Mieux que la pilule ?
· Depuis avril 2004, on peut trouver en France l’anneau vaginal, un produit de
contraception moins contraignante par diffusion. C’est une méthode moderne et beaucoup
moins contraignante que la pilule dont l’oubli est encore aujourd’hui à l’origine d’une
grossesse sur trois.
C’est un anneau souple, transparent, de 5 cm de diamètre que l’utilisatrice insère elle-
même au fond de son vagin comme un tampon pour une durée de 3 semaines.
Il diffuse un progestatif et un œstrogène à travers la membrane de l’anneau et à
faible dose. Comme toutes les méthodes contraceptives chimiques, elle présente des contre-
indications (tabagisme, hypertension). L’inconvénient majeur reste son prix élevé non
remboursé (15 euros environ).
· L’implant contraceptif sous-cutané est un réservoir en matière plastique souple
aussi long mais plus fin qu’une allumette. Cet implant contient un progestatif. Il est efficace
sous la peau pendant trois ans. Son prix est élevé et remboursé à 65% (environ 138 euros).
· Le stérilet hormonal contrairement aux stérilets en cuivre est un dispositif intra-
utérin en T qui possède un réservoir qui libère en permanence une très faible quantité de
progestatif et qui stoppe progressivement le développement de l’endomètre. Du coup, les
règles sont moins abondantes et moins douloureuses. Installé pour 5 ans, il n’est pas
remboursé et coûte environ 220 euros.
· Le patch est un timbre de 4,5 cm2 à poser chaque semaine pendant trois semaines sur
les fesses, les cuisses, les hanches ou le ventre. Cette méthode est fiable mais son coût reste
élevé (15 euros non remboursé).
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%