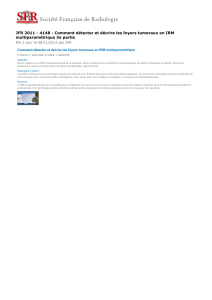
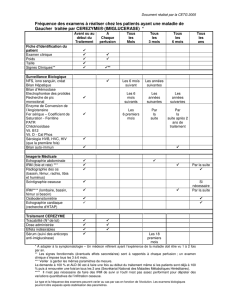
CAEN-SAMIR-IRM CANCER DE LA PROSTATE

IMAGERIE DU CANCER DE LA
PROSTATE
Le 27/02/2015
Dr SAMIR Samar
Radiologie CLCC François Baclesse - CAEN

GENERALITES
SUR LE CANCER DE LA PROSTATE

1er rang des cancers incidents et 3ème cause de décès par cancer chez l’homme
Bon pronostic: survie relative à 5 ans estimée à près de 80 %, formes indolentes
2009 : 1ère étude randomisée du dépistage
du cancer de prostate (Fritz H. Schröder
NEJM Screening and prostate-cancer
Mortality in a randomized european study)
1410:48:1
La mortalité diminue (diagnostic à des stades plus précoces, amélioration des traitements)
L’incidence augmente (vieillissement de
la population, diffusion du PSA)

QU'ATTENDEZ-VOUS DE L’IRM?
Réduire l'incertitude du diagnostic (localisation, gradation du risque)
Evaluer la gravité de la maladie locale (Lésion Cliniquement Significative
(LCS), agressivité)
Surveiller les résultats de la prise en charge (SA, ttt focaux)
SUR-DIAGNOSTIC ET SUR-TRAITEMENT
Progrès thérapeutiques
QUI, QUAND et COMMENT TRAITER?
Développement de l’imagerie pour orienter la prise en charge
NOTRE MISSION
Rechercher les LCS
Standardiser nos pratiques pour être
Reproductible et garantir une qualité constante
Compréhensible pour tous nos interlocuteurs

ANATOMIE ZONALE
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
1
/
34
100%