04 - 05 - PANO témoignage.indd

5
La Gruyère / Mardi 9 mai 2017 / www.lagruyere.ch
4 Témoignage
La Gruyère / Mardi 9 mai 2017 / www.lagruyere.ch
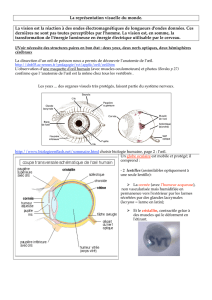
Implanter une canine dans l’œil pour rendre la vue
Pour fabriquer une ostéo-odonto-kératoprothèse, une canine est prélevée, avec de l’os autour,
chez le patient. Une tranche est découpée dans l’os et la racine. Cette dernière est percée d’un
trou pour accueillir un tube transparent en plexiglas. La prothèse ainsi créée est ensuite fixée
dans l’œil, à la place de l’iris. Une membrane de peau, préalablement découpée dans la bouche
du patient et fixée sur l’œil, recouvre le dispositif et le protège. Une ouverture y est pratiquée
pour permettre à la lumière d’atteindre la rétine à travers le tube. UNIVERSITÉ DE MIAMI
L’ostéo-odonto-kératopro-
thèse, ou comment retrouver
la vue par l’entremise d’une
dent.
RECONSTRUCTION. Aveugle durant des
mois, Chloé Kolly a recouvré la vue, à
100% ou presque, grâce à une ostéo-
odonto-kératoprothèse. Pour faire sim-
ple, une équipe de chirurgiens a pré-
levé l’une de ses canines pour fabriquer
une prothèse optique, qui a été greffée
dans son œil.
L’opération, qui existe depuis les
années 1960, a été réalisée à Bâle, par
le professeur David Goldblum: «Elle est
pratiquée sur des personnes qui ont
une cécité bilatérale en raison d’une
cornée opaque. Mais il est indispen-
sable que leur rétine et leur nerf optique
fonctionnent.» Pour Chloé Kolly, une
greffe classique était impossible, car
sa cornée ne contenait plus de cellules
souches.
La jeune femme a rencontré David
Goldblum le 8 juillet 2016. «Cela a été
une bouffée d’espoir. On m’avait vague-
ment parlé d’une kératoprothèse, mais
en précisant que rien n’était envisa-
geable dans l’immédiat. Je m’étais pré-
parée à rester aveugle plusieurs an-
nées.»
Pour David Goldblum, du service
ophtalmologique de l’Hôpital universi-
taire de Bâle, rien ne s’oppose à une
intervention rapide. Le temps de réunir
les indispensables spécialistes. «Trois
semaines après notre rencontre, j’ai
reçu des dates: le 8 novembre pour la
première opération, le 1er février pour
la seconde.»
Un tube dans une dent
La pose d’une ostéo-odonto-kérato-
prothèse se déroule en deux phases.
La première a duré six heures et demie.
Deux équipes de l’Hôpital universitaire
ont travaillé de concert: celle de David
Goldblum pour la partie ophtalmolo-
gique et celle de son collègue Christoph
Kunz pour la chirurgie maxillo-faciale.
Ce dernier a prélevé une canine, en
conservant de l’os autour de la racine.
Il a ensuite découpé une tranche dans
l’os et la racine. Percée, cette dernière
a accueilli le tube de plexiglas, qui va
permettre la vision.
«Coller ce dispositif dans une dent
avec de l’os vital autour, c’est ça le truc»,
s’enthousiasme David Goldblum. D’une
part, les dents intègrent facilement des
corps étrangers. «Depuis les Egyptiens,
on y a collé un peu n’importe quoi: de
l’or, des pierres, de l’amalgame et beau-
coup d’autres matériaux.» Alors, pour-
quoi pas du plexiglas?
D’autre part, en gardant de l’os au-
tour de la dent, on parvient à tromper
l’œil. «Il ne considère pas le greffon
comme un corps étranger. Il ne re-
marque pas non plus qu’il y a un tube
transparent qui n’appartient pas à la
dent.»
Un œil recouvert de peau
Avant de pouvoir xer la prothèse,
celle-ci doit se charger de tissus et se
vasculariser. Celle de Chloé Kolly a été
glissée sous la peau de sa paupière,
pour une durée de trois mois. «On peut
la mettre n’importe où. Alors on choisit
un endroit où elle ne dérange pas trop:
la joue, la paupière, le ventre.»
Pendant que la dent était préparée,
David Goldblum et son équipe ont dé-
collé la paupière, qui avait adhéré à
l’œil, et ont retiré l’ensemble des tissus
malades. A l’intérieur de la joue, ils ont
ensuite découpé un morceau de peau
pour en recouvrir l’œil. Cette mem-
brane servira de protection à la pro-
thèse et à l’organe en général.
«Ma première opération s’est bien
déroulée, note Chloé Kolly. Il n’y avait
pas grand risque, à part celui de perdre
une deuxième dent.» Pour une personne
encore faible, cela représente malgré
tout une épreuve. «J’ai mis du temps à
récupérer: mes poumons se sont à nou-
veau engorgés, je devais manger des
bouillies et des soupes à cause des
plaies dans ma bouche, j’avais des dif-
cultés à me déplacer à cause du pré-
lèvement d’os sur le bassin (pour com-
bler le trou laissé dans la mâchoire).»
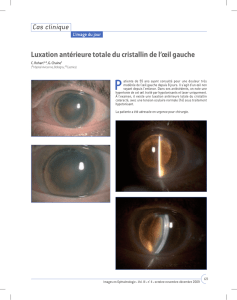
Sans iris ni cristallin
Avant la deuxième opération, qui a
duré quatre heures, la jeune femme
était bien plus stressée. Même si le taux
de réussite était bon, elle risquait de
perdre son œil. David Goldblum a inci-
sé sous la paupière pour récupérer le
greffon. Il a ensuite ouvert la membrane
de peau et l’œil, qu’il a vidé de son iris,
de son cristallin et de son humeur vi-
treuse. «C’est le moment critique, sou-
ligne le médecin. L’œil est “à ciel ou-
vert”. Comme un ballon coupé, il n’offre
pas de résistance.» S’il s’écrase sur lui-
même, impossible de le récupérer.
Une fois la prothèse en place, la peau
a été recousue sur l’œil, ne laissant
qu’une petite ouverture à la sortie du
cylindre de plexiglas. Chloé Kolly a
ensuite dû garder la paupière close
durant une semaine.
«Quand le docteur Goldblum a ou-
vert ma paupière, il y a d’abord eu la
lumière. Je voyais la lumière. Il m’a dit:
“Attendez, je nettoie le cylindre.” Et là,
je revoyais. Malgré l’inammation, j’ai
tout de suite pu lire. Je devais être à
10% d’acuité visuelle.»
Une acuité visuelle à 100%
Chloé Kolly est rentrée chez elle avec
l’envie de tout regarder, de rattraper
presque deux ans de sa vie. «Aveugle,
on se fabrique des images avec les
autres sens. Quand les “vraies” images
apparaissent, c’est très bizarre. Le plus
drôle a été de découvrir le visage des
gens que j’avais rencontrés pour la pre-
mière fois en étant aveugle.»
Avec ses lunettes, son acuité visuelle
est maintenant de 100%. «Quand mes
patients voient mieux après l’opération,
je suis déjà content, explique David
Goldblum. Alors 100%, c’est une réus-
site extraordinaire.»
La Gruérienne ne voit néanmoins
que d’un côté et doit apprendre à vivre
avec quelques autres difcultés. «Pour
lire, par exemple, je dois rapprocher le
texte. Mon œil ne fait plus le focus.
Comme il n’a plus d’iris, il ne s’adapte
pas non plus à la lumière.» Quand elle
passe d’un endroit lumineux à un en-
droit sombre, elle ne voit rien, le temps
que son cerveau s’adapte.
Un suivi à vie
D’autre part, son champ visuel a été
diminué de moitié, limité à 90°. «Un peu
comme si je regardais à travers le hublot
d’un bateau. Je ne pourrais ainsi plus
jamais conduire une voiture. Par rap-
port à une canne blanche, c’est un
petit désagrément.»
Un suivi à vie sera également obliga-
toire. «Deux risques principaux existent,
précise David Goldblum: le glaucome
– la tension qui augmente dans l’œil – et
le décollement de la rétine.» En re-
vanche, avantage des autogreffes, aucun
médicament antirejet n’est nécessaire.
La muqueuse qui recouvre la prothèse
doit seulement être hydratée, une ou
deux fois par jour, avec de la pommade.
Selon les études réalisées, 80% des
personnes opérées ont conservé leur
prothèse au moins vingt-cinq ans.
«Nous n’opérons pas l’autre œil au cas
où le patient ferait partie des 20%
d’échecs, notamment les cas où l’os se
détériore avec le temps.»
D’autre part, un centrage précis du
dispositif est difcile. «Si deux pro-
thèses sont installées et que leurs tubes
ne sont pas exactement au même ni-
veau, le patient va voir double.»
Pour expliquer son travail, le docteur
Golblum a lmé et mis en ligne l’une de
ses opérations
(www.youtube.com/
watch?v=6DfugbHQmm)
. Cœurs sen-
sibles s’abstenir. XAVIER SCHALLER
«Quand mes patients voient mieux
après l’opération, je suis déjà content.
Alors 100%, c’est une réussite extraor-
dinaire.» DAVID GOLDBLUM
«La médecine m’a détruite et reconstruite»
La forêt près de chez elle est l’un des premiers endroits où Chloé Kolly a eu envie de se balader, dès que sa santé le lui a permis. Elle apprend maintenant à vivre avec sa différence, notamment un œil qui ne retrouvera jamais sa vision et son apparence d’avant. PHOTOS CHLOÉ LAMBERT
Syndrome lié
à un médicament
Le syndrome de Lyell est une réaction allergique déclenchée par
un médicament. Celui-ci stimule le système immunitaire et
l’amène à tuer les cellules de l’épiderme, faisant se décoller la
peau. C’est en fait une forme grave, qui touche au moins 30%
de la surface du corps, de nécrolyse épidermique toxique.
Ce syndrome touche un Suisse sur un million.
L’allergie survient lors de la prise d’un nouveau médicament.
«Certains sont plus à risques, comme les anticonvulsivants, les
antibiotiques ou l’allopurinol, utilisé contre la goutte», note
Olivier Gaide. Médecin adjoint en dermatologie au CHUV, il a
récemment publié une étude concernant les mécanismes molécu-
laires régissant cette maladie. «En théorie, n’importe quel médi-
cament peut provoquer ce syndrome. Mais quand un traitement
est bien toléré depuis des années, ce genre de problème ne
survient pas.»
Lors d’un Lyell, la couche superficielle de la peau meurt d’un
coup et ne joue plus son rôle d’étanchéité. Les bactéries peuvent
entrer; l’eau, les électrolytes et le sérum sortir. «Ces pertes
peuvent notamment faire
dysfonctionner les reins ou le
cœur, comme chez les grands
brûlés.»
Les patients meurent des
effets du décollement cutané.
«Dès que 30% de la peau est
touchée, le taux de mortalité
est proche de 40%, selon
différentes études. Plus la
surface de peau décollée est
importante – 60% chez
Chloé Kolly – plus le risque
augmente.
Deux choses à faire dès
lors: arrêter le médicament
en cause et confier le patient
à un centre pour grands brûlés. En fonction de la dose prise et du
type de médicament, la substance peut néanmoins rester pré-
sente un certain temps dans le corps, précise Olivier Gaide. «En
revanche, il n’y a jamais d’atteinte du derme. Si l’on compare à
une brûlure, cela correspond à un degré 2 superficiel.» Il n’y a
ainsi pas de cicatrices de rétraction et pas de changement du
derme comme les grands brûlés.
Durant le processus de cicatrisation, les soins peuvent néan-
moins être extrêmement douloureux. Dans un contexte de ges-
tion de la douleur, le patient peut être plongé dans un coma
artificiel, comme ce fut le cas pour la Gruérienne.
Des troubles de pigmentation peuvent persister assez long-
temps. «Chez les patients qui ont une peau foncée (type 4 à 6),
cela est particulièrement visible. Leur peau apparaît bigarrée,
en confettis de différentes couleurs, ce qui les gêne beaucoup.»
Au niveau des complications, les cheveux peuvent tomber et
ne pas repousser, de même pour les ongles. «Dans une très
grande majorité des cas, des problèmes apparaissent sur les
muqueuses. Des synéchies peuvent se former, par exemple au
niveau génital ou entre la conjonctive et la paupière.» Des ponts
se créent et la peau colonise ces muqueuses – c’est ce phéno-
mène qui a rendu la cornée de Chloé Kolly opaque.
Olivier Gaide voit deux types de préventions possibles.
«D’abord, ne donner des médicaments que pour des bonnes
raisons. Quand vous avez vu plusieurs cas de Lyell, vous y pensez
chaque fois que vous prescrivez un médicament.» Ensuite, pour
certains antirétroviraux, il est possible de tester la réponse immu-
nitaire des patients et d’exclure si nécessaire le traitement. XS
En 2015, Chloé Kolly a développé un syndrome
de Lyell, une allergie aux médicaments rare, extrême
et souvent mortelle. Récit d’une rapide descente
aux enfers et d’un lent retour parmi les vivants.
XAVIER SCHALLER
SANTÉ. En Suisse, une personne
sur un million souffre chaque
année d’un syndrome de Lyell.
Une réaction allergique extrême
qui survient à la suite d’un trai-
tement médicamenteux. Pour
Chloé Kolly, en 2015, c’était de
simples anti-inammatoires.
La jeune femme de 27 ans a
grandi à Bulle et a étudié la phy-
siothérapie. En janvier 2015, elle
est engagée par un cabinet du
chef-lieu. Mais, après six mois
d’activité, elle est mise en arrêt
de travail à cause d’épicondylites
à répétition. «Un coude, puis
l’autre. Dans ce métier, c’est un
problème courant en début de
carrière. On ne dose pas bien sa
force et on ne prend pas assez
de repos. J’étais prise dans un
rythme de vie à 100 à l’heure. Je
travaillais à 100% et je faisais du
sport tous les soirs.»
On lui prescrit des traitements
anti-inammatoires. Deux fois du
Voltaren, à un mois d’intervalle.
«La deuxième fois, je suis passée
au Novalgin après une semaine,
à cause notamment de brûlures
d’estomac.» L’un de ces médica-
ments va provoquer une réaction
allergique grave, un syndrome
de Lyell (v oir ci - co nt re).
«Ça a commencé assez bizar-
rement, se souvient la jeune
femme. Un bouton de èvre sur
la lèvre, puis des symptômes
grippaux (fatigue, maux de tête,
bouffées de chaleur), alors qu’on
était au mois de juillet.»
Ces symptômes durent quatre
jours, puis ses yeux deviennent
rouges. Comme son ophtalmo-
logue, qu’elle consulte le 16 juil-
let, elle soupçonne une conjonc-
tivite. Sauf que les gouttes pres-
crites ne font pas effet.
Des démangeaisons
Le soir même, elle ressent
aussi des démangeaisons géni-
tales. «Cela commençait à faire
beaucoup. Vers minuit, je suis
allée aux urgences à Riaz. Comme
ils n’ont pas de service gynéco-
logique, ils m’ont donné une
crème contre les mycoses et
m’ont dit de consulter mon gyné-
cologue le lendemain.»
A 3 h, Chloé Kolly est de retour
chez elle. Elle se sent toujours
mal, a très chaud et commence
à respirer difcilement. «A 6 h,
j’étais de retour aux urgences
avec mon copain. Là, ça a été la
panique.»
Des cloques se forment sur sa
peau qui commence à s’ulcérer.
Elle a 39 degrés de èvre et sa
saturation en oxygène n’est plus
que de 92% – contre 98-99% pour
une personne en bonne santé. Et
malgré une injection d’adréna-
line, son état ne s’améliore pas.
«Le docteur Firmann a envoyé
des photos de mes muqueuses
à un dermatologue, le docteur
Poffet. Celui-ci a immédiatement
identié le problème et m’a en-
voyée à Berne, au service derma-
tologique de l’Hôpital de l’Ile.»
Toujours véhiculée par son ami,
elle effectue un détour par son
appartement. «Il fallait récupérer
tous les médicaments que j’avais
pris pour pouvoir établir une
chronologie.»
La peau se décolle partout
A son arrivée à Berne, sa peau
se décolle sur tout le corps. «Avec
de nouveaux points rouges, qui
ressemblaient à des boutons de
varicelle. En fait, c’étaient des
trous qui s’ouvraient dans mon
épiderme.» De nombreux méde-
cins viennent la voir, mais elle
reste en chambre normale. «Je
pensais encore que ma situation
n’était pas trop grave et sous
contrôle.» L’allergie médicamen-
teuse dont elle souffre connaît
plusieurs types. Elle est en fait
victime du plus aigu, le syndrome
de Lyell.
Ensuite tout empire et devient
ou dans l’esprit de Chloé Kolly.
Elle se souvient de son transfert
aux soins intensifs: «J’étais mal
et hyperfaible. Ça me brûlait, je
ne pouvais plus me déplacer.
J’avais d’énormes cloques par-
tout, qui s’ouvraient et saignaient.
Mes poumons se remplissaient
d’eau, j’avais un masque à oxy-
gène sur le nez.»
Sa famille a été prévenue de
son hospitalisation. Quand elle
intègre les soins intensifs, ses
parents, en vacances en France,
décident de rentrer dans la nuit.
Le corps médical, lui, semble
démuni. «Personne n’était sûr du
diagnostic. Quelque chose d’au-
to-immun, mais quoi?» Certains
parlaient même de sida tant ses
défenses s’étaient effondrées ra-
pidement.
«Il y a eu un moment assez dif-
cile. Devant tous mes proches
réunis, les médecins ont annoncé
que mon pronostic vital était
engagé. Moi, je n’avais pas cette
impression. Je leur ai dit: “C’est
bon, je ne vais pas laisser cette
cochonnerie m’avoir!” J’étais en
mode combat et j’ava is conance.»
Un mois de coma artificiel
Elle a néanmoins de plus en
plus de mal à respirer et demande
à être intubée. Ensuite, elle est
plongée dans un coma articiel.
Elle se réveillera au CHUV, au
Centre romand des brûlés, un
mois plus tard.
Avant de la réveiller, les méde-
cins ont attendu que ses plaies
externes soient refermées. «On
m’a raconté que j’étais passée par
tous les états, notamment très
bas, avec des infections pulmo-
naires.»
L’hôpital a recensé l’ensemble
de ses traitements dans un livre.
«Mes nombreuses visites y
avaient aussi laissé un mot.
C’était chouette de voir tout ce
soutien et de pouvoir retracer
cette histoire. Il y avait aussi un
panneau de photos dans ma
chambre, quand je me suis réveil
-
lée. Ça m’a touchée.»
Chloé Kolly a l’impression de
n’avoir passé que quelques jours
à l’hôpital. «Je n’avais conscience
ni de la gravité de mon état ni des
traitements subis. Mais, après un
mois d’alitement, je n’avais plus
un muscle qui fonctionnait. Je
n’arrivais pas à parler, pas à bou-
ger, pas à m’asseoir. Lorsqu’on
m’a désintubée, je devais même
penser: inspire, expire.»
Elle reste deux mois et demi à
l’hôpital. Dès qu’elle réussit à se
lever et à marcher quelques
mètres avec de l’aide, elle quitte
les soins intensifs. «Quand je suis
passée à l’étage de la chirurgie
reconstructive, comme le font
tous les grands brûlés, j’étais un
moineau.» Elle a perdu douze
kilos et est encore nourrie par
sonde gastrique.
«Au niveau du moral, cela a été
en dents de scie pendant très long-
temps.» Ses yeux l’inquiètent et la
font énormément souffrir. Durant
son coma, le Lyell a continué dans
cet organe, jusqu’à détruire com-
plètement la cornée. «Je voyais,
mais mes yeux n’étaient plus pro-
tégés. Je restais dans le noir tout
le temps, car la lumière me faisait
mal.» En plus de ses nombreux
traitements, elle se rend presque
tous les jours à la Clinique ophtal-
mologique, en ambulance.
Rentrer à la maison
Fin octobre 2015, la jeune
femme peut rentrer à la maison,
à Bulle. «Cela a été une des pé-
riodes les plus difciles pour moi.
Je quittais le cadre rassurant de
l’hôpital et la routine des soins.
Mes parents étaient, eux aussi,
extrêmement fatigués et je sen-
tais leur inquiétude.»
Sa vue se péjore toujours. Elle
ne voit plus que des ombres ou
des silhouettes. «J’étais comme
tétanisée. Je restais là où on me
posait. J’avais peur de casser des
choses ou de me taper et j’étais
physiquement très faible.» Elle se
demande parfois si elle trouvera
encore la force de se battre. Mais
elle se ressource auprès de ses
proches, dans la nature, avec les
chevaux ou durant les balades
en tandem.
Avec l’aide de la Fédération
suisse des aveugles et malvoyants,
elle apprend à surmonter son
handicap: cuisiner, prendre ses
médicaments, marcher avec une
canne blanche, prendre le bus.
Sa cornée finit par cicatriser,
mais comme elle ne contient
plus assez de cellules souches,
elle se reconstitue avec du tis-
su qui n’est pas transparent.
«Le paradoxe, c’est que plus je
guérissais et moins je voyais.
Ma vision se bouchait, de l’ex-
térieur vers l’intérieur.» En jan-
vier 2016, elle ne voit pratique-
ment plus.
«A un moment donné, j’ai dû
me poser la question: est-ce que
je reste sur mon lit à pleurer sur
mon sort ou est-ce que je conti-
nue à avancer?» Elle se force donc
à planier au moins une activité
par jour. Si ce n’est pas possible,
tant pis, au moins elle aura es-
sayé. «Aujourd’hui encore, je suis
parfois complètement à plat.
Pendant un ou deux jours, je ne
peux même pas faire des choses
simples comme débarrasser la
vaisselle.»
Chloé Kolly n’a jamais été ré-
voltée par ce qui lui est arrivé.
Elle a rebâti sa vie, petit à petit.
En août 2016, elle s’est installée
à Pringy avec son copain. En fé-
vrier, on lui a implanté une pro-
thèse oculaire (voir ci-contre).
Aujourd’hui, elle voit à 100% d’un
œil et rêve de travailler à nou-
veau, de faire du sport, de voya-
ger pour voir toutes ces choses
qu’elle a failli ne jamais voir.
«C’est fou de penser que la
médecine m’a détruite et recons-
truite. L’opération qui m’a redon-
né la vue est incroyable, mais rien
ne serait arrivé sans le système
médical. Je n’en veux pas aux
médecins, un peu plus à l’indus-
trie pharmaceutique.» ■
«En théorie, n’im-
porte quel médica-
ment peut provoquer
ce syndrome. Mais
quand un traitement
est bien toléré de-
puis des années, ce
genre de problème
ne survient pas.»
Dr OLIVIER GAIDE
«Quand les médecins ont annoncé à mes
proches que mon pronostic vital était engagé,
je leur ai dit: “C’est bon, je ne vais pas laisser
cette cochonnerie m’avoir!”» CHLOÉ KOLLY
1
/
1
100%