Exposition à du sang ou à d`autres liquides biologiques

181
Chapitre 8
Exposition à du sang ou
à d’autres liquides biologiques
Transfusion sanguine
La transfusion sanguine est une intervention vitale. Utilisée correctement, elle
sauve des vies et améliore l’état de santé. Mais elle présente un risque de contami-
nation et de réaction aiguë ou retardée et elle ne doit être prescrite que pour des
pathologies associées à une morbidité importante qui ne peuvent être évitées ou
soignées efcacement par d’autres moyens.
Pour les voyageurs, la nécessité de recourir à une transfusion sanguine résulte
presque toujours d’une urgence médicale entraînant une perte soudaine et abon-
dante de sang comme :
– un accident de la circulation ;
– une urgence gynécologique ou obstétricale ;
– une hémorragie gastro-intestinale grave ;
– une intervention chirurgicale urgente.
La sécurité du sang et des produits sanguins repose sur deux grands piliers :
● Un approvisionnement en sang et en produits sanguins provenant de donneurs
bénévoles non rémunérés, rigoureusement sélectionnés parmi une population à
faible risque et qui font régulièrement des dons de sang ; la recherche d’agents
infectieux transmissibles par transfusion dans tous les dons ; et des conditions
d’entreposage et de transport correctes à tous les stades, depuis la collecte
jusqu’à la transfusion, grâce à un système de qualité adéquat.
● La prescription appropriée (uniquement quand il n’y a pas d’autre solution) ;
le contrôle de la compatibilité entre l’unité de sang et le sang du receveur ; et
l’administration en toute sécurité du sang ou des produits sanguins au chevet
du receveur, qui doit être correctement identié.
Dans de nombreux pays en développement, tous les établissements de santé ne
disposent pas de sang et de produits sanguins sûrs. De plus, les données provenant
des différentes régions du monde révèlent des variations considérables de l’usage
clinique du sang entre les hôpitaux, les spécialités cliniques et même les cliniciens

182
voyages internationaux et santé 2010
d’une même spécialité, laissant à penser que les transfusions de sang et de produits
sanguins sont souvent superues.
Effectuées comme il convient, les transfusions sanguines sauvent la vie de millions
de personnes chaque année, mais les transfusions non sécurisées – incompatibilité
du sang, volume inadéquat de sang transfusé ou transmission d’infections comme
l’hépatite B, l’hépatite C, l’infection à VIH, le paludisme, la syphilis ou la maladie
de Chagas – peuvent provoquer des réactions graves chez le receveur.
La prise en charge d’une hémorragie grave consiste dans un premier temps à stopper
l’écoulement sanguin et à rétablir la volémie aussi vite que possible pour maintenir
la perfusion et l’oxygénation tissulaires. Pour cela, il faut administrer au patient
d’importants volumes de liquides de remplacement jusqu’à ce que l’hémorragie soit
maîtrisée. Certains sujets répondent rapidement et restent stables après injection
de cristalloïdes ou de colloïdes et n’ont pas besoin d’une transfusion sanguine.
Dans les pays d’endémie palustre, le risque de contracter le paludisme par transfu-
sion est important et il peut être nécessaire d’administrer le traitement antipaludique
classique au transfusé (voir le chapitre 7).
Précautions à prendre
● Les voyageurs doivent se munir d’une che médicale ou d’un autre document
indiquant leur groupe sanguin et contenant des informations sur tout problème
médical actuel ou traitement en cours.
● Les personnes souffrant de pathologies susceptibles de nécessiter une transfusion
sanguine doivent éviter tout voyage inutile.
● Les voyageurs doivent prendre toutes les précautions possibles pour éviter
d’être victimes d’accidents de la circulation (voir le chapitre 4).
● Les voyageurs doivent obtenir à l’avance une adresse de contact au lieu de
destination pour solliciter conseil et assistance en cas d’urgence médicale.
● Les voyageurs souffrant d’affections chroniques telles qu’hémophilie ou tha-
lassémie qui nécessitent régulièrement la transfusion de sang ou de produits
dérivés du plasma doivent obtenir l’avis d’un médecin sur la prise en charge de
leur pathologie avant de partir en voyage. Ils doivent aussi avoir les coordonnées
d’un établissement médical compétent au lieu de destination et emporter, au
besoin, une réserve de produits sécurisés.

183
Chapitre 8. exposition à du sang ou à d’autres liquides biologiques
Exposition accidentelle à du sang ou à d’autres liquides
biologiques
On peut être exposé à des agents pathogènes véhiculés par le sang dans les cas
suivants :
– contact entre du sang ou des liquides biologiques et une surface de peau
lésée ou les muqueuses ;
– perforation de la peau par une aiguille ou un instrument piquant ou tranchant
souillé de sang ou de liquides biologiques.
L’exposition accidentelle peut se produire :
– lors de l’utilisation de seringues et d’aiguilles contaminées pour s’injecter
des drogues ;
– lors d’accidents ou d’actes de violence, y compris d’agressions sexuelles ;
– lors de rapports sexuels sans préservatif ou au cours desquels le préservatif
s’est rompu ;
– lors d’un accident professionnel, en milieu médical ou autre, dont sont
victimes des agents de santé ou d’autres types de personnel (secouristes, po-
liciers) dans le cadre de leur travail, ou les personnes dont ils s’occupent ;
– lors de catastrophes d’origine naturelle ou humaine.
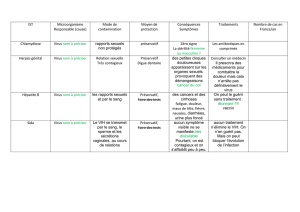
Une exposition accidentelle présente un risque de contamination par des agents
pathogènes transmis par le sang, en particulier les virus des hépatites B et C et le
VIH. Le risque moyen de séroconversion après une seule exposition percutanée
à du sang contaminé par le virus de l’hépatite C est d’environ 2 %, chiffre qui est
compris entre 6 et 60 % pour l’hépatite B. Pour du sang contaminé par le VIH, le
risque oscille entre 0,1 et 0,3 %.
Vaccination pré-exposition. La vaccination anti-hépatite B peut protéger les
voyageurs contre l’infection avant qu’ils n’y soient exposés (voir le chapitre 6). Il
n’existe pas de vaccin contre le virus de l’hépatite C ni contre le VIH.
Prophylaxie post-exposition (PPE). La PPE est une intervention médicale d’urgence
visant à réduire le risque de transmission d’agents pathogènes véhiculés par le sang
après une exposition possible. Elle existe pour le VIH et le virus de l’hépatite B.
L’exposition accidentelle à du sang ou à d’autres liquides biologiques potentiel-
lement contaminés est une urgence médicale. Il convient de prendre au plus vite
les mesures suivantes :
1. Consulter un prestataire de services et signaler l’accident.
2. Premiers secours.
3. PPE, le cas échéant.

184
voyages internationaux et santé 2010
Premiers secours en cas d’exposition à des agents pathogènes
transmis par le sang
Effraction cutanée
● Laissez saigner la plaie.
● Ne pincez pas et ne frottez pas la lésion.
● Lavez la plaie immédiatement au savon ou avec une solution douce qui n’irrite
pas la peau.
● En l’absence d’eau courante, lavez la plaie avec un gel ou une solution nettoyante
pour les mains.
● N’utilisez pas de solutions fortes (eau de javel, iode ou produits à base d’alcool)
car elles risquent d’irriter la plaie et d’aggraver la blessure.
Projection de sang ou de liquides biologiques sur la peau intacte
● Lavez immédiatement la surface de peau souillée sous l’eau courante.
● En l’absence d’eau courante, lavez la surface souillée avec une solution net-
toyante pour les mains.
● N’utilisez pas d’antiseptiques à base d’alcool.
● Ne frottez pas la peau.
Projection dans les yeux
● Irriguez immédiatement l’œil touché avec de l’eau ou un soluté physiologi-
que.
● Asseyez-vous, penchez la tête en arrière et demandez à quelqu’un de verser
lentement de l’eau ou un soluté physiologique sur l’œil, en soulevant et en
abaissant doucement la paupière pour bien nettoyer l’œil.
● Si vous portez des lentilles de contact, ne les retirez pas pour nettoyer l’œil, car
elles forment une barrière protectrice. Retirez-les une fois l’œil lavé et nettoyez
les de la façon habituelle. Vous pourrez les remettre ensuite sans risque.
● N’appliquez pas de savon ni de désinfectant sur l’œil.
Projection dans la bouche
● Crachez immédiatement.

185
● Rincez-vous soigneusement la bouche avec de l’eau ou un soluté physiologique
et crachez de nouveau. Répétez l’opération plusieurs fois.
● N’utilisez pas de savon ni de désinfectant dans la bouche.
Dans tous les cas, contactez immédiatement un agent de santé.
Prophylaxie post-exposition (PPE)
VIH
S’agissant du VIH, la prophylaxie post-exposition (PPE) désigne un ensemble
complet de services destinés à prévenir l’infection à VIH chez une personne qui a
été exposée au virus. Ces services englobent des conseils avec évaluation du risque
de contamination, des tests de dépistage du VIH fondés sur le consentement éclairé
et, selon les résultats de l’évaluation du risque, la prescription d’un bref traitement
antirétroviral, accompagné d’un soutien et d’un suivi. Le conseil et l’évaluation du
risque sont des étapes indispensables avant l’administration de la PPE. Le test de
dépistage du VIH est vivement recommandé pour la personne exposée et pour la
personne source (si elle est connue). Le test ne doit jamais être obligatoire ni exigé
pour l’administration de la PPE ; toutes les personnes exposées accidentellement
doivent bénécier d’un service de conseil approprié et la PPE doit être administrée
avec le consentement éclairé de l’intéressé.
La PPE doit être instaurée le plus tôt possible après l’exposition, de préférence
moins de 2 h après. La décision de mettre en route le traitement antirétroviral
dépend de plusieurs facteurs, notamment le statut VIH de la personne exposée et
de la personne source (si elle est connue), la nature du liquide biologique en cause,
la gravité de l’exposition et le délai entre l’exposition et le début du traitement. La
PPE ne doit pas être administrée aux personnes dont on sait qu’elles sont VIH-
positives ou dont le test de dépistage est positif.
Dans la plupart des cas, le schéma prophylactique recommandé associe deux médi-
caments antirétroviraux à prendre en continu pendant 28 jours. On peut y ajouter
un troisième médicament quand on suspecte une résistance médicamenteuse chez
la personne source. Il est particulièrement important de consulter un spécialiste
en cas d’exposition à un virus pharmacorésistant. Pour plus d’informations, voir
le site www.who.int/hiv/topics/prophylaxis/en/.
Si un test de dépistage du VIH a été effectué initialement, il doit être renouvelé
8 semaines après l’exposition, puis à nouveau 6 mois après l’exposition si l’intéressé
a suivi un traitement antirétroviral. Si le résultat est positif à n’importe quel stade,
l’intéressé doit bénécier d’un soutien psychologique et d’un traitement adapté.
Chapitre 8. exposition à du sang ou à d’autres liquides biologiques
 6
6
1
/
6
100%