Le cancer en Suisse - National Institute for Cancer Epidemiology

Neuchâtel, 2011
Le cancer en Suisse
Etat et évolution de 1983 à 2007
Swiss Childhood Cancer Registry (SCCR)
Schweizer Kinderkrebsregister (SKKR)
Registre Suisse du Cancer de l’Enfant (RSCE)
Registro Svizzero dei Tumori Pediatrici (RSTP)
14
Santé
1178-1000

La série «Statistique de la Suisse»
publiée par l’Office fédéral de la statistique (OFS)
couvre les domaines suivants:
0 Bases statistiques et produits généraux
1 Population
2 Espace et environnement
3 Vie active et rémunération du travail
4 Economie nationale
5 Prix
6 Industrie et services
7 Agriculture et sylviculture
8 Energie
9 Construction et logement
10 Tourisme
11 Mobilité et transports
12 Monnaie, banques, assurances
13 Protection sociale
14 Santé
15 Education et science
16 Culture, médias, société de l’information, sport
17 Politique
18 Administration et finances publiques
19 Criminalité et droit pénal
20 Situation économique et sociale de la population
21 Développement durable et disparités régionales et internationales

Office fédéral de la statistique (OFS)
Neuchâtel, 2011
Statistique de la Suisse
Rédaction
Prof. Christine Bouchardy (NICER),
Dr. Jean-Michel Lutz (NICER), PD Dr. Claudia Kühni (RSCE)
Graphiques/tableaux:
Pierre Pury (NICER), Natascha Wyss (OFS),
Marie-Pierre Strippoli (RSCE)
Collaboration rédactionelle
Dr. Walter Weiss, Dr. Christoph Junker (OFS),
Dr. Elodie Roy (OFS), Dr. Andrea Bordoni (NICER),
Dr. Kerri Clough-Gorr (NICER),
PD Dr. Nicolas von der Weid (GOPS)
Editeur Office fédéral de la statistique (OFS),
National Institute for Cancer Epidemiology
and Registration (NICER),
Registre Suisse du cancer de l’enfant (RSCE)
www.cancer.bfs.admin.ch
www.nicer.org
www.registretumeursenfants.ch
Le cancer en Suisse
Etat et évolution de 1983 à 2007

Editeurs Office fédéral de la statistique (OFS), National Institute for Cancer Epidemiology and Registration (NICER),
Registre Suisse du cancer de l’enfant (RSCE)
Complément d’information Service d’information Santé, OFS, Section Santé de la population, tél. 032 713 67 00, e-mail: [email protected]
Auteurs Prof. Christine Bouchardy (NICER), Dr. Jean-Michel Lutz (NICER), PD Dr. Claudia Kühni (RSCE)
Graphiques/tableaux Pierre Pury (NICER), Natascha Wyss (OFS), Marie-Pierre Strippoli (RSCE)
Comité de pilotage Dr. Peter Glauser (OFS), Dr. Rolf Heusser (NICER), Prof. Giorgio Noseda (NICER)
Direction de projet Natascha Wyss (OFS)
Collaboration rédactionnelle Dr. Walter Weiss, Dr. Christoph Junker (OFS), Dr. Elodie Roy (OFS), Dr. Andrea Bordoni (NICER),
Dr. Kerri Clough-Gorr (NICER), PD Dr. Nicolas von der Weid (GOPS)
Réalisation DIAM/PP
Diffusion Office fédéral de la statistique, CH-2010 Neuchâtel
Par le portail Statistique suisse – Domaine «Santé»: www.cancer.bfs.admin.ch
Numéro de commande 1178-1000
Prix 21 francs (TVA excl.)
Série Statistique de la Suisse
Domaine 14 Santé
Langue du texte original Allemand (chap. 1 et 5) et français (chap. 2, 3 et 4)
Traduction Services linguistiques de l’OFS (également disponible en allemand, italien et anglais)
Page de couverture: OFS; concept Netthoevel & Gaberthüel, Bienne; photo: © Uwe Bumann – Fotolia.com
Graphisme/Layout OFS
Copyright OFS, Neuchâtel 2011 (Etat des données: juin 2010)
La reproduction est autorisée, sauf à des fins commerciales, si la source est mentionnée
ISBN 978-3-303-14144-1
IMPRESSUM

3
2011 OFS LE CANCER EN SUISSE
3 Généralités du cancer en Suisse 18
3.1 Incidence et risque d’être atteint 18
3.2 Décès et années de vie perdues 18
3.3 Survie et prévalence 20
3.4 Tendances temporelles et comparaisons
régionales 20
3.5 Facteurs de risque, prévention et traitement 22
3.6 Spécificités suisses 23
4 Localisations cancéreuses 24
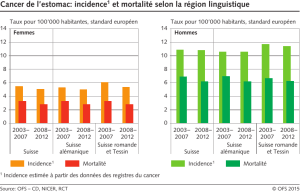
4.1 Cancer de l’estomac 24
4.1.1 Généralités 24
4.1.2 Tendances 24
4.1.3 Comparaisons régionales 26
4.1.4 Comparaisons internationales 26
4.1.5 Facteurs de risque 26
4.1.6 Prévention et dépistage 27
4.2 Cancer du côlon-rectum 28
4.2.1 Généralités 28
4.2.2 Tendances 28
4.2.3 Comparaisons régionales 30
4.2.4 Comparaisons internationales 30
4.2.5 Facteurs de risque 30
4.2.6 Prévention et dépistage 31
Table des matières
Abréviations 5
Préfaces 6
L’essentiel en bref 8
1 Introduction 11
2 Données et méthodes 12
2.1 Sources de données 12
2.1.1 Registres des tumeurs 12
2.1.2 Registre suisse du cancer de l’enfant 13
2.1.3 Statistique des causes de décès 14
2.2 Indicateurs 14
2.2.1 Incidence 15
2.2.2 Mortalité 15
2.2.3 Survie 15
2.2.4 Prévalence 16
2.2.5 Stade au diagnostic 16
2.2.6 Efficacité du traitement 16
2.3 Qualité des données 17
2.3.1 Comparabilité 17
2.3.2 Exhaustivité 17
2.3.3 Validité 17
2.3.4 Exactitude 17
TABLE DES MATIÈRES
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
1
/
97
100%