11/03/2016 PRAUD Camille (CR : Paul SEISSON ) Système

Régulation de la circulation – système cardio-vasculaire
!"#$% !
!#&!'
()
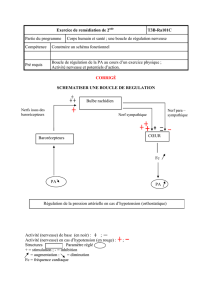
Régulation de la circulation
A. Introduction :
*(!+ (,& !+!%++"+!-)#+" ! #+#++%" .!"%,
(-!(/-!0
•* débit cardiaque "-&+ (! Qc = Fréquence Cardiaque x Volume d'Ejection Systolique1
#+!2-+0+(!+!%,%-)-&%&!-0+ !"0%#"3-4 #+
#01
•5+-!!" .!"%,6#+!+ #+!"résistances à l'écoulement6,(!-(!
% 7!#+-81#+ #+!2-
$ (! + action directe du SNV #+! #+ !9 /+ " 6% #"& #+ "
8!"%15& !(!("((#!+1
$ (! + régulation humorale (! 5+"#/- % ! (!-+ "+ (!#
% !1
$(!+ régulation hormonale604#:&#!%#-!()"%,!
%# #+! #+1 * %#- (0- "+ (!#+ " %, (! #+-0+ !
!-+ :5- #+1
Plan
A. Introduction
B. Régulation nerveuse de la circulation
C. Régulation humérale
D. Régulation hormonale
E. Les réponses circulatoires à l'hémorragie et au changement de position

Régulation de la circulation – système cardio-vasculaire
B. Régulation nerveuse de la circulation :
* +!%, "%- +
(!(/05#!/#(/0#(/01
•* (!(/0 - ,
,!--" +-%!, # +% !9++6 #
+% !-1(!+ (+!(!-+-(!
nerf vague X 0 + !2 4! "+
#+!2"5 %- !"01
•+! ", ,!-- -!)+
(/0 : /0 -! , #+
-! /#! 0 0 #+ (0- "+
! #+1 +5 ( "3-!)+ "
(/0 +% !% +
#+!2 (/0 : +%6 )!9 ,
/+ (/0 0 !#++ -!+
" (! "5! " #1 +#+ :
"&&-!+ " (!(/06
(/0 #+!2 le cœur et les vaisseaux
périphériques.
*parasympathique
–(#" ", +!#+1 * (!! +!#+ " 886 & +( % #+" :
5+-!!"5#!)+1
–* ", +!#+ +/-+ " 5 - /#+6 -)+ " ((" (!
,((!+""#8!%#"5/1

Régulation de la circulation – système cardio-vasculaire
*orthosympathique
–(#"",+!#+6+(+!","++)+)#+(+1
–* +!#!+! !+ +#!"!-++1 + !!#% "#8) (! "
(("6 +#+(;1
!"
* .!++!%-:&#(!(!(/0#!/#(/01*",
#++)#+6 5+8+ 0"#+-08!(!++
–le parasympathique inhibe le cœur. +#+< 5++!%#+ (!(/0 +5 (
-!01*+!&%)"!#++!%+." +(!!/(/##)01#!
0+!&%)) /++!%+."! #$%+! !1
–le sympathique stimule le cœur.
* ", #+ #4#! & + ; (1 * (!(/0 "#+ !(# #! 0
(/0"#++#+"!#"5&&#!(/0,! 6 #+!&!#"# /"6=
*(/0 )+ "-8 !"06 (!",& !)+#+"&!-0+ !"0
(effet chronotrope positif )"&#! " #+! #>(effet ionotrope positif)1
*(!(/0"+&!-0+ !"0&#! " #+! #+1; (8"3!!;!
.!+ #(%)(!,(1
?@ABC
$)+#+&!-0+ !"0
$)+#+&#! " #+! #+
?@ABC
$"+#+&!-0+ !"0
$"+#+"&#! " #+! #+

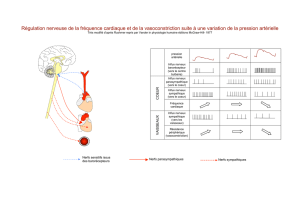
Régulation de la circulation – système cardio-vasculaire
*5
!0+(#8!0%+#+0+";+ "#+ + !++%"#+
!1
#+ neurones sympathiques0++!%+ "(!#"%,6#D5#+!#%
"!- (!(- &0% récepteurs alpha adrénergiques1(!+ #+! #+"
"#+ vasoconstriction1*#!0 3!!;#"+6 8!"%,)++
!-+ :5- #+"+1
E+%(#+!6 -!-8! #!#+!(/0:5 #++%!6"!!1
# !$!
*5 %-(#++-" (/0)+ + "5/(#,- "5 /- !6"-(+""#+
8+"5+%!#+++1
!%&'%&'&(
•*5/ (! " réduire le débit cardiaque 8!" !"6 !-" #+> (! #+ +/8!
"!- (! !+0@+%"# !""+#"1+#+6#++!#%
("!- (!@ %!!# !"6++%"8!#+ /1
•* (! "'augmenter le débit cardiaque / !"6 )+#+ " > (!
#+ " !- (! "!-+!)0 F6 (! -)+"5augmenter la pression artérielle
#0 G "#0 (! #+ " !- (! "!-+!)0 H1 + #8+ #! +
%# #+! #+ " %, ! ! #+ +- !1 * # / "#+
%, .!1
I

Régulation de la circulation – système cardio-vasculaire
•*,+%!#+#- "&&-!+
▪+!#(("?6# -+%"5+"#/-6% +action vasoconstrictrice.
▪* 6 >6 "-+#+ " "-)!"#+ " 5A % + action vasodilatatrice
(+ !+5,("5+J""-)!"#+" #- 6+ #+ !"0
bradycardisante1#++/--(!+!#+"",1* ! #++ "
+ 4 #+ #++ + #! 4#!"5/1 @ (! " "#8!
5 #+" 01
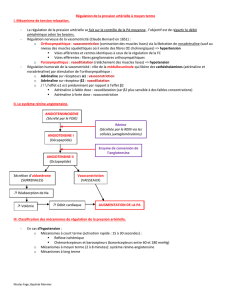
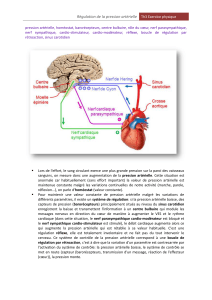
()&*
"#+ + #+ (!++ " (/0 " (!(/06 #"- (! "
+&#!#+(-!(/-!0 +!1
+%"!#+ -!-8!6#+!#%","+!#+1*+!#++%+6:(!#,-" #!,
!(!-++ 5aire pressive 0 #+" + augmentation de l'activité cardiaque et des résistances
(-!(/-!01 #! 05+ !!!6 #+ !#% 5aire dépressive 0 (!#%#0 + inhibition !"0
(-!(/-!01
+!#+!K#%+#!"+&#!#+(!#%++"5+/"5+8
–5 %-!(!#!#" ",!1+"+5inspiration#+#!+ugmentation du
tonus et de l'activité cardiaque1+"+5,(!#+6 55+%!1
–* #"& #+ -8#0 " +) %#+ #"! ! +!#+ 5hypoxie6
5hypercapnie6 5acidose %#+ ! 5! (!% " !#+ -!-8!6 : 5#!)+ "#+ "5+
vasoconstriction et d'une augmentation d'activité cardiaque1
–+#+ #!,+(!((/##)0+"#"!5 %- !"0 #+!!+
:!(!#+1*4+#!+(( #+ +#"&!#+!/ !"01
L
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%