TS thème 3A N. Pidancier Correction du TP15 : La réaction

Correction du TP15 : La réaction inflammatoire aiguë N. Pidancier
TS thème 3A N. Pidancier
Correction du TP15 : La réaction inflammatoire aiguë
Activité 1 : Identification des cellules du système immunitaire dans le sang
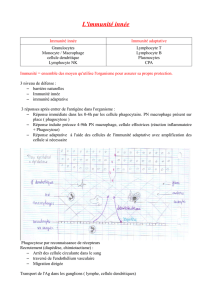
Cellules immunitaires du sang
Type de cellules
caractéristiques
Granulocytes Monocytes Lymphocytes (B ou T)
Proportion par rapport à
l'ensemble des
leucocytes
40 à 75% 2 à 10% 24 à 40%
Taille 12 à 18 µm 20 à 25 µm 8 à 15 µm
Forme du noyau Plusieurs lobes Bilobé ou mamelonné Plus ou moins arrondi,
volumineux
cytoplasme Nombreuses
granulations dans le
cytoplasme
Souvent à bord irrégulier Pas de granulations
Durée de vie Quelques jours Quelques jours à
quelques mois
Quelques mois à
plusieurs années
Aspect en microscopie
optique
Impossible de distinguer
les LB et LT au MO
Localisation possible Sang mais peuvent
passer dans les tissus
Sang. Se transforment en
macrophage quand ils
sortent des vaisseaux
sanguins
Sang et organes
lymphoïdes secondaires
(rate, ganglions
lymphatiques,
amygdales, végétations)
Rôles Réalisent la phagocytose
(immunité innée)
Joue un rôle dans
l'immunité innée
Participent à l'immunité
adaptative

Correction du TP15 : La réaction inflammatoire aiguë N. Pidancier
Les organes lymphoïdes
Thymus et moelle osseuse sont des organes lymphoïdes primaires. Toutes les cellules du sang naissent
dans la moelle osseuse à partir de cellules souches, responsables des différentes lignées de cellules
sanguines.
Après leur naissance dans la moelle osseuse, les lymphocytes T (=thymus) migrent vers le thymus où ils
vont acquérir leur récepteur spécifique et acquérir leur immunocompétence. Tant qu'ils n'ont pas été en
contact avec un antigène, on parle de LT naïfs.
Les lymphocytes B acquièrent leur récepteur spécifique au niveau de la moelle osseuse (B=bones,os).
Les lymphocytes T et B reconnaissant nos propres cellules sont éliminés. Les LB et LT naïfs quittent
ensuite les organes lymphoïdes primaires et migrent vers les organes lymphoïdes secondaires (rate,
ganglions lymphatiques...)
Activité 2 : Déroulement et acteurs de la réaction inflammatoire
Les symptômes de l'inflammation aiguë et leur interprétation :
- D'après les résultats de l'analyse sanguine, on observe un nombre supérieur aux normes pour les
leucocytes (en particulier les polynucléaires neutrophiles=granulocytes) dans le sang
Or les leucocytes sont des cellules de l'immunité
L'augmentation des leucocytes dans le sang est donc le signe d'une infection et d'une réponse du système
immuntaire qui lutte contre celle-ci.
- Il y a présence de pus au niveau de la lésion, signe d'infection bactérienne
Le pus contient des cellules mortes, des granulocytes et des bactéries.
Doc 1 p. 268 : La plaie montre rapidement après la blessure les symptômes de la réaction inflammatoire
aiguë : rougeur, gonflement, chaleur et douleur.
Doc 2 p. 268 : présentation des différents agents pathogènes (virus, bactéries, champignons, parasites)
Doc 4 p. 268 : Comparaison de lames minces de peau avant et après lésion en microscopie optique
Constat : Rapidement après la lésion, le diamètre des capillaires sanguins augmente (vasodilatation).
Déduction : Cela permet l'apport de sang (donc rougeur et chaleur) et facilite l'arrivée massive de cellules
de l'immunité sur le site de la lésion.

Correction du TP15 : La réaction inflammatoire aiguë N. Pidancier
Constat : Du plasma s'est infiltré sous l'épiderme.
Interprétation : Il y a augmentation de la perméabilité des vaisseaux sanguins, du plasma sort des
vaisseaux sanguins, cela facilite la sortie des cellules du sang dans les tissus et entraîne le gonflement
Constat : Il y a présence de nombreux leucocytes dans le derme (on reconnaît un granulocyte dans
l'encadré).
Or les granulocytes sont originaires du sang et peuvent réaliser la phagocytose.
Donc les granulocytes quittent les vaisseaux sanguins et migrent vers le site de la lésion afin d'éliminer
les agents pathogènes par phagocytose.
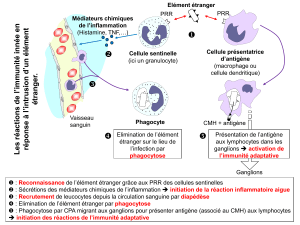
Détection du signal de danger : rôles des cellules sentinelles (doc 1 p. 270)
Des cellules détectent les agents pathogènes ou les cellules anormales de notre organisme (cellules
cancéreuses). Ces cellules sont des cellules sentinelles.
Les différentes cellules sentinelles (voir tableau page suivante)
Doc 5 p. 271 :graphique montrant l'évolution de la concentration en TNF in vitro produit par des
macrophages de souris témoin ou mutante en présence d'un virus (virus de l'herpès). Le TNF( Tumor
Necrosis Factor) est un médiateur chimique de l'inflammation.
Constat : Les souris mutantes produisent peu de TNF (inférieur à 1 unité) pendant la durée de l'expérience
alors que les souris témoin produisent une quantité croissante de TNF jusqu'à 5 unité de TNF.
Or chez les souris mutantes le récepteur (PRR) de l'immunité innée est inactivé.
On en déduit que la libération de médiateurs chimiques de l'inflammation nécessite la reconnaissance du
virus (agent pathogène) au niveau des récepteurs PRR de l'immunité.
Doc 6 p. 271: Les agents pathogènes possèdent de nombreux motifs moléculaires en commun appelés
PAMP (Pathogen Associated Molecular Pattern). Les cellules sentinelles reconnaissent les PAMP des
agents pathogènes grâce à leur récepteur PRR (Pattern Recognition Receptor). La fixation de PAMP sur
les PRR active les cellules sentinelles.
Les récepteurs de l’immunité innée sont présents chez des organismes très divers ( insectes, plantes..)
L’immunité innée repose donc sur des mécanismes de reconnaissance conservés au cours de l’évolution.
Source : http://www.sabiosciences.com/
Après leur activation, les cellules sentinelles sécrètent des médiateurs chimiques puis réalisent la
phagocytose.
Les médiateurs chimiques
Doc 1 p. 272 : résultat d'expérience réalisée chez une souris in vivo pour montrer le rôle de l'histamine
Constat : Un colorant fluorescent a été injecté dans la circulation sanguine d'une souris.
Sans injection d'histamine, la fluorescence au niveau des tissus du muscle est nulle alors qu'avec injection
d'histamine, la fluorescence augmente immédiatement au niveau des tissus du muscle.
Or pour se retrouver dans les tissus du muscle, la fluorescence est sortie des vaisseaux sanguins vers le
muscle.
Donc l'histamine augmente la perméabilité des vaisseaux sanguins.
Doc 2 p. 272 :

Correction du TP15 : La réaction inflammatoire aiguë N. Pidancier
Constat : On constate que les granulocyte ont la possibilité de quitter les vaisseaux sanguins au voisinage
d'un site infecté (= diapédèse).
On peut supposer que des substances chimiques libérées au niveau du site d'infection attirent les
granulocytes.
Doc 3 et 4 p. 272 :
Graphique montrant l'expression de la sélectine , une protéine fabriquée au niveau de la paroi interne des
vaisseaux sanguins. Schéma montrant le rôle des molécules d'adhésions dans la migration des cellules
immunitaires du sang vers un tissu infecté.
Constat : L'expression de la sélectine augmente rapidement après l'injection de TNF (=médiateur
chimique) et la sélectine est une molécule permettant aux granulocytes de se fixer sur la paroi interne des
vaisseaux sanguins
Le TNF permet de faciliter la sortie des granulocytes des vaisseaux sanguins au voisinange du site
d'infection et il est produit une fois que les cellules sentinelles ont reconnu un agent pathogène (doc 5 p.
271)
Doc 6 p. 273 :schéma montrant le mode d'action des médicaments anti-inflammatoires
Les cellules immunitaires (mastocytes, macrophage et granulocyte) sécrètent des prostaglandines
(médiateurs chimiques) participant à la réaction inflammatoire aiguë.
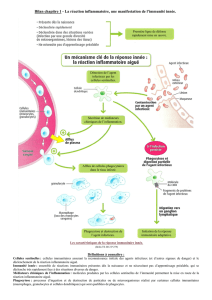
Bilan : Les cellules sentinelles après avoir reconnu un agent pathogène sécrètent des médiateurs
chimiques (TNF, histamines, prostaglandines) qui
- conduisent à la vasodilatation et l'augmentation de la perméabilité des vaisseaux sanguins
- attirent les cellules phagocytaires (granulocytes, monocytes) sur le site d'infection
−déclenchent la douleur (protaglandines)=signal d'avertissement pour notre organisme d'une
menace
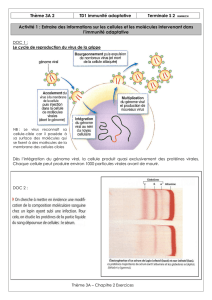
La phagocytose
animation http://www.biologieenflash.net/animation.php?ref=bio-0064-2
Les cellules pouvant réaliser la phagocytose :
Cellules dendritiques
macrophages
granulocytes
Déroulement de la phagocytose : voir schéma du cours
1-adhésion du pathogène à la membrane de la
cellule phagocytaire via les récepteurs PRR et les
PAMP de l'agent pathogène
2- ingestion du pathogène
3- digestion du pathogène et élimination des débris.
Certaines molécules du pathogène vont ensuite être
associées à des protéines du CMH (complexe majeur
d'histocompatibilité) puis être présentées sur la
membrane de la cellule phagocytaire. C'est la
présentation de l'antigène. Les cellules capables de
présenter l'antigène sont appelées cellules
présentatrices de l'antigène (CPA).
Source (doc 5 p. 275 belin SVT 2012)
En général, l'immunité innée via la phagocytose conduit à une élimination des agents pathogènes. Mais la
réaction inflammatoire aiguë est parfois insuffisante et la réponse immunitaire se poursuit par l'immunité
adaptative.

Correction du TP15 : La réaction inflammatoire aiguë N. Pidancier
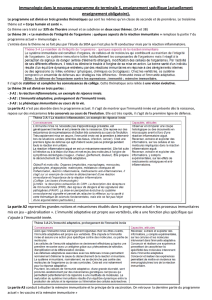
Acteurs cellulaires et moléculaires de la réaction inflammatoire aiguë
Acteurs cellulaires Acteurs moléculaires
Détection des agents pathogènes
Cellules dentritiques
Macrophages
Mastocytes
Phagocytose:
Cellules dendritiques
Granulocytes
macrophages
Récepteur PRR des cellules sentinelles : reconnaissance des PAMP
Médiateurs chimiques de l'inflammation (histamine, prostaglandines,
TNF...) : activent, stimulent, attirent les cellules de l'immunité innée
pour les cellules dendritiques et macrophages, la phagocytose est
suivie d'une présentation des peptides des agents pathogènes sur leurs
molécules membranaires du CMH. Cela va permettre d'initier
l'immunité adaptative
Schéma-bilan : voir cours
 6
6
 7
7
1
/
7
100%