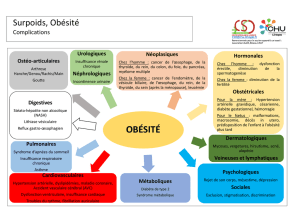
Obésité et diabète de type 2 - L`Université Paris Descartes

Obésité'et'diabète'de'type'2':'des' cellules'au'carrefour'du'microbiote'et'de'
l’inflammation'?'
Des' chercheurs' de' l’Institut' Cochin' (CNRS/Inserm/Université' Paris' Descartes)' et' de'
l’Institut'de'cardiométabolisme'et'nutrition'–'ICAN'(Inserm/UPMC/APJHP)'ont' découvert'
qu’une' classe' de' cellules' inflammatoires,' les' lymphocytes' MAIT1,' est' dérégulée' chez' les'
patients' atteints' de' diabète' de' type' 2' et' d’obésité.' Chez' ces' derniers,' la' chirurgie'
bariatrique' (ou' !"#$%%'gastrique)2,' qui' soulage' l’inflammation,' rétablit' aussi' le'
fonctionnement'normal'des'cellules'MAIT.'Déjà'connues'pour'être'activées'par'certaines'
populations'bactériennes'et'pour'favoriser'l’inflammation,'ces'cellules'pourraient'faire'le'
lien' entre' la' modification' de' la' flore' intestinale' (microbiote)' observée' chez' les' patients'
atteints'd’obésité'et'de'diabète'de'type'2,'et'le'caractère'inflammatoire'de'ces'maladies.'
Ces'travaux'sont'publiés'le'9'mars'2015'dans'la'revue'&'()*$+,'-,.+/*/0$+,1*23%4/5$4/'*.'
!
"#!$%&'()#! $#! )*+#! ,-!#)! ./0'12%)1!203)! $#2! +&)40.05%#2! 216(7#2! %3)%8#8#3)! .%1#2!9:%!03)!+7057#221!
+&7)0:)! $&32! .#! 803$#! #)! #3! ;7&3<#=>! ?#2! 8&.&$%#2! &:@! <&:2#2! 8:.)%+.#2! A<4&35#8#3)!
$/&.%8#3)&)%03B!21$#3)&7%)1B!#3!%3)#7&<)%03!&6#<!$#2!+71$%2+02%)%032!5131)%9:#2C!203)!&220<%1#2!D!:3#!
%3E.&88&)%03! <4703%9:#B! %3$:%)#! +&7! .#! 2*2)(8#! %88:3%)&%7#! 9:%! #2)! &3078&.#8#3)! &<)%61>! ?#))#!
%3E.&88&)%03!#2)!+712#3)#!303!2#:.#8#3)!$&32!.#!2&35!8&%2!&:22%!$&32!.#2!075&3#2!%8+.%9:12!$&32!.#!
<03)7F.#!81)&'0.%9:#!$#!./075&3%28#B!<088#!.#!E0%#!#)!.#!)%22:!&$%+#:@>!G..#!<03)7%':#!D!.&!+#7)#!$:!
<03)7F.#!$#!./19:%.%'7#!5.*<18%9:#>!G3!0:)7#B!$#2!1):$#2!71<#3)#2!803)7#3)!9:#!.&!E.07#!'&<)17%#33#!
%3)#2)%3&.#!$#2!+&)%#3)2!$%&'1)%9:#2!#)!0'(2#2!#2)!80$%E%1#!$#!8&3%(7#!%8+07)&3)#>!!
H0:)#E0%2!.#!.%#3!#3)7#!.#2!80$%E%<&)%032!$#!.&!E.07#!%3)#2)%3&.#!#)!./%3E.&88&)%03!<4703%9:#!0'2#761#2!
$&32! <#2! +&)40.05%#2! #2)! 8&.! <033:>! I7! <#7)&%3#2! <#..:.#2! %3E.&88&)0%7#2B! $#2! .*8+40<*)#2! H!
+&7)%<:.%#72!&++#.12!JKLHB!203)!&<)%61#2!+&7!<#7)&%3#2!'&<)17%#2>!"#2!<4#7<4#:72!$#! <#))#!1):$#!03)!
$03<! &3&.*21! 2%! <#2! <#..:.#2! 1)&%#3)! 80$%E%1#2! <4#M! .#2! +&)%#3)2! &))#%3)2! $#! $%&'()#! $#! )*+#! ,! 0:!
$/0'12%)1>!!
"#:72! 712:.)&)2! 716(.#3)! :3#! E07)#! &.)17&)%03! $#! <#2! .*8+40<*)#2! JKLH!N! .#:7! E719:#3<#! #2)! )7(2!
E07)#8#3)! $%8%3:1#! $&32! .#! 2&35! $#2! +&)%#3)2>! L.2! 203)! 8O8#! %3$1)#<)&'.#2! <4#M! :3! 9:&7)! $#2!
+&)%#3)2!0'(2#2>!"#!)%22:!&$%+#:@B!#3!7#6&3<4#B!#3!<03)%#3)!$#2!9:&3)%)12!'%#3!+.:2!%8+07)&3)#2!<4#M!
.#2!+&)%#3)2!$%&'1)%9:#2!#)!0'(2#2!9:#!<4#M!.#2!2:P#)2!2&%32>!L.2!*!203)!+&7!&%..#:72!&<)%612!$#!8&3%(7#!
#@&<#7'1#B!+70$:%2&3)!$#!57&3$#2!9:&3)%)12!$#!<*)0Q%3#2!A$#2!80.1<:.#2!%3E.&88&)0%7#2C>!!
!
!
!
!
09/03/2015'
!
!
!
!

!
!
!
G3! 0:)7#! &+7(2! <4%7:75%#! $#! ./0'12%)1! Abypass!5&2)7%9:#CB! <033:#! +0:7! &81.%07#7! .#! $%&'()#! #)!
./%3E.&88&)%03B!.&!E719:#3<#!$#2!.*8+40<*)#2!JKLH!$&32!.#!2&35!&:58#3)#!#)!7#6%#3)!D!$#2!9:&3)%)12!
0'2#761#2!<4#M!$#2!%3$%6%$:2!303!0'(2#2!#)!303!$%&'1)%9:#2>!R#!8O8#B!.&!+70$:<)%03!$#!<*)0Q%3#2!
+&7!.#2!.*8+40<*)#2!JKLH!#2)!E07)#8#3)!$%8%3:1#!&+7(2!<#))#!<4%7:75%#>!!
?#2! 712:.)&)2! 8#))#3)! #3! .:8%(7#! :3#! E07)#!&220<%&)%03! #3)7#! .#2! .*8+40<*)#2! JKLH! #)! .#2!
$*2E03<)%033#8#3)2! 81)&'0.%9:#2>! L.2! 2:55(7#3)! .&! +&7)%<%+&)%03! $#! <#2! <#..:.#2! $&32! .#!
$16#.0++#8#3)!$:!$%&'()#!$#!)*+#!,! #)!$#!./0'12%)1>!"#2!<4#7<4#:72!2:++02#3)!9:/#..#2!+0:77&%#3)!
O)7#! &<)%61#2! +&7! :3#! 80$%E%<&)%03! $#! .&! E.07#! %3)#2)%3&.#! A8%<70'%0)#C! $#2! +&)%#3)2B! #)! &:58#3)#7!
&%32%! ./%3E.&88&)%03>! "&! +70<4&%3#! 1)&+#! 2#7&! $#! 617%E%#7! .#! .%#3! #3)7#! <#2! <#..:.#2! JKLH! #)! .#!
8%<70'%0)#!$#2!+&)%#3)2>!S&7!#@#8+.#B!.#2!+&)%#3)2!9:%!3/03)!+.:2!$#!<#..:.#2!JKLH!<%7<:.&3)#2!03)T%.2!
:3!8%<70'%0)#!$%EE17#3)!$#!<#:@!<4#M!9:%!03!$1)#<)#!#3<07#!<#2!<#..:.#2!$&32!.#!2&35!U!S0:7!71+03$7#!
D!<#! )*+#! $#! 9:#2)%032B!.#2!2<%#3)%E%9:#2!03)!+716:!$#! 219:#3<#7!.#!8%<70'%0)#!$#! +&)%#3)2! 0'(2#2B!
&6&3)!#)!&+7(2!<4%7:75%#>!!
?#!+70P#)!71:3%22&3)!.#2!19:%+#2!$/K53(2!"#4:#3!D!./L32)%):)!?0<4%3!#)!$#!V&7%3#!?.18#3)!D!./LWXTL?KY!
S%)%1TZ&.+O)7%(7#!&!1)1!20:)#3:!+&7!.#!"&'#@!L3E.&8#@[B!.#!RWXTKXHWI\ZB!:3!+7057&88#!402+%)&.%#7!
$#!7#<4#7<4#!<.%3%9:#!AKSWSB!J%<70'&7%&C!#)!.#!+70P#)!#:70+1#3!J1)&<&7$%2>!L.!2#!$16#.0++#!$&32!.#!
<&$7#!$/:3!20:)%#3!KY\!AI'#JKLHC>!!
678,,9:1;,<,9(0'%$+=:%%'0/$43>,1*2$)/$*4,;,03++%,
6?8,@$,430A*/B(3,>(,!"#$%%,5$%4)/B(3,0'*%/%43,C,0'()4=0/)0(/43),(*3,5)$*>3,#$)4/3,>3,+D3%4'E$0,3*,+3,)F>(/%$*4,C,(*3,#34/43,#'0A3,)3+/F3,
$(,#34/4,/*43%4/*G,03,>/E/*(3,+$,B($*4/4F,>D$+/E3*4%,/*5F)F%,34,$%%/E/+F%H,,
6I8,@3,>/$!J43,>3,4"#3,?G,'(,>/$!J43,*'*,/*%(+/*'>F#3*>$*4G,3%4,+$,-')E3,+$,#+(%,-)FB(3*43,>3,>/$!J43G,>$*%,+$B(3++3,+KA"#3)5+"0FE/3,3%4,
0$(%F3,#$),+$,!$/%%3,>3,%3*%/!/+/4F,>3%,03++(+3%,C,+K/*%(+/*3,6/*%(+/*'=)F%/%4$*038H,.3++3=0/,%3,>F23+'##3,*'4$EE3*4,%'(%,+K3--34,>3,+K'!F%/4F,
'(,>3,+$,%F>3*4$)/4FH,
6L8, M*, N)$*03G, +$, >3)*/J)3, 3*B(O43, PQMR1, 6?S7?8, E'*4)3, B(3, %3+'*, +3%, )F5/'*%G, 7L, C, ?ST, >3%, N)$*U$/%, %'*4, '!J%3%,34, V, C, W, T, '*4, (*,
>/$!J43,>3,4"#3,?H,@3,*'E!)3,>3,#3)%'**3%,$443/*43%,>K'!F%/4F,E$%%/23,$,F4F,E(+4/#+/F,#$),I,3*,7?,$*%,67,T,>3%,-)$*U$/%,3*,?S7?,%'*4,
E$%%/23E3*4,'!J%3%,34,IST,>K3*4)3,3(X,%'*4,>/$!F4/B(3%8H,,
6V8,@K1YZ,1.:[,34,+3,@$!3X,1*-+$E3X,%'*4,/%%(%,>(,R)'5)$EE3,1*23%4/%%3E3*4%,>K:23*/)H''
Bibliographie'
MucosalJassociated' invariant' T' cell' alterations' in' obese' and' type' 2' diabetic' patientsB! L2&'#..#!
J&5&.4B! V&7%3#! S%357%2B! ?47%2)%3#! S0%)0:B! Z)1+4&3%#! ]#220.#2B! Y%<0.&2! ^#3)#<.#EB! ]&$7! V%&EB! ":<%#!
]#&:$0%3B! _#33%E#7! R&! Z%.6&B! I87&3! K..&)%EB! _&8%#! \022P043B! "&72! VP#7TY%#.2#3B! _&8#2! J<?.:2Q#*B!
Z16#7%3#! "#$0:@B! "&:7#3)! `#32#7B! K$7%&3&! H07<%6%&B! ?.&%7#! Z0:$&%2B! I.%6%#7! "&3)MB! ?47%2)%&3! ]0%)&7$B!
_:$%)4! K703Ta%23#b2Q*B! G)%#33#! "&75#7B! V&7%3#! ?.18#3)! #)! K53(2! "#4:#3>! The) Journal) of) Clinical)
InvestigationB!c!8&72!,de[>!!
Contacts'chercheurs':'
Chercheuse'CNRS!.!K53(2!"#4:#3!.!T'01'76'53'55'90'/'06'09'45'24'69!.!&53#2>.#4:#3f%32#78>E7!
Chercheuse'.!V&7%3#!?.18#3)!.!T'01'42'17'79'28!.!Q><.#8#3)f%<&3T%32)%):)#>075!
!
Contacts'presse':''
X3%6#72%)1!S&7%2!R#2<&7)#2!!
S%#77#Tg6#2!?.&:22#!!
de!hi
!
!
!
1
/
3
100%