1 / 3 Terminale Scientifique Partie I - : Importance - incertae

1 / 3
contT434
Terminale
Scientifique
Enseignement
obligatoire
SVT Partie I - : Importance des hormones dans la Procréation
Les Hormones sont impliquées dans toutes les étapes de la procréation : de la préparation à la fécondation, à la nidation
puis à la gestation.
Après avoir décrit d’une part la préparation de l’utérus des Mammifères femelles à la procréation pendant un cycle mens-
truel et d’autre part le devenir de la cellule-œuf issue de la fécondation durant les premiers jours de la grossesse, indiquer
l’origine et l’action de toutes les hormones qui y participent.
Remarques :
1) La formation et la libération des spermatozoïdes par les Mammifères mâles, la préparation à la lactation, l’accouchement, la lactation
et le suivi de la grossesse sont hors sujet ainsi que la contraception , la contragestion et les méthodes de procréation médicalement
assistée (PMA).
2) La composition doit être structurée : une introduction, des paragraphes reliés logiquement et une conclusion sont donc attendus. Quel-
ques dessins montrant les structures productrices des hormones impliquées illustreront le propos.
Introduction
La finalité d’un appareil reproducteur est de permettre aux espèces d’avoir une descendance différente des individus pa-
rentaux par le jeu combiné de la méiose et de la fécondation. Par ailleurs, chez les Mammifères, le développement em-
bryonnaire puis fœtal se fait in utero contrairement à d’autres groupes d’animaux ou ce développement est assuré dans
une structure protectrice (l’œuf) ou même directement dans le milieu extérieur. Ainsi, chez les Mammifères femelles,
plusieurs organes interviennent lors de la procréation tant pour permettre la fécondation (interne) que d’accomplir la ges-
tation in utero. C’est dans ce contexte que se pose le synchronisme de ces mécanisme et les hormones, du fait même
qu’elles commandent le fonctionnement d’organes à distance (par la voie sanguine) sont susceptibles d’assurer cela : c’est
ce qu’il faut démontrer dans ce sujet.
Dans un premier temps, il est tout naturel d’examiner comment les organes vont préparer la fécondation puis la gestation
puisque nous savons que les deux mécanismes se succèdent dans le temps. Il faut ensuite se préoccuper du futur organisme :
évoquer les gamètes (seul l’ovocyte sera considéré), leur fécondation (qui aboutit à la cellule-œuf) et le devenir de cette
cellule-œuf les 8 premiers jours, c’est-à-dire jusqu’au tout début de la gestation. Après cela, il faudra rechercher l’implica-
tion des hormones qui agissent directement ou indirectement sur ces mécanismes.
I. La préparation de l’utérus à la procréation
Pour repérer les divers événements, il faut d’abord établir une échelle de temps : les cycles menstruels. Un cycle débute par
les règles ou menstrues et en moyenne 28 jours s’écoulent avant le début du cycle suivant. Le 14ème jour est une charnière
importante (ovulation) qui permet de séparer deux phases
(c’est l’évolution de l’ovaire au cours de ce cycle qui sert de
référence) : la phase folliculaires et la phase lutéale.
Remarque : il existe des cycles plus courts et d’autres plus longs : la
phase lutéale dure toujours 14 jours.
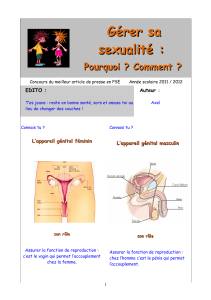
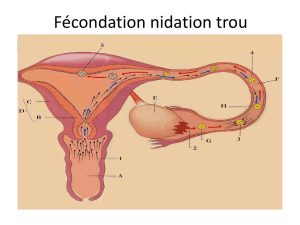
Par ailleurs, l’utérus (cf. figure 1) est un organe en relation
d’une part avec le vagin, le col de l’utérus en est la fron-
tière et d’autre part avec les 2 oviductes ; du centre vers
l’extérieur de cet organe on trouvera successivement, la
cavité utérine, bordée intérieurement par la muqueuse
utérine (= endomètre) puis en périphérie, le muscle utérin
(= myomètre).
A. la préparation du col utérin à la
fécondation
[ Au niveau du vagin, l’utérus se rétrécit pour former le col de l’utérus ; les cellules ont à ce niveau une activité glan-
dulaire : elles sécrètent un mucus formé d’un maillage protéique plus ou moins lâche : la glaire cervicale ; alors que
le maillage de cette glaire cervicale est tout au long du cycle, serré et à filance faible (mode de protection anti-
bactérien contre d’éventuelles intrusions dans l’utérus), il est lâche dans les jours qui précèdent ou qui suivent la date
de l’ovulation (mailles de 15 à 20 µm permettant le passage aisé des spermatozoïdes (tête : 5 µm) ; par ailleurs la
filance est alors maximale : c’est ce qui assure la fécondité des spermatozoïdes.
B. la préparation de la muqueuse utérine à la nidation
[ La phase menstruelle est marquée pendant 3 à 5 jours par une destruction importante d’une partie de l’endomètre
sous forme de matières sanguines (= menstrues). Suit une phase proliférative, après les règles qui se calque sur la
phase folliculaire, phase pendant laquelle l’endomètre se reconstitue :
+ il s’épaissit (de 0,5 mm son épaisseur atteint progressivement de 3 à 5 mm d’épaisseur),
+ des glandes en tube se forment et deviennent de plus en plus sinueuses,
+ des vaisseaux sanguins apparaissent et les artérioles se spiralisent peu à peu.
[ Au milieu de la phase lutéale, au 21ème jour (période où la nidation est susceptible de se faire), l’endomètre est au
maximum de son épaisseur et les glandes en tube secrètent du glycogène (ce qlycogène sera utilisé comme réserve
nutritive pendant la phase de vie libre de l’embryon dans l’utérus). La muqueuse présente alors un aspect caractéristi-
que de dentelle utérine compte tenu du grand nombre de cavités prêtes à accueillir l’embryon.
C. le muscle utérin pendant la fécondation et pendant la nidation
[ Pendant l’ovulation, la tonicité du muscle utérin est maximale : grâce aux contractions utérines, les spermatozoïdes
sont littéralement projetés dans l’utérus et arrivent sur les lieux de la fécondation en une dizaine de minutes.
[ Au contraire, pendant la nidation, cette tonicité cesse : c’est la condition sine qua none pour l’implantation de l’em-
bryon.
oviducte
pavillon
ovaire
myomètre
endomètre
col de l’utérus
vagin
Figure 1 : appareil génital

2 / 3
contT434
II. La cellule-œuf et son devenir : les premiers jours de la procréation
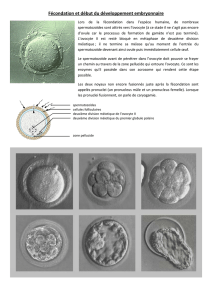
A. l’origine de la cellule-œuf : l’ovocyte II
[ La cellule-œuf résulte de la fusion d’un gamète mâle (= spermatozoïde) et d’un gamète femelle (= ovocyte II). En
effet lors de la phase folliculaire, au niveau ovarien, un ensemble de cellules entourent le futur gamète (= ovocyte I) et
constituent un follicule. Cet ovocyte I est bloqué en prophase de la division réductionnelle méiotique.
[ Au moment de l’ovulation, un événement hormonal (pic de LH) provoque l’expulsion de cet ovocyte dans le pavillon
sous l’effet de la pression intra-folliculaire. Ce pic de LH relance également la méiose … qui se bloque de nouveau en
métaphase de division équationnelle méiotique : c’est l’ovocyte II. Cet ovocyte est alors entouré d’une membrane
pellucide et renferme le 1er globule polaire issu de la 1ère division méiotique. L’ensemble est entouré de quelques
cellules folliculaires formant la couronne radiée.
B. la fécondation : la fusion des 2 gamètes donne une cellule-oeuf
[ Au 1/3 antérieur de l’oviducte (= trompes de Fallope), un des 300 à 400 spermatozoïdes présents va féconder l’ovo-
cyte II ; les enzymes contenues dans son acrosome perforent la membrane pellucide de l’ovocyte et les deux gamè-
tes fusionnent leur cytoplasme (= cytogamie) ; une membrane de fécondation est alors sécrétée par l’ovocyte fé-
condé empêchant la polyploïdie. Les noyaux se réorganisent en pronucléii (ils gonflent et se produit le réplication
semi-conservative de l’ADN) ; enfin, ils fusionnent (= caryogamie) : la cellule-œuf est enfin constituée et c’est donc
le tout début de la procréation.
C. la segmentation : premières divisions
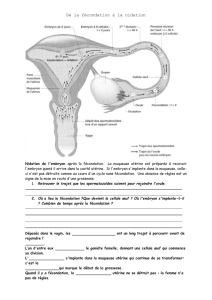
de la cellule-œuf
[ La cellule-œuf se divise de multiples fois (= segmenta-
tion) : stade 2 cellules (36h) puis stade 4 cellules (48h)
puis stade morula , petite masse de cellules qui atteint
alors la cavité utérine (4 jours). Les divisions cellulaires
qui se font à l’intérieur de la membrane de fécondation se
font à volume constant : celui imposé par la membrane
de fécondation (cf. figure 2). Le mouvement des cils vi-
bratils qui tapissent l’oviducte assure le déplacement
passif du massif de cellules issues de la cellule-œuf.
D. le stade blastula
[ Au stade 5/6 jours : l’ensemble cellulaire (= blastula) est
une petite masse de cellules enfermées dans la membrane
de fécondation ; à l’intérieur de cette masse, le futur em-
bryon ou blastocyste peut être distingué (cf. figure 3).
Notons que le blastocyste est entouré par des cellules qui
joueront un rôle important : le trophoblaste.
[ Le 6ème jour, la blastula (donc le blastocyste) sort de la
membrane de fécondation : c’est l’éclosion ; il mesure
250µm et vit 24 heures libre dans la cavité utérine ; il est
nourrit par le glycogène sécrété par les glandes
en tube de l’endomètre.
E. la nidation ou implantation
[ Le 7ème jour, la blastula (donc le blastocyste)
s’enfonce dans l’endomètre de la dentelle uté-
rine : c’est l’implantation ou nidation (cf.
figure 2) ; on peut considérer que c’est à ce
moment que commence véritablement la gros-
sesse. On estime que 40 % des ovocytes fé-
condés ne parviennent pas à s’implanter.
III. Le rôle des hormones dans la procréation
A. des hormones qui interviennent directement
dans la procréation
[ L’hypophyse antérieure (cf. figure 4) sécrète au 13 ème jour du
cycle une quantité importante d’hormone : la LH (= décharge
ovulatoire) permettant l’expulsion de l’ovocyte II par l’ovaire et
en outre la reprise -éphémère- de la méiose (ovocyte I ==> ovo-
cyte II) ; nous verrons que ce pic de LH est la conséquence d’un
rétrocontrôle positif d’une autre hormone : l’oestradiol.
[ Les cellules de la granulosa et les thèques internes des follicu-
les ovariens (cf. figure 5) produisent les oestrogènes pendant la
phase folliculaire ; les cellules des thèques internes prendront le
relais de cette production pendant la phase lutéale au cours de
laquelle le follicule mûr se transforme sous l’action de la LH en
corps jaune. Ces oestrogènes agissent sur :
+ la réparation de l'endomètre utérin après les règles
et son épaississement (prolifération de la muqueuse utérine),
contribuant ainsi au développement des glandes utérines,
Figure 2 : le devenir
de la cellule-oeuf
Membrane de fécondation : impose
une volume constant lors de la seg-
mentation
Blastocyste (= embryon)
Blastocoele (= cavité)
Trophoblaste : couche de
cellules au contact de
l’embryon
BLASTULA
Figure 3 : la blastula
Figure 4 : complexe hypo-
thalamo-hypophysaire
LH FSH
GnRH
HCG

3 / 3
contT434
Terminale
Scientifique
Enseignement
obligatoire
SVT Partie I - : Importance des hormones dans la Procréation
-suite-
+ sur les sécrétions
des glandes du col utérin (le
pic d'oestradiol joue sur les
sécrétions du col de l'utérus
donc les sécrétions de mucus
cervical qui devient perméa-
ble aux spermatozoïdes),
+ l'oestradiol joue sur
la tonicité du muscle utérin
(myomètre) facilitant le dé-
placement des spermatozoï-
des.
[ La progestérone est produite
par les cellules lutéales
(granulosa différenciée) du
corps jaune (cf. figure 5)
pendant la seule phase lu-
téale. La progestérone agit
sur :
+ l’endomètre, si
celle-ci a subit une action
antérieure des oestrogènes :
la progestérone est ainsi responsable de la spiralisation des artères et le contournement des glandes et leur sécré-
tion de glycogène (= lait utérin),
+ la diminution des sécrétions du mucus cervical (resserrant le maillage et formant une barrière aux sper-
matozoïdes ou microorganismes),
+ l’inhibition de la contraction du muscle utérin.
[ Comme il y a eu fécondation, il n y a pas de chute hormonale provoquant la régression brutale de la muqueuse
utérine (règles ou menstrues) : le corps jaune persiste et ses sécrétions hormonales (oestrogène + progestérone) se
poursuivent et maintiennent les structures utérines. Ce maintien est dû à l’hormone HCG produite par le tropho-
blaste.
B. des hormones qui interviennent indirectement dans la procréation
[ Des connexions vasculaires relient l’hypothalamus à l’hypophyse et d’autre part l’hypophyse ne fonctionne que si
elle est associée à l’hypothalamus (une greffe de l’hypophyse n’est efficace que si elle est réalisée à proximité de
l’hypothalamus). On parle donc complexe hypothalamo-hypophysaire (cf. figure 4). Les neurones hypothalami-
ques ont une arborisation terminale au contact du réseau capillaire de la tige hypophysaire. Ces neurones hypo-
thalamiques émettent à intervalles réguliers des salves (bouffées) de potentiels d’action qui déclenchent à l’extré-
mité de l’axone, la libération pulsatile d’une neurohormone, la GnRH ( = Gonadotrophine Releasing Hormone) ;
cette GnRH est produite dans les corps cellulaires de ces neurones. Celle-ci passe dans les sang du système porte et
gagne l’hypophyse antérieure où elle stimule la sécrétion pulsatile des hormones hypophysaires (FSH et LH) (cf.
figure 4).
[ FSH stimule la croissance folliculaire (surtout dans sa maturation), la sécrétion d’œstradiol par les follicules en
croissance dépend de la double action de FSH et de LH ; LH agit pendant la phase lutéale sur la sécrétion de pro-
gestérone par le corps jaune. LH et FSH sont sécrétées de façon pulsatile . C’est le rétrocontrôle positif de l’oes-
tradiol au 12ème jour du cycle (les quantités sécrétées par le follicule d’oestrogènes sont alors énormes) qui provo-
que une stimulation de l’hypophyse se traduisant au 13ème jour par le pic de LH (et de FSH), pic de LH provoquant
à son tour l’ovulation au 14ème jour. En dehors de cette action ponctuelle, les hormones sexuelles œstrogène et
progestérone exercent en permanence une inhibition du système hypothalamo-hypophysaire : c’est le rétro-
contrôle négatif.
[ Enfin, dès la nidation, les cellules du trophoblaste au contact de la muqueuse utérine (figure 3) se multiplient et
secrètent une hormone : la HCG (Gonadotrophine Chorionique Humaine. Cette Hormone mime les effets de la
LH (sa structure est voisine de celle de la LH) et a donc les mêmes tissus cibles :
+ stimule le maintien du corps jaune (= corps jaune de grossesse),
+ stimule la production de progestérone durant toute la durée de la grossesse ; le taux de progestérone
augmente donc de façon importante en début de grossesse. Cette progestérone inhibe toute contraction utérine
(évitant ainsi l’expulsion de l’embryon), maintient les structures endométriales et permet la dilatation de l’utérus
au fur et à mesure de la croissance fœtale intra-utérine. Remarque : c’est le trophoblaste qui formera le placenta. A partir
du 3ème mois celui-ci fabriquera à son tour la progestérone dont les quantités placentaires sont à elles seules capables d’assurer la
poursuite de la grossesse.
Conclusion
Les hormones ovariennes (oestrogènes et progestérone) sont responsables de la préparation des effecteurs tels que l’utérus
à la fécondation puis à la gestation. Mais en réalité la commande est beaucoup plus complexe et fait intervenir l’axe go-
nadotrope avec ses rétrocontrôles. C’est bien évidemment la connaissance de toutes les actions hormonales qui ont per-
mis la mise au point des technique de Procréation Médicalement Assistée (PMA), techniques permettant la procréation
sans sexualité, le comble même de la reproduction !
Figure 5 : follicule mûr et corps jaune
dans une coupe synthétique d’ovaire
Corps jaune (cellules lutéales)
Follicule mûr
thèques
granulosa
Ovocyte II
Ovulation
Oestrogènes
Progestérone
1
/
3
100%