Présentation au jury

STRATEGIE PREVENTIVE DU CANCER
DUC OL DE L’UTERUS EN MEDECINE
GENERALE
Président de thèse: Pr Dominique Luton
Directeur de Thèse: Pr Jean-Pierre Aubert

INTRODUCTION
•11ème cause de cancer féminin avec 3000 nouveaux cas dont
1000 décès en France
•70% du à l’HPV mais il existe d’autres co-facteurs
•Diminution de l’incidence par
•La prévention des maladies sexuellement transmissibles
•Dépistage par frottis cervico-vaginale
•Taux globale de couverture par le FCV est de 60%
•Inégalités socio-économiques et difficultés d’accès au soins de
certaines régions
•En France le dépistage est individuel
•Diminution du nombre des gynécologues médicaux de 3,4%
entre 2006 et 2010

Le cancer du col de l’ utérus
Epidémiologie
•Incidence de la maladie varie en fonction de l’âge et de
la catégorie socio-professionnelle
•Dépistage recommandé pout toutes les femmes entre
25 et 65 ans
•10% des femmes ont un FCV tous les 3 ans
•50% des femmes sont peu ou pas dépistées
•La prévalence des CIN varie de 0,6 à 30 % ( en France
1 à 3%)
•CIN de bas grade sont plus fréquent et touche plus
les femmes de 20 à 25 ans
•Les CIN ont les caractéristiques des MST

CANCER DU COL DE L’UTERUS
Etiologie, facteur de risque et
transmission
•70% sont dus au HPV mais régression spontanée grâce à la
clairance virale ( 70 à 90%)
•Co-facteurs :
•jeune âge
•immunodépression
•tabac,
•pilule oestro-progestative,
•bas niveau sociaux économique,
•rapports sexuels précoces,
•nombre de partenaires
•Pas de protection à 100% par le préservatif

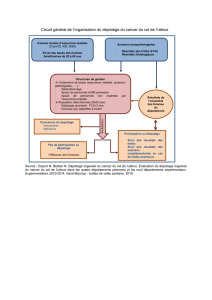
SYSTÈME DE BETHESDA
•Recommandé pour la formulation cytologique
•Précise le type et la qualité du prélèvement, la présence de
cellules endocervicales et exocervicales
•Résultats interprétés
Absence de lésions intraépithéliales
Anomalies des cellules malpighiennes
•ASC-US, ASC-H
•LSIL ( dysplasies légères ou CIN1)
•HSIL (CIN2 CIN3 et cancer in situ)
Anomalies de cellules glandulaires
•ASG
•Adénocarcinome endocervicale in situ
•Adénocarcinome endométrial
•Le diagnostic final est histologique
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%