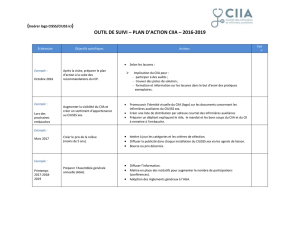
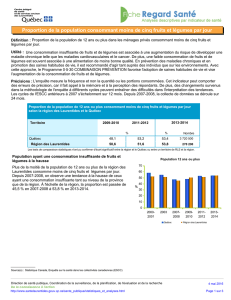
Offre de services de groupe à court terme pour les personnes


OFFRE DE SERVICES DE GROUPE À COURT
TERME POUR LES PERSONNES PRÉSENTANT
UN TROUBLE DE LA PERSONNALITÉ : DES
INGRÉDIENTS ACTIFS À PROPOSER POUR
AMÉLIORER L’ACCÈS AUX SERVICES DE
PREMIÈRE LIGNE
Michel Gilbert, CNESM
Lise Laporte, Programme des troubles de la personnalité, Centre universitaire de santé
McGill, RUIS McGill
Sylvain Ratel, chef de service intérimaire, Service des Troubles relationnels et de la
personnalité, CIUSSS de l’Est-de-l’Île-de-Montréal
Marc Tremblay, chef de programme en traitement première ligne Charlesbourg,
Faubourg St-Jean, MEL et guichet régional de psychiatrie, CIUSSS Capitale-Nationale

Objectifs
1. Recadrer la perception entretenue à l’égard de la clientèle
ayant un TP
2. Positionner le TP comme un problème de santé publique
sérieux
3. Une responsabilité populationnelle
•Démontrer l’importance d’une intervention efficace en
1re ligne : adaptée au milieu et à la clientèle
4. Présenter les méthodes efficaces d’interventions
spécialisées pour les personnes ayant un TP
5. Donner des exemples d’approches prometteuses
déjà initiées en 1re ligne

Le Centre national
d’excellence en santé mentale
Problématiques :
•Préoccupation grandissante des partenaires du
réseau en lien avec l’offre de services et la prise en
charge de la clientèle ayant un TP
•Multiplication des demandes de lignes directrices
pour baliser les interventions et
les programmations cliniques des services
spécifiques (1re ligne)

Le CNESM et le TP
Mandat:
•Réunir les expertises cliniques et le vécu
expérientiel entourant la pratique et l’offre de services de
groupes court terme pour troubles relationnels (plus
particulièrement le trouble de personnalité limite).
Objectifs:
•Proposer au réseau, les bases et ingrédients actifs à
déployer pour une offre de services efficiente.
•Appuyer cette « inspiration » sur des données
émergeantes disponibles et les meilleures pratiques
cliniques.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
1
/
52
100%