Ebola: lessons learned How to be better prepared

Ebola: lessons learned
How to be better prepared
Case management
Hospitalisation and infection control
Dr Michèle Gerard
30 septembre 2015

Prise en charge des 13 cas probables d’Ebola en Belgique
2014-2015
UZ Leuven
2 cas
CHU Saint-
Pierre
5 cas + 2
vaccins rVSV
UZ Antwerpen
4 cas

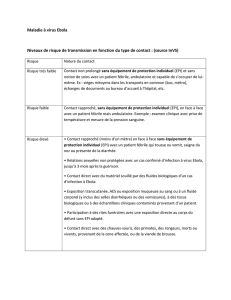
Les axes de prévention de la transmission liée
aux soins
•Locaux/structure de prise en charge
•Equipements de protection individuelle
•Organisation des soins
•Gestion des déchets
•Gestion des liquides biologiques

Structure de prise en charge
CHU SP KUL UZA
4 chambres USI médical 3 chambres USI 3 chambres medium care
aux urgences
Occupées en routine Occupées en routine Non occupée en routine
Pas de cloisonnage
nécessaire
Paravent à déployer
Cloisons à monter quand
patient arrive
Mur construits dès le départ
3 zones 3 zones, marquage au sol 3 zones
Zone patient 13,4m2 30 m2Zone patient 27 m2
Vitres pour visualiser le
patient, camera+
Vitres pour visualiser le
patient, caméra+
Pas de vitre pour voir le
patient, camera+
Soins intensifs sur place Soins intensifs sur place
Soins intensifs
nécessiteraient transfert vers
USI ?
Parlophone, baby phone Parlophone Baby phone

CHU Saint-pierre
UZ Leuven
UZ Antwerpen
patient
matériel
sas
Stokage
déchets,
désinfection
matériel
Chambre
condamnée
Zone
habillage
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%