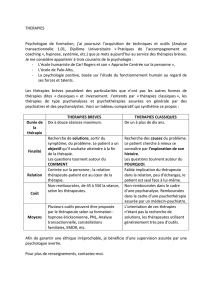
Les thérapies familiales

Psychopathologie
des Troubles des
Conduites Alimentaires

L’anorexie est souvent associée à la boulimie,
alterne avec elle ou la précède. Les mécanismes
psychologiques et familiaux sont similaires, et les
jeunes filles qui en sont affectées partagent les
mêmes préoccupations obsédantes.
Ces troubles alimentaires touchent des
adolescentes que les modifications corporelles
induites par la puberté –la féminisation du corps,
le développement des caractères sexuels
secondaires, l’augmentation du tissu adipeux –
insupportent.

Ce sont des jeunes filles perfectionnistes,
hypersensibles au jugement des autres, qui ont
toujours peur de ne pas être à la hauteur et ont
beaucoup de difficultés à éprouver du plaisir.

La crainte de perdre le contrôle sur
l’alimentation et le désir contraignant d’être
mince répondent à une insatisfaction à l’égard
du corps et à une mauvais estime de soi.
Toutes souffrent d’angoisses de séparation
importantes et ressentent un besoin excessif de
protection.

Les jeunes filles organisent alors leur vie
autour de préoccupations alimentaires qui les
figent dans une ritualisation de leur quotidien
et les empêchent de s’épanouir dans leur
féminité nouvelle.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
1
/
34
100%