EPIDEMIOLOGIE DU CANCER BRONCHIQUE

LES CANCERS
BRONCHO - PULMONAIRES
Valérie Gounant
CCA
Unité d’oncologie
thoracique
Hôpital Tenon

LES CANCERS
BRONCHO - PULMONAIRES
Epidémiologie,
Symptomatologie clinique et imagerie,
Anatomo-pathologie,
Bilan préthérapeutique,
Traitement :
–Cancers non à petites cellules
–Cancers à petites cellules

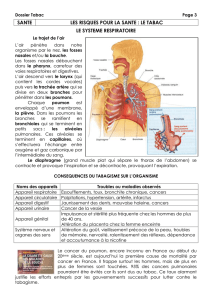
Epidémiologie
1.Dans le monde
2.Chez la femme
3.En France
4.Tabac
5.Amiante

Près de 1 000 000 nouveaux cas chaque année,
Plus de 10% des cancers
15% des cancers chez l'homme et 5% chez la
femme,
représente la première cause de décès par cancer
chez l'homme.
1. DANS LE MONDE

AUGMENTATION DE 1930 à 1970
1
2
3
4
5
6
7
8
0
0
0
0
0
0
0
0
0
1930 1950 1970 1990
bronches
estomac
prostate
colo-rectum
pancréas
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
1
/
46
100%