Le plan d`attaque des lymphocytes T contre les tumeurs

15 février 2007
C O M M U N I Q U E D E P R E S S E
Le plan d’attaque des lymphocytes T
contre les tumeurs
Notre système immunitaire peine à éliminer efficacement les tumeurs. Décrypter les stratégies qu’il met
en place permettra d’accroître son effet sur les cellules tumorales et par conséquent les perspectives
cliniques de l'immunothérapie anticancéreuse. A l'Institut Curie, grâce à l'utilisation de la microscopie à
deux photons, des chercheurs de l'Inserm et du CNRS viennent de montrer, pour la première fois, in
vivo et en temps réel, la manière dont les lymphocytes T infiltrent une tumeur solide pour la combattre.
Méthodiques, ces « défenseurs » encerclent les positions ennemies et « patrouillent » jusqu'à
rencontrer une cellule tumorale, qu'ils ont au préalable appris à reconnaître. Là, ils s'arrêtent pour
l’éliminer, avant de reprendre leur ronde. La vitesse de progression élevée des lymphocytes T signe soit
l’absence de l’adversaire, soit la défaite du système immunitaire sur le champ de bataille.
Ce scénario est publié dans The Journal of Experimental Medicine.
Comment une tumeur est-elle être détruite par les lymphocytes T ? Le scénario vient d'être visualisé par des
chercheurs de l'Institut Curie. Les images originales obtenues et assemblées en douze séquences vidéo,
résultent d'une étroite collaboration entre un spécialiste de la microscopie à deux photons, Luc Fetler, chercheur
Inserm dans l’Unité CNRS/Institut Curie « Physico-chimie Curie »1, et des immunologistes notamment
Alexandre Boissonnas dans l'Unité Inserm « Immunité et Cancer »2 à l’Institut Curie.
La défense de notre organisme contre une infection ou une tumeur repose sur une kyrielle d'acteurs, les uns
généralistes, les autres très spécialisés. Les lymphocytes T cytotoxiques font partie de cette seconde catégorie.
Pour cela, ils disposent à leur surface d’un récepteur membranaire complémentaire de l’antigène des cellules
pathologiques à éliminer. Alertés par la présence de cet antigène, les lymphocytes T sont activés. Après avoir
identifié une cellule infectieuse ou tumorale, ils se lient à elle et lui envoient une charge mortelle d'enzymes.
Quand les lymphocytes T infiltrent une tumeur…
Avant les travaux d’Alexandre Boissonnas et Luc Fetler, personne n'avait observé à l'échelle cellulaire ce qui se
passe lorsque les cellules T activées arrivent dans une tumeur solide. Original, le modèle expérimental
développé par ces chercheurs de l'Institut Curie dévoile la stratégie adoptée par ces cellules pour détruire la
tumeur.
La reconnaissance de l'antigène tumoral détermine le comportement des lymphocytes T. Pour arriver à
cette conclusion, les chercheurs ont observé dans un modèle animal le cheminement des lymphocytes T dans
des tumeurs dotées d'un antigène, l'ovalbumine (OVA), et des tumeurs servant de contrôle, qui en sont
dépourvues. Quand les tumeurs atteignent 500 à 1000 mm3, huit à dix jours après l'injection de cellules
tumorales avec ou sans antigène, les chercheurs injectent aux souris un grand nombre de cellules T spécifiques
de l'antigène OVA.
Que se passe-t-il après le jour du transfert ? Comme attendu, seule la tumeur dotée de l’antigène OVA
disparaît, et ce au bout d'une semaine. Dans l'intervalle, le microscope à deux photons (voir encadré) permet de
scruter la scène in situ sur les premiers 150 micromètres de la tumeur. Il est possible de saisir à chaque prise
de vue, une photographie des différentes populations de cellules, des vaisseaux sanguins et des fibres de
collagène. Et avec plusieurs images successives, de reconstituer la trajectoire d'un lymphocyte T.
Les chercheurs ont ainsi examiné les protagonistes, lymphocytes T et cellules tumorales, à deux périodes
distinctes de l’évolution tumorale. Dans la tumeur dépourvue d'antigène, les cellules T « patrouillent » sans
cesse à bonne vitesse (environ 10 micromètres par minute), quel que soit le stade d’évolution. En revanche,
dans la tumeur dotée de l’antigène, le comportement des lymphocytes T varie : lorsque la tumeur s’arrête de
grossir, en raison de l’injection des lymphocytes trois à quatre jours avant, les défenseurs patrouillent lentement
(4 micromètres par minute) et s’arrêtent fréquemment. Leur vitesse moyenne plafonne à 4 micromètres par
1 UMR 168 CNRS/Institut Curie « Physico-chimie Curie » dirigée par Jean-François Joanny
2 Unité U653 Inserm/Institut Curie « Immunité et cancer » dirigée par Sebastian Amigorena

minute. Puis, durant la phase plus tardive où la tumeur régresse, la plupart des lymphocytes T ont repris une
mobilité rapide.
En résumé, les trajectoires des lymphocytes T sont confinées dans les zones denses en cellules tumorales
vivantes, alors qu'elles sont amples et fluides dans les régions jonchées de cellules tumorales mortes. Les
chercheurs de l'Institut Curie en concluent que la présence de l'antigène arrête les lymphocytes T, alors
occupés à reconnaître leur adversaire et à le tuer.
Par ailleurs, en analysant la répartition des lymphocytes T dans l'ensemble de chaque tumeur respective, les
chercheurs ont noté que ces défenseurs sont toujours présents à la périphérie, mais que la présence de
l'antigène est indispensable pour une infiltration en profondeur, aboutissant à l’élimination efficace de
la tumeur. Ces résultats ont été validés sur deux types de tumeurs expérimentales, générées par deux lignées
de cellules cancéreuses.
Aux cliniciens désormais de vérifier si l'infiltration en profondeur des lymphocytes T peut-être un critère de bon
pronostic.
La meilleure compréhension du fonctionnement du système immunitaire est indispensable pour optimiser l’une
des voies les plus prometteuses du traitement du cancer : l’immunothérapie.
Depuis de nombreuses années, l'Institut Curie participe activement au développement de stratégies innovantes
dans ce domaine. A l’heure actuelle, deux essais cliniques sont en cours à l’Institut Curie : l’un avec des
patients atteints de mélanome de la choroïde et l’autre dans le cancer du col de l’utérus.
Pour en savoir plus :
La microscopie à deux photons, plongée dans les tissus vivants
Depuis plusieurs années, l'Institut Curie accorde une place majeure à l'imagerie pour décrypter les mécanismes
intimes du vivant. La microscopie à deux photons (M2P) accompagne les travaux des biologistes de l'Institut Curie
depuis dix ans. Son aptitude à éclairer une scène située jusqu'à 0,5 mm de profondeur permet d'éviter une
succession fastidieuse de coupes et de prélèvements dans l'épaisseur d’un tissu fixé. Le principe de la M2P repose
sur l'excitation de molécules intrinsèquement fluorescentes dans les cellules, ou fusionnées avec une protéine
comme la GFP, ou la CFP (green- ou cyan- fluorescent protein). Le laser infrarouge utilisé pour exciter ces
molécules émet des impulsions ultra-brèves (100 femtosecondes3 et ceci 80 millions de fois par seconde) tellement
intenses que deux photons peuvent être absorbés simultanément par une molécule. Cette absorption de "paire de
photons" n'a lieu qu'au point de focalisation ce qui permet d’obtenir des images nettes en profondeur et de filmer
directement les déplacements des cellules en temps réel dans un tissu vivant.
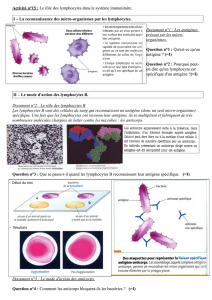
La tactique des lymphocytes T dans les tumeurs
Les chercheurs ont injecté à des souris des cellules
tumorales exprimant une molécule fluorescente verte :
les unes sont dotées d'un antigène, l'ovalbumine, les
autres, qui servent de contrôle, en sont dépourvues.
Quand les tumeurs atteignent 500 à 1000 mm3, huit à dix
jours plus tard, les chercheurs injectent aux souris un
grand nombre de lymphocytes T spécifiques de
l'antigène.
Sur ces photos de microscopie biphotonique, à gauche,
la tumeur exprime l’antigène et les cellules tumorales (en
vert) sont peu nombreuses car elles ont été détruites par
les lymphocytes T. A droite, la tumeur est dépourvue
d’antigène et les cellules tumorales n’ont pas été
détruites. Le marquage bleu correspond aux fibres de
collagène et le marquage rouge aux vaisseaux sanguins.
© A. Boissonnas, L. Fetler/Institut Curie
Références
« In vivo imaging of cytotoxicT cell infiltration and elimination of a solid tumor »
Alexandre Boissonnas1,3, Luc Fetler2,3, Ingrid S. Zeelenberg1, Stephanie Hugues1 and Sebastian Amigorena1
1 Unité Inserm 653, Immunité et Cancer, Pavillon Pasteur, Institut Curie, 26 rue d'Ulm, F-75245 Paris cedex 05.
2 CNRS UMR 168, Laboratoire de Physico-Chimie Curie, Institut Curie, 26 rue d'Ulm, F-75245 Paris cedex 05.
3 Auteurs en contribution équivalente
The Journal of Experimental Medicine, 19 février 2007
Contacts presse :
Institut Curie
Catherine Goupillon/Céline Giustranti
Tél. 01 44 32 40 63/64
Fax 01 44 32 41 67
service.presse@curie.fr
CNRS
Inserm
Cécile Pérol
Anne Mignot
Tél. 01 44 96 43 09
Tél. 01 44 23 60 73
cecile.perol@cnrs-dir.fr
presse@tolbiac.inserm.fr
3 femto (f): préfixe qui signifie 10 -15 soit un millionième de milliardième de l'unité citée
1
/
2
100%